Divulgación
Día Mundial Sin Tabaco 2021
La evidencia ante las imágenes de las cajetillas de tabaco
Exageración o realidad
Publicado
hace 5 añosel

Índice
- 1 Día Mundial Sin Tabaco 2021
- 1.1 Introducción
- 1.2 Insuficiencia Arterial
- 1.3 Cómo reacciona el tabaco en las arterias: (3-6)
- 1.4 Factores y mecanismos responsables de la disfunción vascular mediada por el tabaquismo.(3,8)
- 1.5 Abordaje y tratamiento del tabaquismo.(2,11)
- 1.6 Conclusiones
- 1.7 Fases de la cicatrización
- 1.8 La cicatrización es un proceso complejo caracterizado por una cascada de acontecimientos regulados que se dividen en cuatro fases: (12,13)
- 1.9 Promoción de secreción de vasopresina
- 1.10 Bibliografia:
Día Mundial Sin Tabaco 2021
El tabaco es una planta de la familia de las solanáceas, del género Nicotiana, originaria de América. Los europeos la descubrieron en Cuba en 1492 cuando los marineros de Colón llegaron a la isla; los indígenas la conocían como coviva y se fumaba en una pipa llamada tabaca. Exportada a Europa, fue introducida en las cortes más importantes por Jean Nicot y sir Walter Raleigh; su uso se popularizó y se extendió al resto del mundo. En el siglo XIX, la pipa evolucionó hacia los cigarrillos de papel como se conocen actualmente.(1)
El humo del tabaco contiene más de 4 mil sustancias, entre las que se encuentran cianuros, dióxido de azufre, monóxido de carbono, amoniaco, formaldehido, arsénico, cromo, nitrosaminas, benzopireno, alquitrán y la más estudiada de todas: la nicotina.(1)
El hábito de fumar es socialmente aceptado, pese a que tiene varios efectos nocivos para la salud. Entre los más conocidos están los que afectan los aparatos respiratorio y cardiovascular, así como su influencia para desarrollar diferentes cánceres. Otros aparatos también pueden dañarse con este hábito, como el digestivo y el tegumentario.(1)
Según la Organización Mundial de la Salud (OMS), el tabaco causa más de 10 millones de muertes al año. En España cada día fallecen 150 fumadores afectados por las enfermedades asociadas al consumo de tabaco: cáncer de pulmón, enfermedad pulmonar obstructiva crónica y enfermedad cardiovascular. El consumo de tabaco tiene impacto en todas las fases de la aterosclerosis, desde las más iniciales, que conducen a la disfunción endotelial, hasta los eventos clínicos agudos.(2)
Introducción
El tabaquismo (CS) sigue siendo un riesgo importante para la salud y contribuye significativamente a la morbilidad y mortalidad cardiovascular. El tabaquismo afecta todas las fases de la aterosclerosis desde la disfunción endotelial a eventos clínicos agudos, siendo estos últimos en gran parte trombóticos.(3)
El tabaco es el principal factor de riesgo independiente para desarrollar la Enfermedad Arterial Periférica (EAP), multiplicando el riesgo por dos o incluso por 4 respecto a una persona que no es fumadora.(4)

la EAP consiste en el estrechamiento u obstrucción de las arterias que suministran la sangre a las piernas, y se suele manifestar con dolor en éstas al caminar, en forma de claudicación intermitente.(4)
Para saber más sobre EAP os aconsejamos consultar los siguientes artículos:
Insuficiencia Arterial
Definición
Diagnóstico y Tratamiento
El tabaquismo se relaciona con la enfermedad vascular periférica, pues favorece el desarrollo de la aterosclerosis en la aorta, las carótidas y las arterias de las extremidades inferiores, que da lugar a la claudicación intermitente y progresa a isquemia en reposo, ulceración y gangrena.(2)
El tabaquismo es una enfermedad adictiva crónica con frecuentes recidivas y la primera causa de muerte evitable en el mundo. Es uno de los principales factores de riesgo de enfermedad vascular aterosclerótica coronaria y no coronaria, por lo tanto, debemos esforzarnos mucho más para conseguir una reducción del consumo de tabaco en nuestros pacientes.(2)
Se considera que el consumo de tabaco es el factor de riesgo cardiovascular de enfermedad periférica prevenible, tanto en varones como en mujeres. La relación entre tabaquismo y enfermedad arterial periférica (EAP) es incluso más fuerte que entre tabaquismo y enfermedad coronaria. El diagnóstico de EAP en fumadores se realiza unos 10 años antes que en pacientes no fumadores. Las cifras comunicadas de amputaciones de extremidades inferiores de pacientes con EAP que fuman duplican las de personas que no han fumado nunca. (5,6)
La relación entre tabaco y EAP fue reconocida ya a comienzos del siglo xx, en concreto en 1911, cuando Erb comunicó que la claudicación intermitente era 3 veces más común en fumadores y 6 veces más frecuente cuando se trataba de fumadores importantes5. En una revisión sistemática de la literatura realizada en 2004, se concluye que el tabaquismo es un potente factor de riesgo de EAP, con una importante y constante relación dosis-respuesta, y que este riesgo persiste incluso en ex fumadores. (7)
En esta publicación vamos a analizar la relación entre tabaco y enfermedad vascular describiendo las bases del abordaje y el tratamiento del hábito tabáquico tras una revisión bibliográfica, resaltando la capacidad real que podemos tener de deshabituar, al menos, a una tercera parte de los pacientes.(2)
Los cardiólogos han sido muy sensibles al control de otros factores de riesgo cardiovascular como la diabetes mellitus, la hipertensión arterial y la dislipemia, no tanto ha sido la preocupación sobre el hábito tabáquico. (2)
De manera que el personal sanitario debe hacer campaña para la prevención y disminución de hábito tabáquico, así como la formación para ayudar a estos pacientes a reducir/ abandonar su consumo.
El papel de la enfermería en este ámbito es muy importante, al igual que en el campo de las úlceras ya que somos la primera fuente de contacto para tratar y/o diagnosticar problemas cardiovasculares relacionados con EAP y úlceras que pueden ser provocados por el consumo de tabaco.
Cómo reacciona el tabaco en las arterias: (3-6)
Los datos clínicos y experimentales refuerzan la hipótesis de que el consumo de tabaco incrementa la inflamación, la trombosis, la oxidación del colesterol de las lipoproteínas de baja densidad (cLDL) y el estrés oxidativo (3)
Las sustancias directamente relacionadas con el progreso de las lesiones vasculares son el monóxido de carbono (CO) y la nicotina. El CO en la sangre se une a la hemoglobina y da lugar a la carboxihemoglobina, que desplaza las moléculas de O2, con lo que se reduce su concentración y se produce la consiguiente hipoxemia. La hipoxemia modifica los sistemas enzimáticos que regulan la respiración celular y favorece la disfunción endotelial y el desarrollo precoz de la aterosclerosis. (8–10)
El CO en la sangre se une a la hemoglobina y da lugar a la carboxihemoglobina, que desplaza las moléculas de O2, con lo que se reduce su concentración y se produce la consiguiente hipoxemia. La hipoxemia modifica los sistemas enzimáticos que regulan la respiración celular y favorece la disfunción endotelial y el desarrollo precoz de la aterosclerosis.
La nicotina es el principal alcaloide del tabaco y es lo que determina la dependencia. Su absorción a través de la vía aérea y los alvéolos pulmonares es rápida, por lo que alcanza concentraciones elevadas en sangre.
La acción del tabaco sobre el árbol vascular se produce al principio dando lugar a disfunción endotelial. El consumo de tabaco favorece el desarrollo de la placa de ateroma en todos los estadios de su evolución hasta el evento agudo.
La disfunción endotelial se encuentra ya en fumadores jóvenes asintomáticos. Es un marcador precoz de daño vascular y se relaciona de forma directa con la cantidad de tabaco consumida. El tabaco produce alteraciones de la estructura de las células endoteliales, lo que ocasiona cambios en su función. Las dos principales sustancias sintetizadas por el endotelio, el NO y la prostaciclina, que tienen acciones vasodilatadoras, antiaterogénicas e inhibidoras de la agregación plaquetaria y reducen la migración de los leucocitos hacia el músculo liso vascular, disminuyen su concentración. Por otra parte, se incrementa la síntesis de endotelina, que es un potente vasoconstrictor con efectos opuestos a los del NO.
El humo del tabaco contribuye a la disfunción endotelial favoreciendo el aumento de la concentración y el depósito de moléculas de cLDL, que en su proceso de oxidación producen daño endotelial. Además, la nicotina promueve el aumento de leucocitos, la adhesión y la migración celular a través del endotelio disfuncionante, lo que favorece el desarrollo y la progresión de la aterosclerosis. El aumento de la adhesión y la agregación plaquetarias, el incremento de fibrinógeno y la disminución de la concentración de plasminógeno, la reducción de la disponibilidad de oxígeno y el vasospasmo arterial que el tabaco produce favorecen la disfunción del endotelio.
El humo del cigarrillo se divide en dos fases: una fase de alquitrán y una fase gaseosa. La fase de alquitrán o partículas se define como el material que queda atrapado cuando la corriente de humo pasa a través del filtro de fibra de vidrio Cambridge que retiene el 99,9% de todo el material en partículas con un tamaño> 0,1 μm. La fase de partículas (alquitrán) del humo del cigarrillo contiene> 10 radicales libres / g y la fase gaseosa contiene> 10 radicales libres / bocanada. Los radicales asociados con la fase de alquitrán tienen una vida útil prolongada (horas a meses), mientras que los radicales asociados con la fase gaseosa tienen una vida útil más corta (segundos).
Los pacientes fumadores que sufren EAP pueden presentar alteraciones en los sistemas de coagulación, así como más reactividad y agregación plaquetarias, además de un aumento de la viscosidad y del fibrinógeno.
El tabaco estimula los leucocitos a producir una proteinasa que induce la síntesis de interleucina en el hígado y es el principal estimulador de la síntesis de fibrinógeno. La relación entre la gravedad de la EAP y la concentración de fibrinógeno es proporcional a la cantidad de tabaco consumido.
Asimismo, se relaciona con cambios en el metabolismo de los lípidos, que se caracteriza por aumento de la concentración de colesterol total, cLDL, colesterol de las lipoproteínas de muy baja densidad (cVLDL) y triglicéridos, así como reducción de las concentraciones de colesterol de las lipoproteínas de alta densidad (cHDL). Estos cambios podrían estar relacionados con el aumento de catecolaminas en plasma producido por el tabaco, lo que podría favorecer el desarrollo de la placa de ateroma.
El tabaquismo predispone al individuo a varios síndromes ateroscleróticos clínicos diferentes, que incluyen angina estable, síndromes coronarios agudos, muerte súbita y accidente cerebrovascular. También aumenta la aterosclerosis aórtica y periférica, lo que conduce a claudicación intermitente y aneurismas aórticos abdominales.
La disfunción vasomotora, la inflamación y la modificación de los lípidos son componentes integrales para el inicio y la progresión de la aterosclerosis. Estos componentes preceden a las aparentes manifestaciones estructurales y clínico-patológicas de la aterosclerosis, que por tanto se ven adelantadas en pacientes fumadores.
El deterioro de la función vasodilatadora es una de las primeras manifestaciones de cambios ateroscleróticos en un vaso. Tanto en modelos animales como humanos, varios estudios han demostrado que tanto la exposición activa como pasiva al humo del cigarrillo se asociaron con una disminución de la función vasodilatadora en los lechos macrovasculares, como las arterias coronarias y braquiales y en los lechos micro-vasculares, provocado por el óxido nítrico (NO), un radical libre, es el principal responsable de la función vasodilatadora del endotelio.
El NO solo es una molécula vaso reguladora, sino que también ayuda a regular la inflamación, la adhesión de leucocitos , la activación plaquetaria y la trombosis (41) . Por lo tanto, una alteración en la biosíntesis de NO podría tener efectos tanto primarios como secundarios sobre el inicio y la progresión de la aterosclerosis y sobre los eventos trombóticos.
La respuesta inflamatoria es un componente esencial en el inicio y la evolución de la aterosclerosis. Varios estudios han indicado que el CS provoca un aumento de entre el 20% y el 25% en el recuento de leucocitos en sangre periférica.
Fumar cigarrillos podría promover la aterosclerosis, en parte, por sus efectos sobre el perfil de lípidos. Los fumadores tienen niveles de colesterol sérico, triglicéridos y lipoproteínas de baja densidad (LDL) significativamente más altos, pero las lipoproteínas de alta densidad son más bajas en los fumadores que en los no fumadores, así como el aumento de la modificación oxidativa de las LDL.
Sin olvidar que el tabaquismo potencia el efecto de otros factores de riesgo cardiovascular, como son la hipertensión arterial, la obesidad y la diabetes mellitus, que estos a su a vez son factores predisponentes para sufrir EAP y sus consecuencias.
Por lo tanto, podemos afirmar que el tabaco favorece el desarrollo de las lesiones ateroscleróticas en el lecho arterial periférico actuando tanto de forma directa como mediada por distintos factores de riesgo cardiovascular. El CS se asocia con un mayor nivel de múltiples marcadores inflamatorios que incluyen la proteína C reactiva, LA interleucina-6 y EL factor de necrosis tumoral alfa en fumadores masculinos y femeninos.
El hábito tabáquico aumenta el riesgo de rotura de placa y trombosis aguda de un ateroma de capa fina y rico en lípidos en los hombres; en las mujeres fumadoras, el mecanismo predominante fue la erosión de la placa con trombosis superpuesta. La exposición aguda al humo del cigarrillo también puede aumentar la resistencia vascular de las arterias coronarias, lo que reduce el flujo sanguíneo coronario. El tabaquismo también puede ser un factor de riesgo de vaso espasmo coronario.
También se ha observado que Las plaquetas aisladas de fumadores mostraron un aumento de la agregación estimulada y espontánea. Después de la exposición al suero de los fumadores, las plaquetas aisladas de los no fumadores demostraron hiperagregabilidad. El tabaquismo puede disminuir la disponibilidad de NO derivado de plaquetas y disminuir la sensibilidad de las plaquetas al NO exógeno, lo que lleva a una mayor activación y adhesión asi como, también se ha observado que los fumadores actuales tienen niveles más altos de fibrinógeno que se correlacionan con la cantidad de cigarrillos fumados, provocando además, un mayor recuento de glóbulos rojos , hematocritos, viscosidad sanguínea y un proceso inflamatorio en curso potencian el proceso protrombótico asociado con la exposición al humo.
El consumo de tabaco se asocia además con mecanismos trombo hemostáticos disfuncionales que promueven el inicio y / o propagación de la formación de trombos y limitan su disolución efectiva.
A modo resumen podemos decir que el tabaco influye directamente en la arteriopatía debido a:
- La Disfunción vasomotora
- La Inflamación
- Una Modificación del perfil lipídico
- Aumento de trombosis
- Disfunción plaquetaria
- Alteración de factores antitrombóticos y protrombóticos
- Alteración de la fibrinólisis
Factores y mecanismos responsables de la disfunción vascular mediada por el tabaquismo.(3,8)
El humo del cigarrillo contiene más de 4000 componentes conocidos, de los cuales solo algunos componentes se han examinado de forma aislada. El monóxido de carbono (CO) es uno de esos componentes, pero sus efectos sobre la enfermedad aterotrombótica han sido ambiguos. Un estudio anterior sugirió que el CO podría ser responsable de las alteraciones cardiovasculares relacionadas con el tabaquismo (79) . Sin embargo, datos más recientes sugieren que el CO del humo del cigarrillo era una causa poco probable de aterosclerosis o trombo. También se han estudiado los hidrocarburos aromáticos policíclicos que se encuentran en la fracción de alquitrán del humo del cigarrillo, y estos componentes, al menos en modelos experimentales, aceleran la aterosclerosis .
Actualmente, el estrés oxidativo mediado por radicales libres está emergiendo como el paso fundamental para el desarrollo de la aterosclerosis. En un lugar de fumadores los radicales libres podrían surgir de:
- La fase gaseosa o de alquitrán del humo del cigarrillo.
- Macrófagos y neutrófilos circulantes o activados in situ
- Fuentes endógenas de especies reactivas de oxígeno como la eNOS desacoplada, la xantina oxidasa y la cadena de transporte de electrones mitocondrial.
Esto conduce a una reacción entre radicales libres como el superóxido y el NO no solo disminuye la disponibilidad de NO, sino que también genera peroxinitrito , lo que aumenta aún más el estrés oxidativo celular, es decir, muchas de las anomalías descritas anteriormente, incluida la disfunción endotelial , efectos proinflamatorios en la pared del vaso, efectos protrombóticos como aumento de la reactividad plaquetaria , reducción de la fibrinólisis endógena y peroxidación lipídica , puede explicarse en gran medida por los efectos del aumento del estrés oxidativo.
Abordaje y tratamiento del tabaquismo.(2,11)
El abordaje clínico del tabaquismo es una labor que compete a todos los profesionales sanitarios y en todos los niveles asistenciales. Ayudar a los fumadores a dejar de fumar y hacerlo cuanto antes es el reto más importante de salud pública al que nos enfrentamos en los países occidentales, en los que hoy el tabaco es la primera causa evitable de morbimortalidad. Hacerlo de una forma eficiente y garantizar la equidad para todos los fumadores es una necesidad y una obligación profesional y ética. Las causas por las que se demora el abordaje de este problema, a pesar de las incuestionables evidencias que desde hace muchos años se nos han ofrecido, son complejas.
Cuando la OMS definió el tabaquismo como una epidemia que se transmite a través de la publicidad, en la que las industrias tabaqueras invierten miles de millones todos los años, ya nos ofrecía una primera pista. Sin duda, el tabaquismo es un problema sociosanitario que implica a muchos otros sectores, pero eso no nos exime de la responsabilidad de abordarlo y, para ello, implicarnos en el aprendizaje de su manejo.
Es preciso realizar estrategias de tratamiento en la que es principal el:
1 – Abordaje psicológico del paciente fumador
Debemos insistir en la necesidad de realizar intervenciones más o menos breves en el ámbito de la asistencia clínica diaria. El denominado «consejo médico estructurado», conocido como intervención breve y resumido en el modelo de las «cinco aes»:
- Preguntar
- Registrar
- Aconsejar
- Ayudar
- seguimiento del paciente.
2 – Abordaje farmacológico
Tratamiento sustitutivo con nicotina o terapia de reemplazo de nicotina (TRN): Se define como la administración de nicotina por una vía diferente de la del consumo de cigarrillos y en una cantidad suficiente para disminuir los síntomas del síndrome de abstinencia, pero insuficiente para crear dependencia. En nuestro país disponemos de parches, chicles y caramelos como fármacos sustitutivos con nicotina.
Los medicamentos más estudiados y usados para el manejo de la dependencia al tabaco son aquellos que contienen nicotina. Diversos estudios clínicos han demostrado que son seguros y eficaces, aumentando al doble la tasa de éxito de la terapia conductual.
Sus principales mecanismos de acción: reducción de síntomas de privación, reducción de efectos reforzantes y la producción de ciertos efectos previamente buscados en los cigarrillos (relajación, facilitación del enfrentamiento de situaciones estresantes, etc.). El uso de la TRN debe comenzar el día en que se deja de fumar.
Algunos efectos adversos son comunes a todos los productos de TRN, siendo los más frecuentes mareos, náuseas y cefalea. Las contraindicaciones son enfermedades cardiovasculares graves, arritmias cardiacas severas, HTA no controlada y AVE reciente.
Existen distintas formulaciones de reemplazo de nicotina, que pueden ser usadas en forma aislada o asociadas con otros medicamentos.
2.1. Chicle de nicotina
Corresponde al método de TRN más estudiado y ampliamente usado desde los años 80s. Actualmente en EEUU está disponible en diversos sabores (menta, naranja y fruta) y en formulaciones de 2 y 4 mg, esta última dosis recomendada para fumadores de más de 25 cigarrillos/día. En Chile existe sólo la presentación con sabor a menta de 2 mg.
Hay dos formas de indicar chicles: por horario, en que la dosis inicial recomendada es de un chicle cada 1 a 2 horas por 6 semanas, luego una unidad cada 2 a 4 horas por tres semanas, y luego 1 chicle cada 4 a 8 horas por tres semanas. Otra alternativa de uso es ad-libitum, es decir, cuantos chicles sean necesarios de acuerdo a la urgencia por fumar y especialmente en situaciones estimulantes para fumar.
2.2. Parches de nicotina
Los parches de nicotina generan una dosis estable de nicotina por 16 a 24 horas. Se colocan una vez al día, lo que facilita la adherencia al tratamiento. Están disponibles en dosis de 7, 14 y 21 mg. Se recomienda que aquellos pacientes que fuman más de 10 cigarrillos al día comiencen con la dosis de 21 mg/24 horas, siendo esta dosis titulable según respuesta clínica o con mediciones seriadas de cotinina (realizadas mientras el paciente aún fuma). Se ha recomendado usarlos durante 10 a 12 semanas, disminuyendo las dosis en las últimas 4, aunque a veces se necesitan períodos de tratamiento más largos.
2.3. Spray nasal de nicotina
El spray nasal libera nicotina directamente en la mucosa nasal. Dentro de la TRN, es el método que más rápidamente reduce los síntomas de privación. Se usa un puff en cada fosa nasal, liberando en total 1 mg de nicotina.
2.4. Inhalador de nicotina
Se trata de un producto diseñado para satisfacer las necesidades del ritual mano-boca. Consiste en un dispositivo que contiene un cartridge de nicotina y un sistema vaporizador que se usa en la boca.
En estudios realizados en individuos sanos que han utilizado chicles de nicotina durante 5 años, no se han podido demostrar incrementos de enfermedad vascular, tampoco de alteraciones electrocardiográficas, arritmias, angina o muerte súbita en enfermos cardiovasculares que la han utilizado para su cesación tabáquica.
3 Otras alternativas
3.1 Acupuntura e Hipnosis.
No han demostrado ser mejores que placebo.
Una línea de trabajo promisoria a largo plazo son los estudios farmacogenéticos de drogas, que permitirían predecir el efecto de los medicamentos en determinados subgrupos de fumadores caracterizados de acuerdo a estudios genéticos específicos. Así, medicamentos que parecieran no ser útiles en el conjunto de pacientes, sí podrían ser beneficiosos en un subgrupo de éstos.
3.2 Vacuna antinicotina
La idea detrás del concepto de vacuna antinicotina es impedir que la nicotina llegue al cerebro, a través de la producción de anticuerpos antinicotina. Al reducir la llegada de la nicotina al cerebro se bloquea el efecto de recompensa. Estudios en animales han mostrado una reducción del 65% de la nicotina que alcanza los receptores nicotínicos cerebrales y una disminución significativa de la cantidad de dopamina producida por la estimulación por nicotina.
Conclusiones
Los estudios epidemiológicos han establecido en todo el mundo que la exposición al humo del cigarrillo es una causa importante de morbilidad y mortalidad cardiovascular.
Los estudios clínicos y experimentales indican que la exposición activa o pasiva promueve la disfunción vasomotora , la aterogénesis y la trombosis en múltiples lechos vasculares.
Aunque los mecanismos precisos responsables siguen sin determinarse, el estrés oxidativo mediado por radicales libres parece desempeñar un papel central en las enfermedades aterotrombóticas mediadas por CS. Estos radicales libres podrían surgir directamente del humo del cigarrillo e indirectamente también de fuentes endógenas.
Además, estos radicales libres podrían potenciar a múltiples fármacos protrombóticos y antifibrinolíticos.
Por lo tantos estos efectos descritos además de la trombosis intravascular es la causa predominante de eventos cardiovasculares agudos. Un creciente cuerpo de datos epidemiológicos, clínicos y experimentales también sugiere que los efectos fisiopatológicos de la exposición al humo del cigarrillo sobre la función cardiovascular pueden ser no lineales. Los estudios futuros que investiguen los posibles mecanismos celulares endógenos inducibles por el humo del cigarrillo podrían mejorar nuestra comprensión de la compleja pato-biología del humo del cigarrillo y la disfunción cardiovascular.
Por lo tanto, es recomendable realizar un abordaje integral del paciente de forma multidisciplinar para evitar el consumo de tabaco y provocar un abandono en pacientes con úlceras, EAP, trombosis venosas, cardiopatías etc para evitar riesgos mayores como la amputación, gangrena de MMII entre otros. Así como más campañas para evitar el inicio a su consumo y/o abandono del consumo tabáquico ya que pueden prevenirse enfermedades y mejorar los tratamientos como por ejemplo la cicatrización y reducir el avance de la isquemia crónica.
Y ¿Cómo influye el consumo de tabaco en la cicatrización?
Como hemos explicado anteriormente el tabaco influye directamente en nuestras arterias y por lo tanto también influye en la cicatrización de las heridas. En el siguiente apartado explicaremos cómo influye el tabaco en las fases de la cicatrización de las heridas, por ello es necesario explicar las fases de la cicatrización de una forma resumida.
Fases de la cicatrización
Imagen fases de la cicatrización. (12)
La cicatrización es un proceso complejo caracterizado por una cascada de acontecimientos regulados que se dividen en cuatro fases: (12,13)
- La primera fase consiste en la coagulación de la herida para detener la hemorragia mediante la acción de las plaquetas y la fibrina, en el que las plaquetas son las primeras células en intervenir, con su papel hemostático y su activación de la cascada de liberación de factores de crecimiento que estimulan la cicatrización. El fibrinógeno derivado de las plaquetas se convierte en fibrina, que actúa como matriz para monocitos y fibroblastos. La liberación de prostaciclina por las células endoteliales inhibe la agregación plaquetaria, por lo que limita la extensión del proceso.
Al producirse una herida, se dañan los vasos y el colágeno queda expuesto. Este colágeno y la trombina que se genera en el proceso de hemostasia, estimulan a las plaquetas, produciéndose su activación, adhesión y agregación. Las plaquetas liberan diferentes mediadores como la serotonina, tromboxano A2, fibrinógeno, fibronectina y trombospondina, con lo que se mantiene activo el proceso de agregación para frenar el potencial sangrado.
- La fase de inflamación es una respuesta protectora frente a agentes que representen un peligro para el tejido llevada a cabo por neutrófilos y macrófagos y mediada por citoquinas., es decir En esta fase inflamatoria es esencial el papel de factores de crecimiento, como el PDGF (Factor de crecimiento derivado de las plaquetas), con propiedades quimiotácticas, angiogénicas y mitogénicas, siendo los neutrófilos y los monocitosson las células predominantes en el lugar de la lesión, que posteriormente, disminuyen en su número aumentando la cantidad de los macrófagos.
- Fase de proliferación, los fibroblastos proliferan y migran para formar una matriz extracelular provisional que sirve de andamiaje en la fase de maduración, es decir predomina la respuesta celular y es la etapa en la que se crea una barrera permeable (reepitelización), estableciéndose un adecuado aporte sanguíneo (revascularización) y un refuerzo del tejido dañado (fibroplasia).
Es decir, en esta fase los queratinocitos de los bordes de la herida sufren cambios estructurales, rompen sus uniones celulares y con la membrana basal, y quedan libres para migrar sobre la superficie de la lesión, gracias a la formación de microfilamentos de actina intracelulares. Posteriormente Las células epidérmicas secretan colagenasa y activador de plasminógeno, cuya producción de plasmina promueve la disolución del coágulo y permite la migración de los queratinocitos. Por ello la ealizacion de una cura oclusiva y en ambiente húmedo para limitar la inflamación, restaurar la función barrera e incrementar la hidratación cutánea
- En esta última fase, Modelación o remodelación, tiene lugar la formación, organización y resistencia que obtiene el tejido cicatricial, donde participan los miofibroblastos en la contracción de la herida y se organizan los paquetes de colágenos. Es decir, Para regular este proceso, los inhibidores de las metaloprotesas tisulares limitan la acción de estas enzimas proteolíticas.
El colágeno se organiza, la fibronectina desaparece y el ácido hialurónico y los glicosaminoglicanos son reemplazados por proteoglicanos. El colágeno tipo III es sustituido por colágeno tipo I. Encontrando las citoquinas más importantes en esta como lo son el Factor de Crecimiento Epidérmico (EGF), FGF, PDGF, Factor de Crecimiento Transformante beta (TGFb), Factor de Crecimiento Vascular Endotelial (VEGF).

Imagen fisiopatología de la cronificación de las heridas y proceso de curación. (13)
Por lo tanto, si analizamos las fases de la cicatrización y los efectos del tabaquismo en la piel y arterias detallados anteriormente, dado que el humo del tabaco disminuye la oxigenación de los tejidos, es fácil observar que este hábito influye de una manera u otra en cada uno de ellos. Iniciando con la hemostasia, ya que inhibe la prostaciclina y pierde su efecto antiplaquetario, formando trombos en los vasos de la herida. (14)
La vasoconstricción que se produce por la liberación de catecolaminas y la consiguiente disminución en la oxigenación interfieren en la producción de colágeno, la cual ya es de mala calidad y se encuentra en menor cantidad en los fumadores. (14)
La nicotina provoca una disminución de la circulación periférica ya que el monóxido de carbono del humo compite con el oxígeno por la hemoglobina, lo que disminuye la cantidad de oxígeno que llega a los tejidos periféricos. Además, aumenta la viscosidad de la sangre a través de un incremento de la agregación de las plaquetas y del número de glóbulos rojos, por ello según varios estudios, quienes fuman un paquete de tabaco al día tienen tres veces más probabilidades de sufrir necrosis en una herida que los no fumadores. Por esta razón, se recomienda que una semana antes y después de un acto quirúrgico no se fume, y se recomienda el abandono del consumo del tabaco en el caso de padecer una úlcera y a quienes tienen riesgo de padecerla.(1,14,15)
las principales complicaciones que se presentan en los pacientes fumadores son:
- infecciones
- necrosis
- dehiscencia.
Además del incremento en la necesidad de realizar procedimientos adicionales para fomentar la cicatrización, tales como el drenaje de hematomas, el reimplante de colgajos, la modificación del grosor de los injertos, el desbridamiento y rotación de colgajos. (1,14-16)
Los mecanismos fisiopatológicos que participan en la formación de arrugas que van a interferir directamente en la cicatrización y/o aparición de lesiones en la piel se basa en: (16–18)
Deshidratación del estrato córneo que explicaría en parte la disminución del espesor de la capa córnea
Aumento de la tasa de carboxihemoglobina
El CO es tóxico porque al formarse la carboxihemoglobina, ésta ya no puede captar el oxígeno. Esto provoca que exista menos hemoglobina disponible para transportar oxígeno desde los pulmones al resto del cuerpo.
Promoción de secreción de vasopresina
Actúa sobre el músculo liso vascular provocando una vasoconstricción y por ello un aumento de la resistencia vascular periférica, además eleva la presión sanguínea, ya que sus efectos antidiuréticos se deben a que estimula la resorción del agua en los túbulos renales. La vasopresina produce una contracción de los músculos lisos del tracto digestivo y de los lechos vasculares. Sus efectos constrictores son mayores en arteriolas y capilares que en las venas o arterias de gran calibre.
Isquemia crónica de la dermis
Disminución de la presión parcial transcutánea de oxígeno
Acumulación de fibras elásticas y proteoglicanos distróficos
Tienen la capacidad de restaurar las células de la epidermis mejorando su apariencia, especialmente su hidratación, elasticidad y firmeza.
Degradación por metaloproteínas extracelulares de la matriz
Disminución de la síntesis de colágeno
Aumento de los niveles de radicales libre, incluido el anión superóxido que puede acelerar la elastosis
Cambios en la piel como manchas, lentigos, cambios en el tejido conectivo que reducen la resistencia y la elasticidad de la piel.
Para entender los efectos que el tabaquismo ejerce sobre la cicatrización, describiremos a continuación los efectos del tabaquismo:(16-18)
- Respecto a la cicatrización el consumo del tabaco lleva a una alteración en los procesos de cicatrización así como distintas sustancias; glucocorticoides, agentes antiplaquetarios, anticoagulantes, antineoplásicos, inmunosupresores, colchicina, penicilamina, fenilhidantoína y la nicotina, motivo de nuestra entada. Así como la influencia de los componentes del humo; la nicotina, monóxido de carbono y cianuro de hidrógeno.
Esta alteración se origina por una disminución de la oxigenación tisular como hemos comentado con anterioridad, pero además, se ha comprobado que el tabaco inhibe la proliferación de macrófagos y fibroblastos con la consiguiente inhibición de la síntesis de colágeno, provocando que los fibroblastos dérmicos disminuyan su actividad, su migración, proliferación y por lo tanto disminuye la remodelación de heridas , aumentando la liberación de elastasa por parte de fibroblastos, macrófagos y neutrófilos. Al mismo tiempo estimula la liberación de catecolaminas que actúan como cofactor acelerando la formación de chalonas que inhiben el proceso de epitelización. las que inhiben el proceso de epitelización.
Chalotas
Sustancia producida por las células maduras que ejerce un control del crecimiento intracelular al inhibir la mitosis.
Una cicatrización alterada conduce a un aumento de complicaciones postquirúrgicas, como cicatrices menos estéticas, hipertróficas, dehiscencia de suturas, pérdida de pelo en la cicatriz, menor supervivencia de colgajos e injertos de piel total como hemos descrito anteriormente, observándose una pérdida total o parcial de estos de hasta el 37% respecto al 17% de los no fumadores o exfumadores de al menos 1 año.
- Respecto de la función inflamatoria, el efecto del humo del tabaco sobre la inflamación cutánea y visceral es controversial.
El tabaco altera la función inflamatoria por generar vasoconstricción, inhibición de la síntesis de prostaglandina I2 e inactivación de la alfa-1 proteinasa por oxidación, y aumento de la liberación de elastasa por macrófagos y neutrófilos.
Se podría decir que es un productor de inflamación crónica y por otro lado tiene un efecto antiinflamatorio cuando se une a receptor nicotínico de acetilcolina a7 (son las 5 subunidades iguales). Por eso es controversial su efecto sobre la inflamación, ya que dependerá qué tipo de receptor estimule más. Si a esto le agregamos la vasoconstricción en la piel dañada, aumenta el riesgo de infecciones postoperatorias.
- Respecto de su efecto endocrino Se ha visto que produce un estado de hipoestrogenismo por aumento del metabolismo estrogénico, ya que inhibe la enzima aromatasa.
Además, aumenta la hidroxilación del estradiol y su excreción. Esto en la piel se traduce en xerosis y atrofia cutánea.
- Respecto a la producción de radicales libres, siendo la mayor fuente exógena el humo del tabaco. Se estima que por cada bocanada de humo ingresan al organismo aproximadamente 1015 radicales libres principalmente de tipo peróxilos, alquilos y óxido nítrico.
Los radicales libres son sumamente dañinos porque producen daño a las proteínas esenciales, rupturas de cadenas en el ADN y modificación en sus bases, apoptosis, necrosis, disfunción endotelial y peroxidación lipídica que lleva a una mayor producción aun de radicales libres.
- Además, el tabaco disminuye los niveles de vitamina C, vitamina A, zinc y selenio que tienen funciones en los procesos de respiración celular, replicación de ADN y ARN. Participan en la mantención de la integridad de la membrana celular gracias a que actúan como cofactores de importantes enzimas antioxidantes. El cobre y el zinc son cofactores de la superóxido dismutasa y el selenio de la glutation peroxidasa.
Según la evidencia científica los grandes fumadores presentaron 3 veces más necrosis de colgajos de piel total con relación a los que nunca habían fumado, así como una disminución o detención de la cicatrización de heridas crónicas y disminución de las tasas de curación y una tórpida curación de heridas.
El riesgo es mayor a mayor número de cigarrillos fumados. Por esto es importante suspender su consumo antes y después de las cirugías, en los pacientes que padecen úlceras o tiene riesgo de padecerlas, así como en pacientes diabéticos e hipertensos.
Se comprobó que tras suspender el tabaco por una semana solo disminuye el riesgo de infección, pero no el de dehiscencia. Por lo tanto, para alcanzar una mayor calidad de cicatrización los autores hipotetizan la necesidad de suspender el tabaco cuatro a doce semanas antes de la cirugía.
La evidencia en relación del tabaco y la DM , informa que los fumadores DM tienen mayor riesgo de desarrollar:
- Úlceras
- Infecciones
- Necrobiosis lipoídea
- Enfermedad arterial de extremidades inferiores
- Disminución del flujo sanguíneo
- Menor respuesta inmune
- Mayor posibilidad de neuropatía diabética en diabetes mellitus tipo I (diabéticos que fuman más de 30 cajetillas al año presentaron 3,3 veces más neuropatía que los no fumadores). Estudios demuestran que la suspensión del hábito de fumar en al menos 2 años disminuye a 30% la prevalencia de enfermedad vascular arterial periférica en las extremidades inferiores.
Por lo tanto, en el consumo del tabaco debemos de plantearnos:

Es de vital importancia la educación sanitaria, y el apoyo y los recursos para ayudar a nuestros pacientes al abandono del hábito tabáquico, para prevenir enfermedades, úlceras y/o mejorar el tratamiento de éstas., ya que la mayoría de nuestros pacientes tienen un hábito, que aumenta con el curso de un diagnostico o padecimiento de enfermedad, y aún más en los pacientes que padecen úlceras; debido al aislamiento social que provoca y dolor entre otros, que los pacientes “alivian” con el consumo del tabaco, lo que nos hace más complicado la evolución favorable en la cicatrización.
Por ello es importante realizar una buena entrevista al paciente, darle la confianza y conseguir una empatía ya que dejar de fumar no es fácil, el paciente necesita obtener una escucha activa para adaptar a cada paciente objetivos realistas y alcanzables a corto plazo, siempre con apoyo y animo de que puede conseguirlo.

Bibliografia:
- Álvarez-Gallegos V, Seijo-Cortés JA, Hernández-Pérez E. Tabaco y cirugía dermatológica: una mala asociación. 2005;5.
- Lekuona Goya I, Arruti AS, Bueno MM, Sánchez JU. Tabaco y enfermedad arterial no coronaria. Intervenciones para el abandono del hábito tabáquico. Rev Esp Cardiol. 1 de diciembre de 2009;9:39-48.
- Ambrose JA, Barua RS. The pathophysiology of cigarette smoking and cardiovascular disease: An update. Journal of the American College of Cardiology. 19 de mayo de 2004;43(10):1731-7.
- Press E. La peligrosa acción del tabaco en el desarrollo de la enfermedad arterial periférica [Internet]. Europa Press; 2020 [citado 24 de abril de 2021]. Disponible en: https://www.infosalus.com/salud-investigacion/noticia-peligrosa-accion-tabaco-desarrollo-enfermedad-arterial-periferica-20201026081538.html
- Kool MJ, Hoeks AP, Struijker Boudier HA, Reneman RS, Van Bortel LM. Short- and long-term effects of smoking on arterial wall properties in habitual smokers. J Am Coll Cardiol. diciembre de 1993;22(7):1881-6.
- Dormandy JA, Rutherford RB. Management of peripheral arterial disease (PAD). TASC Working Group. TransAtlantic Inter-Society Consensus (TASC). J Vasc Surg. enero de 2000;31(1 Pt 2):S1-296.
- Influence of smoking on incidence and prevalence of peripheral arterial disease – Journal of Vascular Surgery [Internet]. [citado 24 de abril de 2021]. Disponible en: https://www.jvascsurg.org/article/S0741-5214(04)01141-3/fulltext
- Khosla S, Laddu A, Ehrenpreis S, Somberg JC. Cardiovascular effects of nicotine: relation to deleterious effects of cigarette smoking. Am Heart J. junio de 1994;127(6):1669-72.
- Craig WY, Palomaki GE, Haddow JE. Cigarette smoking and serum lipid and lipoprotein concentrations: an analysis of published data. BMJ. 25 de marzo de 1989;298(6676):784-8.
- Yarnell JW, Baker IA, Sweetnam PM, Bainton D, O’Brien JR, Whitehead PJ, et al. Fibrinogen, viscosity, and white blood cell count are major risk factors for ischemic heart disease. The Caerphilly and Speedwell collaborative heart disease studies. Circulation. marzo de 1991;83(3):836-44.
- Bello S. Tratamiento del Tabaquismo. Revista chilena de cardiología. diciembre de 2011;30(3):230-9.
- Terapia enzimática sistémica en el proceso de cicatrización [Internet]. [citado 29 de abril de 2021]. Disponible en: https://www.douglaslabs.es/blog/terapia-enzimatica-sistemica-en-el-proceso-de-cicatrizacion/
- Pinceladas sobre la cicatrización – Elena Conde Montero [Internet]. [citado 29 de abril de 2021]. Disponible en: https://www.elenaconde.com/pinceladas-sobre-la-cicatrizacion/
- El tabaco y la piel – Artículos – IntraMed [Internet]. [citado 24 de abril de 2021]. Disponible en: https://www.intramed.net/contenidover.asp?contenidoid=67997
- Piel y tabaco, una pareja incompatible [Internet]. [citado 29 de abril de 2021]. Disponible en: https://www.efesalud.com/piel-y-tabaco-una-pareja-incompatible/
- Freiman A, Bird G, Metelitsa AI, Barankin B, Lauzon GJ. Cutaneous effects of smoking. J Cutan Med Surg. diciembre de 2004;8(6):415-23.
- Vander Straten M, Carrasco D, Paterson MS, McCrary ML, Meyer DJ, Tyring SK. Tobacco use and skin disease. South Med J. junio de 2001;94(6):621-34.
- Cutaneous manifestations and consequences of smoking – PubMed [Internet]. [citado 29 de abril de 2021]. Disponible en: https://pubmed.ncbi.nlm.nih.gov/8632065/
Quizás te interese

En nuestra consulta, una de las preguntas habituales es ¿por qué duelen las úlceras o las heridas crónicas? A lo que siempre respondemos: las heridas, sean como sean, tengan o no un gran tamaño, tengan o no infección, curen o no, siempre duelen, aunque los dolores se pueden intensificar o ser diferentes según el curso que lleve la herida.
Índice
- 1 ¿Por qué duelen las úlceras y las heridas crónicas?
- 2 Dolor en las úlceras venosas.
- 3 Dolor en las úlceras por presión.
- 4 El dolor nociceptivo en las heridas crónicas.
- 5 ¿Por qué por la noche duelen más las úlceras?
- 6 Pero ¿por qué una úlcera podría no doler?
- 7 Consulta especializada en heridas crónicas.
¿Por qué duelen las úlceras y las heridas crónicas?
Existen diferentes factores que hacen que una herida duela más o menos, independientemente del umbral del dolor o capacidad de tolerancia al dolor de cada persona, como lo son:
-
Estimulación de terminaciones nerviosas.
Las úlceras afectan la piel o mucosa. Si alcanzan áreas donde hay muchas terminaciones nerviosas, el dolor es inevitable, como son la boca, los genitales o la piel expuesta, que están repletos de nervios, por lo que las úlceras ahí suelen ser muy dolorosas.
-
Inflamación activa.
Una úlcera con inflamación activa produce sustancias químicas como prostaglandinas que sensibilizan los nervios, por lo que genera sensación de ardor, escozor y/o dolor punzante.
-
Infección.
Cuando una herida se infecta por bacterias, virus u hongos, se agrava la inflamación, lo que aumenta el dolor.
Todos estos factores ayudan a explicar por qué duelen las úlceras y las heridas crónicas, incluso cuando la lesión no parece muy grande o visible.
-
Dolor en las úlceras venosas.
Las úlceras vasculares venosas, úlceras venosas o por insuficiencia venosa, duelen por múltiples mecanismos fisiopatológicos, los cuales están relacionados principalmente con una mala circulación, una inflamación crónica y un daño del tejido provocados por el mal retorno de la sangre al corazón, acumulándose la sangre en las venas, y eso genera inflamación y daño en los tejidos.
Tipo de dolor : ardor, pesadez, molestia constante localizado en la parte interna del tobillo o pierna con una Intensidad que va de moderada a severa, no tolerando bien estar de pie y especialmente el dolor se agrava cuando hay infección o con vendajes mal colocados o inadecuados.
Existen medidas que alivian el dolor en lesiones venosas, como elevar la pierna, mantener una compresión adecuada mediante vendajes de compresión adecuada o medias de compresión.
¿Por qué duelen las úlceras venosas?
- La inflamación crónica del tejido debido a la hipertensión venosa sostenida produce extravasación de líquidos, proteínas y células inmunes, lo que desencadena una inflamación continua, la cual estimula las terminaciones nerviosas locales, provocando un dolor persistente, ardor o escozor.
- Isquemia relativa o hipoxia. Aunque no es una úlcera arterial, los tejidos ulcerados no reciben oxígeno adecuadamente, por lo que la hipoxia aumenta la acidosis local (ambiente ácido), que activa los receptores del dolor.
- Infección secundaria. Muchas úlceras venosas se infectan con bacterias, lo que agrava el dolor por la liberación de toxinas, pus, y aumento de la inflamación, entre otros factores.
- Presión o posición. El dolor puede empeorar al estar de pie o con las piernas colgando, porque aumenta la presión venosa, aliviando el dolor al elevar las piernas, ya que se favorece el retorno venoso.
Por lo que, al tratar la causa, mejorando el retorno venoso mediante la compresión y controlando el edema, aliviamos el dolor, que puede verse disminuido si lo conjugamos con la toma correcta de analgésicos.
Así como también podremos controlar el dolor evitando infecciones mediante la higiene, apósitos antimicrobianos si es necesario, es decir, si realizamos unos cuidados avanzados de heridas mediante el desbridamiento, apósitos especializados y terapia compresiva, las lesiones venosas van a provocar menos dolor.
- Daño directo de la piel y tejido subcutáneo debido a las enzimas inflamatorias y productos de degradación tisular que causan necrosis parcial y activan receptores nociceptivos, sintiendo un dolor agudo o punzante.
2. Dolor en las úlceras isquémicas.
Son lesiones cutáneas causadas por una reducción severa o interrupción del flujo arterial hacia una zona del cuerpo, típicamente en las extremidades inferiores (dedos del pie, talones o borde externo del pie). Son comunes en personas con enfermedad arterial periférica (EAP).
¿Por qué duelen las úlceras isquémicas?
- Isquemia del tejido es lo mismo que hipoxia severa debido a la falta de sangre arterial que impide el aporte de oxígeno y nutrientes, lo que provoca una muerte celular, una acumulación de metabolitos ácidos (como el ácido láctico), activándose los receptores de dolor (nociceptores), provocando un dolor intenso, profundo y persistente.
- Inflamación y necrosis debido al daño isquémico que genera una respuesta inflamatoria intensa, liberando mediadores como prostaglandinas y bradiquininas, que sensibilizan aún más las fibras nerviosas, que aumentan el dolor si existe una necrosis seca o húmeda.
- Dolor de reposo arterial. Habitualmente, el dolor suele empeorar en reposo, en la cama o estando con las piernas elevadas, porque se reduce el flujo sanguíneo sin ayuda de la bomba muscular, por lo que muchas personas deben dormir con la pierna colgando para aliviar el dolor; por ello no pueden dormir en la cama y lo hacen generalmente en el sillón o en cama con la pierna colgando.
- Estimulación de fibras nerviosas superficiales, ya que la piel está más fina y debilitada, y la exposición de terminaciones nerviosas en zonas ulceradas o necróticas intensifica la sensación de dolor.
¿Cómo es el dolor de las úlceras isquémicas?
El tipo de dolor de las úlceras isquémicas es intenso, punzante, profundo y persistente.
Este dolor se localiza principalmente en los dedos, talón y el borde del pie, es decir, las zonas distales. Suele agravarse tras la elevación de la pierna, durante el reposo nocturno. En los casos más avanzados, el dolor puede acompañarse de frialdad en la extremidad, piel delgada, pulsos débiles o ausentes y una coloración pálida o negruzca.
Para aliviarlo, colgar la pierna puede favorecer el flujo sanguíneo gracias al efecto de la gravedad.
Cuando el dolor es muy intenso, puede ser necesario recurrir a opioides.
-
Dolor en las úlceras por presión.
Las úlceras por presión (UPP) o lesiones por presión (LPP) o úlceras por decúbito son lesiones localizadas en la piel y tejidos subyacentes causadas por una presión continua, generalmente sobre prominencias óseas como lo son talones, caderas, sacro… En aquellas personas que tienen una movilidad reducida, como personas encamadas o aquellas que padecen lesiones medulares, entre otras.
Aunque también surgen úlceras en zonas de fricción (como en los pies por el calzado, colocación de escayolas etc.) que pueden doler más aún por el contacto constante. Sin embargo, si hay daño nervioso o disminución de la sensibilidad, no causan dolor al inicio.
¿Por qué duelen las úlceras por presión?
- Por la isquemia tisular sostenida debido a presión constante que comprime capilares y reduce el flujo sanguíneo, provocando hipoxia y necrosis, esto activa los receptores del dolor en los tejidos dañados.
- Por la inflamación aguda y crónica debido a la muerte celular que activa una respuesta inflamatoria con liberación de prostaglandinas, bradiquinina y sustancia P que aumentan la sensibilidad al dolor en la zona.
- Por la infección a la que las lesiones por presión son propensas, lo que intensifica el dolor debido a la presencia de pus, descomposición de los tejidos y la liberación de toxinas bacterianas.
- Por la exposición de terminaciones nerviosas, como ocurre en estadios avanzados como los grados III o IV en la clasificación de las lesiones por presión, el daño puede llegar a músculo, hueso o nervios expuestos, provocando dolor severo, punzante o irradiado.
- Por factores mecánicos externos como el roce, fricción, humedad (incontinencia) o presión repetida sobre la úlcera, aumentan el dolor, así como vendajes mal colocados o movilizaciones inadecuadas también pueden empeorarlo.
El dolor en lesiones provocadas por presión suele ser percibido como un ardor, punzante, presión, sensibilidad local en las zonas más propensas a lesiones por presión, como el sacro, los glúteos, los talones, las caderas y omóplatos, entre otros, que se agravan ante el movimiento, cambio de postura, contacto directo.
Cómo se manifiesta el dolor en las úlceras por presión.
Las lesiones por presión pueden ser indoloras en aquellos casos en los que hay daño neurológico, como la lesión medular, neuropatía, etc.
En pacientes con deterioro cognitivo o con dificultad para hablar, el dolor puede pasar desapercibido, de ahí la importancia de observar signos indirectos como gestos, muecas, resistencia al movimiento, agitación, sudoración.
El dolor nociceptivo en las heridas crónicas.
Así que sí, querido paciente, las úlceras SÍ duelen y existe un factor común en todos los tipos de úlceras o heridas crónicas, que es el dolor nociceptivo, es el dolor que se produce como respuesta normal y fisiológica a un estímulo nocivo que daña los tejidos, que es detectado por los nociceptores.
Este mecanismo explica por qué duelen las úlceras y otras heridas crónicas, ya que el daño en los tejidos activa directamente los receptores del dolor.
Los nociceptores son terminaciones nerviosas libres del sistema nervioso periférico que responden a estímulos mecánicos como la presión, por ejemplo, a estímulos térmicos y estímulos químicos como las sustancias liberadas por el tejido dañado.
El dolor nociceptivo es el tipo de dolor que ocurre cuando los nervios detectan daño en los tejidos del cuerpo. En el caso de las úlceras, este dolor aparece porque la piel y otros tejidos están lesionados o inflamados.
Así como también tiene una respuesta al aumento del dolor nocturno.
¿Por qué por la noche duelen más las úlceras?
Durante la noche aumenta el dolor. El dolor suele aumentar en la noche por varias razones psicológicas, como una menor distracción, enfocándote más en las sensaciones físicas como el dolor y por eso su intensificación. Pero además existen razones fisiológicas como los cambios hormonales relacionados con el cortisol. El cortisol es una hormona que tiene ritmo circadiano, es decir, disminuye en la noche y tiene un efecto antiinflamatorio natural, por lo que, al disminuir en la noche, aumenta la inflamación y con ello el dolor. También existen cambios circulatorios durante el sueño, ya que al disminuir el movimiento o mantenerse en una sola posición, la circulación disminuye en ciertas áreas del cuerpo, como los miembros inferiores y superiores; por ello empeora el dolor debido a esa disminución circulatoria.
También el hecho de padecer enfermedades como la artritis reumatoide, fibromialgia, neuropatías, entre otras, tiene picos de dolor nocturnos como parte de su patrón.
Por lo tanto, y como factor común, cuando una úlcera se forma por presión prolongada, mala circulación venosa o arterial o infecciones, se activan los nociceptores, que son los receptores del dolor en la piel. Estos envían señales al cerebro, lo que genera una sensación dolorosa que suele ser localizada, es decir, que se siente directamente en la zona de la herida.
Este tipo de dolor suele describirse como punzante, ardoroso o sordo. Aumenta si la úlcera se toca, se limpia o se infecta, y puede dificultar el descanso o la movilidad del paciente.
El dolor nociceptivo en las úlceras no solo es una molestia física, sino que también puede afectar el estado emocional de la persona. Por eso, es importante controlarlo con el tratamiento adecuado, que puede incluir limpieza adecuada, medicamentos para el dolor y cuidados específicos de la herida.
Si quieres saber cómo realizamos curas sin dolor en úlceras y heridas crónicas, puedes consultar el siguiente artículo:
https://www.ulceras.info/divulgacion/curas-sin-dolor/?highlight=%22dolor%22
-
Pero ¿por qué una úlcera podría no doler?
Siendo al ausencia de dolor quizás más grave que la presencia de dolor, ya que podría indicar:
- Neuropatía periférica: siendo la causa más frecuente de úlceras indoloras, es la neuropatía periférica, especialmente en pacientes con diabetes mellitus. La degeneración progresiva de fibras nerviosas, tanto sensitivas como autonómicas, impide la percepción del dolor y favorece el desarrollo de lesiones crónicas, particularmente en los pies (pie diabético).
Estas úlceras suelen tener bordes bien definidos, están localizadas en zonas de presión (metatarsos, talón) y pueden avanzar sin que el paciente lo note, aumentando el riesgo de infección y amputación.
Aunque también ocurre en otras enfermedades que cursan con neuropatía, como la enfermedad genética amiloidosis hereditaria o la enfermedad Charcot-Marie-Tooth (CMT), o enfermedades autoinmunes como la esclerosis múltiple o incluso trastornos metabólicos como la insuficiencia renal o el hipotiroidismo, que pueden provocar neuropatía periférica.
- Isquemia crítica en fases avanzadas de enfermedad arterial periférica: la isquemia severa puede dañar no solo los tejidos, sino también las terminaciones nerviosas, resultando en úlceras arteriales que, paradójicamente, pueden volverse indoloras. Esta situación requiere atención urgente, ya que indica un compromiso vascular profundo y suele asociarse a necrosis y riesgo de pérdida del miembro.
- Isquemia severa, como puede ocurrir en úlceras arteriales muy avanzadas; debido a la falta de oxígeno, los tejidos como los nervios locales pueden dañarse, anulando la percepción de dolor. Sin embargo, esto suele ir acompañado de otros signos graves, como piel fría, palidez o necrosis.
- Lesión medular o pérdida sensorial localizada, como ocurre en aquellas personas con lesión medular o enfermedades neurológicas (como esclerosis múltiple), que pueden desarrollar úlceras por presión en zonas insensibles sin experimentar dolor, debido tanto a la inmovilidad como a la pérdida de sensibilidad.
La ausencia de dolor en una úlcera debe alertar al profesional sanitario sobre la necesidad de explorar causas neurológicas y vasculares. La evaluación mediante pruebas de sensibilidad mediante pin‑prick, vibración y monofilamento, así como la evaluación de reflejos, índice tobillo-brazo y estudios neurofisiológicos, puede ser clave para orientar el tratamiento.
Por lo que, si tienes una úlcera que no duele, no es necesariamente una úlcera leve. La falta de dolor suele indicar un deterioro de la función sensorial y conlleva un mayor riesgo de complicaciones, por lo que exige un abordaje diagnóstico integral y un seguimiento riguroso.
Comprender por qué duelen las úlceras es clave para poder tratarlas correctamente y mejorar la calidad de vida del paciente.
Si tienes una lesión que te provoca dolor o no, no dudes en contactar con nosotros.
Consulta especializada en heridas crónicas.
Si tienes una herida o úlcera que provoca dolor, o incluso una lesión que no duele pero no cicatriza, es importante que sea valorada por profesionales especializados en heridas crónicas.
En el Centro Multidisciplinar de Úlceras Crónicas (CMUC) contamos con experiencia en el diagnóstico y tratamiento avanzado de úlceras venosas, arteriales, por presión y pie diabético.
Puedes contactar con nosotros o solicitar una valoración a través de nuestra web: https://www.centroulcerascronicas.com
Tratamiento del dolor en úlceras y heridas crónicas.
Bibliografía.
- Painless and painful ulcers [Internet]. Waltham, MA: UpToDate, Inc.; 2024 [citado 2025 Jul 14]. Disponible en: https://www.uptodate.com
- Kumar V, Abbas AK, Aster JC. Robbins y Cotran. Patología estructural y funcional. 11.ª ed. Barcelona: Elsevier; 2022.
- American Diabetes Association. 11. Foot care: Standards of Medical Care in Diabetes—2023. Diabetes Care. 2023;46(Suppl 1):S174–S179. doi:10.2337/dc23-S011.
- National Institute for Health and Care Excellence (NICE). Pressure ulcers: prevention and management [Internet]. London: NICE; 2021 [citado 2025 Jul 14]. Disponible en: https://www.nice.org.uk/guidance/ng179
- O’Donnell TF Jr, Passman MA, Marston WA, Ennis WJ, Dalsing MC, Kistner RL, et al. Management of venous leg ulcers: Clinical practice guidelines of the Society for Vascular Surgery® and the American Venous Forum. J Vasc Surg. 2014;60(2 Suppl):3S–59S. doi:10.1016/j.jvs.2014.04.049.
- Valencia IC, Falabella A, Kirsner RS, Eaglstein WH. Chronic venous insufficiency and venous leg ulceration. J Am Acad Dermatol. 2001;44(3):401–21. doi:10.1067/mjd.2001.113716.
- Rondas AA, Schols JM, Halfens RJ, Stobberingh EE. Swab versus biopsy for the assessment of microbiota in chronic wounds. Adv Skin Wound Care. 2013;26(5):211–9. doi:10.1097/01.ASW.0000429649.81632.02.
- Norgren L, Hiatt WR, Dormandy JA, Nehler MR, Harris KA, Fowkes FGR. Inter-Society Consensus for the Management of Peripheral Arterial Disease (TASC II). J Vasc Surg. 2007;45(Suppl S):S5–67.
- Rutherford RB. Clinical staging of peripheral arterial disease. Am J Med. 1991;90(2A):14S–17S.
- Marston WA. Ischemic ulcers: Pathophysiology and diagnosis. In: UpToDate [Internet]. Waltham, MA: UpToDate, Inc.; 2024 [citado 2025 Jul 14]. Disponible en: https://www.uptodate.com
- European Pressure Ulcer Advisory Panel (EPUAP), National Pressure Injury Advisory Panel (NPIAP), Pan Pacific Pressure Injury Alliance (PPPIA). Prevention and treatment of pressure ulcers/injuries: Clinical practice guideline. 3rd ed. 2019.
- Pieper B, Langemo D, Cuddigan J. Pressure ulcer pain: A systematic review and national pressure ulcer advisory panel white paper. Ostomy Wound Manage. 2009;55(2):16–31.
- Gorecki C, Nixon J, Madill A, Firth J, Brown JM. What influences the impact of pressure ulcers on health-related quality of life? A qualitative patient-focused exploration of contributory factors. J Tissue Viability. 2012;21(1):3–12. doi:10.1016/j.jtv.2011.11.001.
- Gronfier C, Daguet I, Raverot V, Bouhassira D. Circadian rhythmicity of pain sensitivity in humans. Brain. 2022 Jul 20;… doi:10.1093/brain/awac147.
- Hoyle NP, Seinkmane E, Putker M, Feeney KA, Krogager TP, Chesham JE, Bray LK, Thomas JM, Dunn K, Blaikley J, O’Neill JS. Circadian actin dynamics drive rhythmic fibroblast mobilisation during wound healing. Sci Transl Med. 2017 Nov 8;9(415):eaal2774.
- Girouard S, Pieper B, Nordstrom CK, DiNardo E. Pressure ulcer related pain in community populations: a prevalence study. BMC Nurs. 2013;12:16. Disponible en: https://pubmed.ncbi.nlm.nih.gov/25024642
- Closs SJ, Nelson EA, Briggs M. Can venous and arterial leg ulcers be differentiated by the characteristics of the pain they produce? J Clin Nurs. 2008;17(5):637–45. Disponible en: https://pubmed.ncbi.nlm.nih.gov/18279296
- Brownrigg JRW, et al. Diabetic foot ulcers and neuropathy: pathophysiology and triad. World J Clin Cases. 2023;11(8):1684‑
- Neuropathic ulcer. NCBI Bookshelf. 2023.
- Venous, arterial, and neuropathic leg ulcers: ischemic ulcer pain characteristics. PMCID: PMC10212749.
Divulgación
El pie diabético y sus deformidades
Publicado
hace 2 mesesel
17 de marzo de 2026Por
CMUC Admin
Hoy en ulceras.info os vamos a hablar de las deformidades del pie diabético, una de las complicaciones más frecuentes y relevantes dentro del síndrome de pie diabético. Comprender por qué aparecen estas deformidades del pie diabético y cómo influyen en el riesgo de ulceración es fundamental para su prevención y para evitar complicaciones mayores.
El síndrome de pie diabético es definido por la OMS (Organización Mundial de la Salud) como la ulceración, infección y/o gangrena del pie asociados a neuropatía diabética y diferentes grados de enfermedad arterial periférica, y es el resultado de la interacción compleja de diferentes factores, de ahí la importancia que tiene su prevención.
Por tanto, el pie diabético sufre de diferentes componentes que aumentan el riesgo de ulceración y, a su vez, de deformidades del pie diabético:
-
Pérdida de la sensibilidad: con el avance de la enfermedad se produce una afectación de la sensibilidad superficial y profunda.
-
Afectación motora: como consecuencia se desarrollan deformidades muy características, debilidad muscular, etc.
-
Anhidrosis: quiere decir que hay una falta de hidratación de la piel que va a suscitar la aparición de fisuras en la piel.
-
Problemas vasculares: se producen oclusiones vasculares periféricas que impiden que la circulación en los pequeños vasos sea eficiente.
Índice
1. Deformación del pie diabético
Las deformidades del pie diabético pueden anteceder a la aparición de la neuropatía diabética o aparecer y evolucionar negativamente como consecuencia de la misma.
Existen estudios que abalan que las personas con neuropatía tienen mayor riesgo de sufrir ulceraciones en los pies, aunque no presenten deformidades. Hay muchas teorías que intentan explicar el por qué el pie del diabético es más susceptible a sufrir deformidades. La teoría más aceptada es que la debilidad y pérdida muscular se produce por la neuropatía motora. Cuando existe una inestabilidad muscular, hay unos músculos que sobreactúan más que otros, provocando deformidades.
2. Tipos de deformaciones causadas por el pie diabético
2.1 Juanete (Hallux valgus)
Se produce una serie de desviaciones en las falanges y el primer metatarsiano, dando lugar a ese bulto tan característico que llamamos juanete, que no es más que una prominencia ósea resultante a dichas desviaciones.
Al principio, cuando aparecen los síntomas, son leves y preocupa más la estética; sin embargo, cuando evoluciona, encontramos los primeros síntomas:
-
Dolor al calzarse
-
Ineficiencia del primer radio en la marcha, por tanto, va a sobrecargar a los demás radios, produciendo dolor en los mismos.
-
Bursitis
-
Durezas y callosidades
-
Se puede asociar a esta patología dedos en garra, martillo, maza…
2.2 Dedo en martillo
Es una deformidad que se caracteriza por la flexión excesiva de la última articulación del dedo y extensión de la articulación metatarsofalángica.
Este tipo de patología es más frecuente en personas que utilizan a diario calzado estrecho, ya que oprime el pie y obliga a los dedos a realizar una flexión. Es muy común la aparición de callosidades (helomas) en el dorso del dedo a consecuencia de esa flexión y por consiguiente si no se elimina el roce con el calzado puede derivar a una úlcera.
A consecuencia de esto, las cargas plantares se alteran, aumentando la presión en la parte del antepié (es la parte anterior a los dedos) provocando un adelgazamiento de la almohadilla grasa plantar, con lo cual disminuye la capacidad de amortiguación.
Dedos en martillo
2.3 Dedo en garra
Encontramos la articulación metatarsofalángica extendida y la flexión de las articulaciones interfalángicas. Esta deformidad es muy frecuente en mujeres, ya que suelen utilizar tacones con punta estrecha, esto favorece la garra de los dedos.
Al principio, cuando se va consolidando la deformidad, la garra es flexible; es decir, se puede volver a recolocar el dedo. Sin embargo, cuando la deformidad se establece, los tendones ya se han anquilosado y la garra permanece.
Se debe tener precaución a la hora de poner el calzado ya que ocurre como el caso anterior, puede aparecer una callosidad que roce con el zapato y puede desencadenar una herida.
Dedo en garra
2.4 Dedo en mazo
Observamos la última articulación del dedo flexionada. En este caso podemos observar una callosidad en la parte dorsal del dedo como en la punta del dedo por el apoyo del mismo.
Dedo en mazo
2.5 Arco normal
Estructura del pie correcta.
arco normal
2.6 Pie plano
Se caracteriza por una pérdida o disminución del arco interno del pie (bóveda plantar). Se asocian problemas en las articulaciones, tendones, musculatura, etc.
Puede producirse dolor en la planta del pie a consecuencia de un apoyo ineficiente, causando puntos de presión excesiva que puede provocar una úlcera.
pies planos
2.7 Pie cavo
Es el caso opuesto al anterior. Podemos observar un aumento del arco interno. Las manifestaciones que encontramos son principalmente el apoyo excesivo del antepié y la parte del talón pudiendo dolor en los metatarsianos, fascitis plantar, dificultad para calzarse, deformidades en los dedos, dolores musculares/articulares, etc.
Caso Clínico
Calzado en el pie diabético
Publicado
hace 2 mesesel
3 de marzo de 2026Por
Ramón Burgos
El cuidado del pie es un aspecto fundamental en la práctica enfermera, especialmente en personas con factores de riesgo como diabetes, neuropatía periférica, deformidades del pie, edad avanzada o mala circulación. Un problema común y prevenible que observamos habitualmente en consulta es la aparición de úlceras derivadas del uso de calzado o plantillas inadecuadas, por eso es importante que, como personal especializado en tratamiento de lesiones, conozcamos los requisitos ideales tanto de calzado como de ortesis plantares, para poder identificar los riesgos, así como tratar las lesiones y evitar recidivas.
El cuidado del pie en personas con diabetes representa un reto constante en la práctica clínica y comunitaria. Las úlceras del pie diabético no solo afectan la calidad de vida del paciente, sino que constituyen una de las principales causas de infecciones, hospitalizaciones y amputaciones evitables. En este contexto, el calzado adecuado deja de ser un simple complemento para convertirse en una herramienta terapéutica fundamental.
La enfermera, por su cercanía con el paciente y su papel clave en la prevención, educación y seguimiento, debe contar con conocimientos sólidos sobre el uso del calzado terapéutico, la descarga de presiones plantares y la identificación temprana de factores de riesgo. Comprender cómo un zapato mal ajustado puede generar puntos de presión, rozaduras o microtraumatismos es tan importante como saber reconocer los signos iniciales de una úlcera.
En esta entrada abordaremos la relación entre el calzado y la aparición de úlceras, así como los conocimientos esenciales que toda enfermera debe manejar para orientar, prevenir complicaciones y promover un cuidado integral del pie diabético desde la práctica diaria.
El uso de un calzado inadecuado representa un factor de riesgo silencioso pero determinante en la salud del pie, especialmente en personas con diabetes, neuropatías de miembros inferiores y deformidades, ya que un zapato mal ajustado, rígido o con costuras internas puede generar puntos de presión, fricción continua y microtraumatismos que pasan desapercibidos cuando existe pérdida de sensibilidad.
Estas pequeñas lesiones iniciales, si no se detectan a tiempo y se aplican los tratamientos o cambios necesarios, pueden evolucionar hacia úlceras de difícil cicatrización.
Además, un mal calzado altera la biomecánica de la marcha, favoreciendo la aparición de deformidades, inestabilidad y sobrecarga en determinadas zonas del pie, lo que incrementa el riesgo de caídas, dolor y fatiga, afectando la movilidad y la autonomía de las personas. En casos más avanzados, la presión mantenida puede provocar callosidades, ampollas e infecciones que comprometen seriamente la integridad del tejido.
Por ello, la elección adecuada del calzado no debe considerarse un aspecto secundario. La enfermera desempeña un papel clave en la identificación de estos riesgos, en la educación de personas de riesgo y en la prevención de complicaciones, promoviendo hábitos seguros que contribuyan a proteger el pie y preservar la calidad de vida.
- Riesgos de usar un calzado inadecuado
- Presión excesiva en zonas específicas; puede causar callos, ampollas y úlceras.
- Fricción constante; favorece la formación de heridas y erosiones en la piel.
- Alteración de la marcha; provoca dolor, fatiga y riesgo de caídas.
- Deformidades del pie; como dedos en garra, juanetes o colapso del arco.
- Reducción de la circulación y ventilación; favorece infecciones y mal olor, como onicomicosis, pie de atleta, infecciones por hongos etc
- Complicaciones en personas con neuropatía; las lesiones pueden pasar desapercibidas y empeorar rápidamente.
- Impacto en la calidad de vida ya que provoca dolor, limitación de la movilidad y dependencia en actividades diarias.
- ¿qué calzados recomendados en nuestros centros?
En personas con alteraciones en el pie, el calzado que más recomendamos es la marca Calzamedi ®, ya que es una marca española, que ofrece calzado muy cómodo, con velcro, hormas anchas adaptadas para pies sensibles.
Entre otras, las que mas cumplen nuestros objetivos son Orthofeet ®, Drcomfort ®, Propet ® …. Por supuesto no todos los calzados son adecuados para todas las personas, por eso es importante valorar las necesidades de forma individualizada y buscar como norma general las siguientes características:
- Punta ancha y con espacio suficiente para que los dedos no estén apretados ni comprimidos, es decir que tenga una forma anatómica que respete la estructura natural del pie alojando todos los dedos sin comprimirlos, por eso siempre decimos que deben tener un alto y ancho especial cuya puntera sea cuadrada o redonda evitando el uso de zapatos de punta estrecha prestando atención al quinto dedo que es el que se expone más al roce en el zapato.
- El contrafuerte del zapato (pieza de refuerzo situada en la parte posterior del talón, diseñada para dar estructura, estabilidad y soporte al pie) debe ser rígido, para recoger el talón durante el impacto del choque de talón en la marcha y evitar que el pie se venza, especialmente cuando el pie está deformado en pronación o en supinación.
- Cierre ajustable con cordones, velcro o hebillas, y nosotros recomendamos preferiblemente velcro para facilitar su colocación sobre todo en personas de edad avanzada y en edad infantil, así como para aquellas personas con problemas de agilidad, con obesidad, ya que es más fácil a la hora de adaptar el calzado al pie. además, recomendamos que siempre tengan una buena sujeción en el talón para evitar movimientos excesivos, así como que posea lengüeta acolchada para proteger el dorso del pie de la presión de cordones o hebillas.
- Que contemple una buena amortiguación en la suela para absorber el impacto al caminar o estar de pie, además de aportar soporte en el arco del pie, especialmente importante para quienes tienen arcos planos o altos.
- Disponibilidad siempre de la opción de plantillas extraíbles para poder usar plantillas ortopédicas personalizadas si es necesario.
- La suela es preferible blanda y acolchada ya que estos diseños absorben el impacto al caminar y reducir la presión en áreas sensibles, evitando la formación de durezas y úlceras, sobre todo en aquellas personas con pie diabético y/o neuropatía o Suela Semirrígida en aquellos casos cuando existen deformidades o neuropatía, para proteger el pie sin ser totalmente rígida y preferiblemente con suela corrida, ya que se evita así el hueco que forman puntera y tacón, lo cual evita que el pie colapse hacia la parte interna y que el arco plantar pierda su estructura.. Además, que sea antideslizante ya que es fundamental para proporcionar estabilidad y disminuir el riesgo de caídas. El Grosor Adecuado de la suela debe tener entre 2 y 4 cm para mayor estabilidad nunca mayor para mantener una pisada más natural, teniendo en cuenta que cada cm de altura que se incremente en el tacón aumenta entre el 10%- 15% la presión que se recibe en el antepié.
- Forma de Balancín o Rocker, Facilita el despegue del antepié durante la marcha, aliviando la presión en la zona delantera del pie, estando recomendado este tipo de calzado para Los zapatos con forma de balancín (rocker) se recomiendan para reducir dolores articulares, aliviar la fascitis plantar, tendinitis de Aquiles, artritis y mejorar el equilibrio en personas mayores o con movilidad reducida. Su suela curva facilita la pisada, optimizando la transición y despegue del pie al caminar o correr.
- Materiales externos del calzado que sean transpirables, suaves y elásticos o maleables (como cuero natural piel, malla, licra) con forro interno liso, que permitan una correcta ventilación y evitar la acumulación de humedad, sudor e infecciones, así como el interior del zapato debe estar libre de costuras y protegido con un forro continuo, transpirable y que no forme arrugas en el interior con el uso, a consecuencia de la humedad del sudor y facilite el posterior secado.
- Tamaño o número de pie, ya que el calzado debe alojar el pie no sólo en longitud, sino también en anchura y en altura, por ello es un error en personas que tienen el pie muy ancho usar un número mayor al que necesitan perjudicándoles por el aumento de los movimientos de fricción con el pie, así como la perdida de la relación anatómica que el zapato tiene previamente diseñado de forma estándar.
Caso clínico 1:
Paciente varón 79 años, independiente para las actividades de la vida diaria que acude a nuestro servicio de enfermería derivado por servicio de podología por úlcera en zona plantar desde hace 5 meses tras retirada de heloma, que no evoluciona, en paciente con antecedentes personales de Diabetes Mellitus en tratamiento con insulina e hipertensión arterial en tratamiento.
Se observa ausencia de vello y dermopatía diabética, uñas engrosadas, piel seca, dermopatía diabética y buen relleno veno capilar. Pulsos distales positivos con un índice tobillo brazo de 1.1 mmhg y pruebas de sensibilidad disminuida casi ausente.
Imagen úlcera en pie diabético. CMUC
Imagen úlcera en pie diabético. CMUC
Procedemos a la realización de curas en ambiente húmedo según las necesidades de la lesión por presión junto con descargas selectivas, adaptadas al paciente y al calzado que debe ser cambiado inmediatamente, consiguiendo una epitelización de la lesión en 5 meses, con tratamientos interrumpidos por ingresos hospitalarios por otras patologías.
El calzado que presentaba en el momento de la valoración era un calzado tipo ejecutivo, sin puntera muy estrecha, pero le indicamos porque, aunque parezca un buen calzado no lo es:
- Excesiva presión en el antepié, que, aunque no tenga una puntera muy estrecha sigue siendo estrecha, concentrando la carga obre la cabeza del 1º dedo pie., as como aumenta la máxima presión plantar máxima lo cual favorece a la que herida se mantenga abierta, se retrase la cicatrización y pone en riesgo que esta lesión se profundice.
- No posee descarga selectiva, es decir no permite el uso de plantillas personalizadas o descargas temporales, lo cual impide que la presión se redistribuya lejos de la lesión.
- Material del calzado rígido, ya que, aunque parezca “bueno” por ser de piel es una piel dura y poco adaptable lo cual provoca fricción y cizallamiento.
- Suela fina y poco amortiguada, lo que impide la absorción impactos y además provoca un aumento del estrés repetido en la zona lesionada mientras camina.
- Limitación del volumen interno, comprimiendo de forma directa la lesión, así como dificulta el uso de vendajes, apósitos avanzados entre otros.
- Alteración de la biomecánica, ya que favorece la presión del antepié, sometiéndolo a una hiperpresión del antepié y del primer dedo, agravando deformidades asociadas como juanetes, dedos rígidos, prominencia del metatarso como es este caso en particular.
Desde un inicio indicamos la necesidad de cambio de calzado ya que porta un calzado inadecuado para su pie y patologías, no pudiendo permitir la realización de descargas selectivas, indicando el uso de calzado postquirúrgico con descarga delantera si no es posible acceder rápidamente a otro calzado con las características necesarias. Algunos de los calzados especializados temporales (médicos/ortopédicos), que recomendamos cuando existen lesiones activas, como en este caso, donde necesitamos descargar la parte delantera son los llamados zapatos offloading o post-operatorio, ya que es lo más recomendable clínicamente para aliviar la presión en la zona afectada como mostramos en las imágenes siguientes, diferentes modelos (12):
Imagen de diferentes modelos de calzados pos-operatorios. (12)
Imagen de diferentes modelos de calzados pos-operatorios. (12)
Imagen de diferentes modelos de calzados pos-operatorios. (12)
Tras conseguir la epitelización recomendamos la realización de plantillas personalizadas con descarga de esa zona por tener una cabeza del metatarso muy pronunciada, la cual provoca metatarsalgia (dolor/inflamación en la bola del pie) por sobrecarga, a menudo causada por mala mecánica al caminar, calzado inadecuado que se manifiesta con con dolor punzante, ardor y callosidades (hiperqueratosis) al apoyar, cuyo tratamiento principal y para evitar recidivas es el uso del plantillas personalizadas y calzado adaptado y cómodo.
Caso clínico 2:
Paciente varón 79 años, independiente para las actividades de la vida diaria que acude a nuestro servicio de enfermería por lesión en pulpejo del primer dedo del pie derecho desde hace unas semanas. Antecedentes personales de Diabetes Mellitus en tratamiento con insulina, insuficiencia venosa crónica, e hipertensión arterial en tratamiento.
Presenta lesión con fibrina desnaturalizada con gran cantidad de hiperqueratosis y costras secas sanguinolentas muy adheridas. Se observa ausencia de vello y dermopatía diabética, uñas engrosadas, piel seca, dermopatía diabética y buen relleno venocapilar. Pulsos distales positivos con un índice tobillo brazo de 1.1 mmhg y pruebas de sensibilidad ausente.
Imagen úlcera en pie diabético. CMUC
Imagen úlcera en pie diabético. CMUC
Procedemos a la realización de curas en ambiente húmedo según las necesidades de la lesión por presión junto con descargas selectivas, adaptadas al paciente y al calzado que debe ser cambiado inmediatamente, consiguiendo una epitelización de la lesión en 3 meses, con tratamientos interrumpidos por ingresos hospitalarios por otras patologías.
En la valoración acude con zapatilla de deporte de una marca comunmente usadas por sus buenas caracteristicas, pero que para esta persona con esas patologias no son las mas adecuada, habiendo otras opciones dentro de la marca, que pueden ser beneficiosas.
En este caso las zapatillas deportivas no son las mas recomendadas por los sieguientes motivos:
- Poseen un exceso de flexibilidad en el antepie ya que son blandas y flexibles, de manera que el pie se “hunde” cuando camina y provoca una hiperpresion repetida en el pulpejo del primer dedo, que se ve acentuado y empeorado por la ausencia de dolor debido a la neuropatia diabetica, siendo desapercibido el microtraumatismo constante , ya que al ser un material blando no descarga sino que concentra la presion enla zona.
- Puntera aunque aparentemente es ancha no es baja, es decir la altura interna es escasa, provocando roce constante sufriendo el dedo una presion dorsal y frontal.
- El tejido, es un tejido tipo mesh el cual provoca transpiracion al ser un tejido con estructura abierta y perforada, muy ligero y transpirable ideal para calzado deportivo, pero es un tejido que no protege y se deforma con la marcha provocando friccion y cizallamiento .
- La plantilla que posee el calzado es muy blanda sin descarga en el primer radio y no controla las presiones aumentando el tiempo de apoyo del hallux.
- Ausencia de suela tipo rocker, no poseen balancin anterior real por lo que el dedo gordo empuja mas tiempo en la fase final d ela marcha sobrecargandose continuamente.
Por lo que este tipo de calzado blando y cómodo para una persona diabética permite demasiado movimiento y presión en el primer dedo que de forma continua con ausencia de la sensibilidad provoca una úlcera.
El conocimiento en calzado y sus características no es una moda, es una parte más del conocimiento necesario del personal encargado en cuidados del pie, aún más para aquellos profesionales que tratan o en aquellas personas que tienen alguna alteración tanto en sensibilidad, anatomía y/o alguna patología con afectación en los pies como la neuropatía, diabetes etc.
Por ello, no cualquier calzado por “bueno”, “caro” y que se pueda comprar en ortopedias es adecuado para cualquier pie, he aquí la importancia del conocimiento en los diferentes calzados existentes y las necesidades de cada persona, aun más en aquellas que padecen diabetes, deformidades u otras alteraciones que puedan ocasionar lesiones por presión en los pies.
Si tienes alguna patología en los pies y te interesa conocer más en profundidad no olvides consultar nuestras publicaciones:
- Pincha aquí , si quieres saber sobre: Juanetes (HAV): Qué son, diagnóstico y tratamiento: https://www.ulceras.info/divulgacion/juanetes-hav-que-son-diagnostico-y-tratamiento/?highlight=%22calzado%22
- Pincha aquí , si quieres saber sobre: Fascitis Plantar – Etielogía y tratamiento: https://www.ulceras.info/noticias/fascitis-plantar-etielogia-y-tratamiento/?highlight=%22calzado%22
- Pincha aquí , si quieres saber sobre: espolón calcáneo: https://www.ulceras.info/divulgacion/espolon-calcaneo/?highlight=%22calzado%22
- Pincha aquí , si quieres saber sobre: Helomas; heloma nicotínico: https://www.ulceras.info/divulgacion/2024-ano-nuevo-y-nuevos-propositos/?highlight=%22calzado%22
- Pincha aquí , si quieres saber sobre: La importancia de las descargas selectivas en el pie: https://www.ulceras.info/caso-clinico/la-importancia-de-las-descargas-selectivas-en-el-pie/?highlight=%22calzado%22
- Pincha aquí , si quieres saber sobre: Descargas aplicadas al PIE Diabético: https://www.ulceras.info/noticias/podologia-descargas-aplicadas-al-pie-diabetico/?highlight=%22calzado%22
Bibliografía:
- Márquez RP. El calzado adecuado como parte integral del tratamiento del paciente con diabetes. [Revista]. 2022;volumen:[páginas]. Disponible en: https://dialnet.unirioja.es
- Secretaría de Economía. NMX-A-238-SCFI-2019, Calzado–Calzado para personas con diabetes–Clasificación, especificaciones y métodos de prueba. Diario Oficial de la Federación; 25 oct 2019. México.
- Veintimilla Paguay EF, Campos Salinas TP, Ríos Elizalde AL, Quinche Suquilanda ÁM. Socks and shoes suitable for a patient with diabetes mellitus. Revisión bibliográfica. Ocronos. 2022;5(2):20.
- Sociedad Española de Diabetes (SED). Guía específica para calzado y descarga: basada en el informe del consenso “Calzado y descarga para el pie diabético: guía basada en la evidencia. Prevención y tratamiento de la ulceración” [Internet]. Madrid: SED; 2025 [citado YYYY MM DD]. Disponible en: https://www.sediabetes.org/wp-content/uploads/guia-calzado-y-descarga.pdf
- Cavanagh PR, Simoneau GG, Ulbrecht JS. Ulceration, unsteadiness, and uncertainty: the biomechanical consequences of diabetes mellitus. J Biomech. 1993;26 Suppl 1:23-40.
- Lavery LA, Vela SA, Fleischli JG, Armstrong DG, Lavery DC. Reducing plantar pressure in the neuropathic foot: a comparison of footwear. Diabetes Care. 1997 Nov;20(11):1706-10.
- Lázaro-Martínez JL, Aragón-Sánchez J, Álvaro-Afonso FJ, García-Morales E, García-Álvarez Y, Molines-Barroso RJ. The best way to reduce reulcerations: if you understand biomechanics of the diabetic foot, you can do it. Int J Low Extrem Wounds. 2014 Dec;13(4):294-319.
- Brown D, Wertsch JJ, Harris GF, Klein J, Janisse D. Effect of rocker soles on plantar pressures. Arch Phys Med Rehabil. 2004 Jan;85(1):81-6.
- Aragón-Sánchez FJ, Lázaro-Martínez JL. El pie de riesgo. Prevención de lesiones. En: Atlas de manejo práctico en el pie diabético. Madrid: EG Editores; 2004. ISBN: 84-2565-1.
- Reints R, Hijmans JM, Burgerhof JGM, Postema K, Verkerke GJ. Effects of flexible and rigid rocker profiles on in-shoe pressure. Gait Posture. 2017 Aug;58:287-93. doi:10.1016/j.gaitpost.2017.08.008.
- Mueller MJ, Strube MJ, Allen BT. Therapeutic footwear can reduce plantar pressures in patients with diabetes and transmetatarsal amputation. Diabetes Care. 1997 Apr;20(4):637-41.
- https://ortopedia.com/zapatos-postquirurgicos?srsltid=AfmBOop-yUnPyzu1sO4bwYg5fwvlFHRVIX13R_eOP1n-mvnTZQyP5AHo

La radiodermitis, un efecto secundario de la radioterapia: qué es y cómo paliarlo

¿Por qué hay quien no tolera las medias de compresión?

Insuficiencia Venosa Crónica
Tendencia
-

 Divulgaciónhace 7 años
Divulgaciónhace 7 añosLa radiodermitis, un efecto secundario de la radioterapia: qué es y cómo paliarlo
-
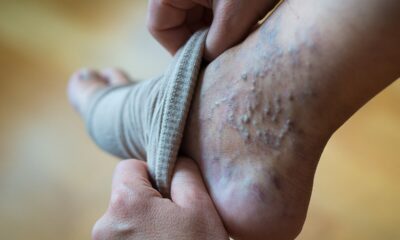
 Divulgaciónhace 5 años
Divulgaciónhace 5 años¿Por qué hay quien no tolera las medias de compresión?
-
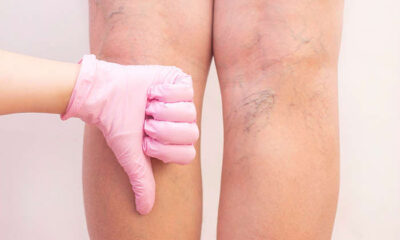
 Divulgaciónhace 3 años
Divulgaciónhace 3 añosInsuficiencia Venosa Crónica
-

 Productoshace 5 años
Productoshace 5 añosApositos DACC Cutimed Sorbact
-

 Divulgaciónhace 5 años
Divulgaciónhace 5 años¿Qué es una ostomía?
-

 Caso Clínicohace 4 años
Caso Clínicohace 4 añosDermatitis de estasis: a propósito de un caso
-

 Divulgaciónhace 5 años
Divulgaciónhace 5 añosCuras Húmedas y Secas – Diferencias y Usos
-

 Divulgaciónhace 6 años
Divulgaciónhace 6 añosLesiones por humedad

















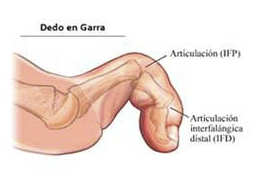
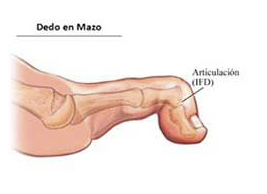
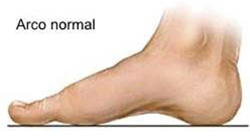
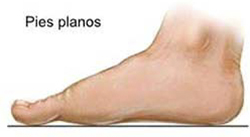
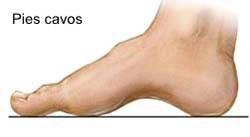
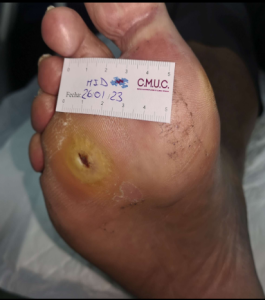
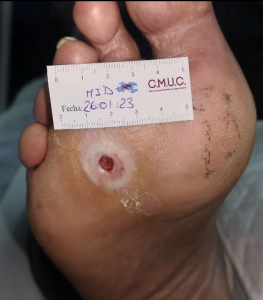
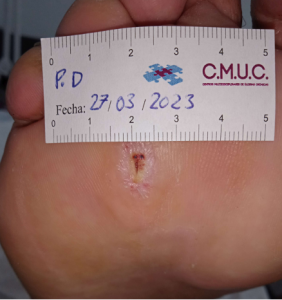
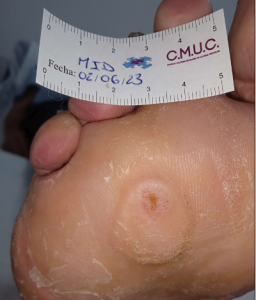


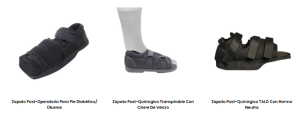
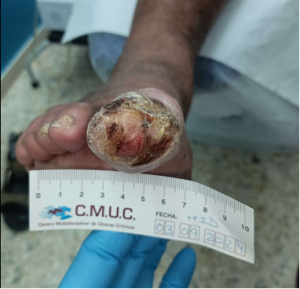
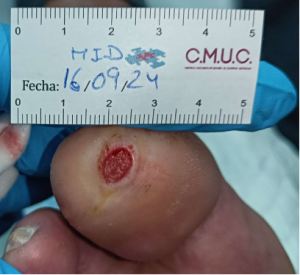
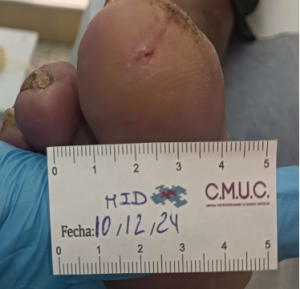




You must be logged in to post a comment Login