Divulgación
Día Internacional de la Mujer 2021
El Día Internacional de la Mujer del 8 de marzo fue declarado por las Naciones Unidas en 1975. Dos años más tarde se convirtió en el Día Internacional de la Mujer y la Paz Internacional. En Estados Unidos se celebra oficialmente tan solo desde 1994, a pesar de que es en aquel país donde se encuentran los orígenes de la conmemoración. ¿Por qué se eligió ese día?
Publicado
hace 5 añosel

Índice
- 1 La historia del día internacional de la mujer.
- 2 Mujeres pioneras en diferentes ámbitos.
- 3 Mujeres en el ámbito de la salud:
- 3.0.1 Elizabeth Blackwell (1821-1910)
- 3.0.2 Dolors Aleu (1857-1913)
- 3.0.3 Marie Curie (1867-1934)
- 3.0.4 Margaret Sanger (1879-1966)
- 3.0.5 Rosalind Franklin (1920-1958)
- 3.0.6 Gertrude Belle Elion (1918-1999)
- 3.0.7 Francoise Barré-Sinoussi (1947)
- 3.0.8 June Dalziel Hart (1930-2007)
- 3.0.9 Zoe Rosinach Pedrol (1894-1973)
- 4 Mujeres que han ganado un premio nobel:
- 5 Las enfermeras más famosas de la historia
- 5.0.1 Irena Sendler (1910-2008) Imperio Ruso
- 5.0.2 Florence Nightingale (1820-1910) Italia. “La dama de la lámpara”.
- 5.0.3 Virginia Henderson (1897-1996) EEUU.
- 5.0.4 Hildegarde Peplau (1909- 1999) EEUU.
- 5.0.5 Mary Mahoeny (1845-1926) Boston, EEUU.
- 5.0.6 Elvira Dávila Ortiz (1917 – 2008, Colombia)
- 5.0.7 Dorothea Dix (1802 – 1887) EEUU.
- 5.0.8 8. Dorothea Orem (1914-2007)
- 5.0.9 Faye Glenn Abdellah (1919-2007) EEUU.
- 5.0.10 Callista Roy (1939). EEUU
- 6 Vamos MUJERES
La historia del día internacional de la mujer.
La explicación más verosímil sobre el día internacional de la mujer se remonta a mediados del siglo XIX, en plena revolución industrial. El 8 de marzo de 1857, miles de mujeres trabajadoras textiles decidieron salir a las calles de Nueva York con el lema ‘Pan y rosas’ para protestar por las míseras condiciones laborales y reivindicar un recorte del horario y el fin del trabajo infantil.
Fue una de las primeras manifestaciones para luchar por sus derechos. El episodio también sirvió de referencia para fijar la fecha del Día Internacional de la Mujer en el 8 de marzo.
En 1975 fue institucionalizado por las Naciones Unidas , con el nombre de Día Internacional de la Mujer.
La primera conmemoración se realizó el 19 de marzo de 1911 en Europa, más concretamente en Alemania, Austria, Dinamarca y Suiza; desde entonces se ha extendido a otros países y continentes.
En 1972, la Asamblea General de las Naciones Unidas declaró a 1975 Año Internacional de la Mujer y en 1977 invitó a los Estados a declarar, conforme a sus tradiciones históricas y costumbres nacionales, un día como Día Internacional por los Derechos de la Mujer y la Paz Internacional.
En sus inicios, finales del siglo XVIII y principios del XIX, el movimiento obrero mantenía una posición tradicional de corte patriarcal en relación con la igualdad de la mujer y sus reivindicaciones. Será a mediados del siglo XIX cuando los movimientos reivindicativos de la mujer tomen fuerza: lucha por el sufragio femenino, la reivindicación de la igualdad, la denuncia de la opresión social, familiar y laboral. Surgieron los movimientos sufragistas, de origen burgués, con figuras como Flora Tristán.
Los primeros grupos feministas
En el movimiento obrero tendrán como gran aliado teórico el libro de Friedrich Engels, publicado en 1884, El origen de la familia, la propiedad privada y el Estado y surgirán dentro de los movimientos anarquistas que reivindicaban, desde el neomalthusianismo, la procreación consciente del proletariado, la separación entre sexualidad y reproducción, la defensa de la maternidad libre, la liberación femenina, la libertad sexual, la promoción de la planificación familiar, el cuidado de los niños así como el uso y difusión de métodos anticonceptivos artificiales.
El Día Internacional de la Mujer originalmente denominado Día Internacional de la Mujer Trabajadora, conmemora la lucha de la mujer por su participación dentro de la sociedad, en pie de emancipación de la mujer y en su desarrollo íntegro como persona. Se conmemora el 8 de marzo y es fiesta nacional en algunos países.
El color morado es el color representativo del Día de la Mujer, y el que adoptan las mujeres o los edificios como signo de la reivindicación. Fue el color que en 1908 utilizaban las sufragistas inglesas. En los 60 y los 70 las mujeres socialistas escogieron este color como símbolo de la lucha feminista y posteriormente se le asoció a la jornada que se celebra cada 8 de marzo.
Según la psicología del color coloca al color morado como la representación del misticismo, la sabiduría, dignidad e independencia, así que después de saber todo esto hace mucho sentido que este color acompañe una lucha tan poderosa y firme.
Desde entonces, y gracias a mujeres grandes defensoras de los derechos de las mujeres como Corinne Brown , Gertrude Breslau-Hunt, Clara Zetkin y Rosa Luxemburgo, se consiguieron diferentes derechos de los que disfrutamos hoy día, como el derecho a voto, el acceso a enseñanza superior en igualdad de condiciones que el hombre, entre otras muchas.
Mujeres pioneras en diferentes ámbitos.
Os resumimos, algunas de las mujeres pioneras en diferentes ámbitos, que hoy día internacional de la mujer merecen ser aplaudidas:
Emilia Pardo Bazán fuera nombrada consejera de Instrucción Pública. Bien es cierto que antes, las pioneras de finales del siglo XIX habían comenzado a ir a la Universidad pues no existía ninguna ley en contra. No estaba prohibido simplemente porque nadie había pensado, jamás, en que una mujer quisiera estudiar y, mucho menos, que lo necesitara para ser una buena madre y esposa.
Hubo casos anteriores:
- En 1785, María Isidra de Guzmán, conocida como la doctora de Alcalá, obtuvo el grado de doctorado en la Universidad de Alcalá de Henares.
- En 1849, Concepción Arenalse disfrazó de hombre para estudiar Derecho en la Universidad de Madrid.
Mujeres en el ámbito de la salud:
Metrodora (aprox. 200-400 d.C)
Metrodora fue una doctora griega autora del texto médico más antiguo conocido escrito por una mujer: “Sobre las enfermedades y los cuidados de las mujeres”. Su tratado médico cubre muchas áreas de la medicina, como la ginecología, en una época donde el estudio de la salud femenina se enfocaba casi exclusivamente en el parto. Su obra fue ampliamente referenciada por otros escritores de medicina en la antigua Grecia y Roma y también fue traducido y publicado en la Europa medieval. No se sabe nada de la identidad de Metrodora más allá de su nombre.
Isabel Zendal ( 1773)
la dama de la vacuna es considerada en 1950 por la Organización Mundial de la Salud como la primera enfermera de la historia en misión internacional. Zendal nació en Ordes (A Coruña). Hija de padres campesinos, aprendió a leer y escribir en la escuela de la parroquia.
Aunque se conocen muy pocos datos biográficos de esta enfermera, fue la única mujer que zarpó en la expedición que llevaría la vacuna de la viruela a América en 1803. Por aquel entonces, Zendal ostentaba el cargo de rectora rectora de la Casa de Expósitos coruñesa, vinculada al Hospital de la Caridad.
Florence Nightingale (1820 – 1910)
Enfermera, escritora y estadística británica, considerada precursora de la enfermería profesional moderna y creadora del primer modelo conceptual de enfermería. Sentó las bases de la profesionalización de la enfermería con el establecimiento, en 1860, de su escuela de enfermería en el hospital Saint Thomas de Londres.
Alcanzó fama mundial por sus trabajos precursores de enfermería en la asistencia a los heridos durante la guerra de Crimea.
En 1883, la reina Victoria le otorgó la Real Cruz Roja, y en 1907 se convirtió en la primera mujer en recibir la Orden de Mérito del Reino Unido. El juramento Nightingale efectuado por los enfermeros al graduarse, fue creado en su honor en 1893. El Día Internacional de la Enfermería se celebra en la fecha de su cumpleaños.
Elizabeth Blackwell (1821-1910)

Fue la primera mujer que logró ejercer la profesión como médico en todo el mundo. Su postulación fue rechazada en diez escuelas de Medicina, hasta que finalmente fue aceptada en la Universidad de Geneva, y en 1849 se convirtió en la primera mujer de la historia en titularse de médico. Al regresar a Estados Unidos, funda junto a su hermana Emily una escuela de Enfermería para mujeres. Escribió, además, tratados para difundir entre la población femenina, consejos y recomendaciones para mejorar su higiene y salud. En 1868 funda una Universidad de Medicina para mujeres.
Dolors Aleu (1857-1913)

La ginecóloga rebelde contra la opresión del corsé.
Las primeras universitarias estudiaron aprovechando un vacío legal de la segunda mitad del siglo XIX. Una de ellas fue Dolors Aleu, la primera en España que ejerció la medicina durante más de 25 años. También fue pionera en doctorarse, y lo hizo con un trabajo sobre los inconvenientes del corsé, una prenda que oprimía el tórax, dificultaba la circulación y causaba desmayos.
Además fue una pionera de la educación sexual, aunque los escritos que se conservan de la doctora Aleu son escasos. Uno de ellos es la carta Consejos de una madre a sus hijos.
El amor por sus dos niños –ambos varones– y su condición de médica pudieron con el rubor y “la educación moral y cristiana” que les había dado. En sus cartas les advertía del “mar de peligros” de las enfermedades de transmisión sexual, que consideraba terribles y destinadas a acabar con el mundo.
“Las encontraréis en todas partes y en todas las clases sociales”, incluso en “las Señoras de importancia en Barcelona [sic]”; escribió en 1900 sobre la gonorrea y la sífilis. En la misiva, Aleu dice sentirse con la obligación de advertirles de estas infecciones, a pesar de que sus nervios “se alborotan” por escribir sobre “este tema tan repugnante”. De la misma forma califica a la masturbación, “un vicio que se llama onanismo”.
Marie Curie (1867-1934)

Fue una científica polaca nacionalizada francesa, pionera en el campo de la radiactividad. Fue la primera persona en recibir dos premios Nobel en distintas especialidades (Física y Química) y la primera mujer en ocupar el puesto de profesora en la Universidad de París. Marie Curie ganó el Premio Nobel de Física en 1903 con su marido Pierre Curie y el físico Henri Becquerel. Años después, ganó en solitario el premio Nobel de Química de 1911. Fue el reconocimiento por descubrir, junto a su esposo Pierre, dos nuevos elementos químicos en la tabla periódica: polonio y radio. Un hallazgo que abrió las puertas al desarrollo de los rayos X. Además de los descubrimientos, sus logros incluyen los primeros estudios sobre el fenómeno de la radiactividad (término que ella misma acuñó) y técnicas para el aislamiento de isótopos radiactivos.
Fundó el Instituto Curie en París y en Varsovia, que se mantienen entre los principales centros de investigación médica en la actualidad. Durante la Primera Guerra Mundial creó los primeros centros radiológicos para uso militar. Murió en 1934 a los 66 años, en el sanatorio Sancellemoz en Passy, por una anemia aplásica causada por la exposición a la radiación de tubos de ensayo con radio que guardaba en los bolsillos en el trabajo y en la construcción de las unidades móviles de rayos X de la Primera Guerra Mundial.
Margaret Sanger (1879-1966)
Fue una enfermera estadounidense nacida en 1879 que fundó la primera institución de planificación familiar de la historia. Margaret fue la principal promotora en favor de un fármaco que permitiera evitar el embarazo, lo que la condujo a la cárcel.
Fue activista a favor del aborto y fundadora, en 1921, de la Liga americana para el control de la natalidad (American Birth Control League). Dicha Liga se convirtió en 1942 en la Federación americana para la planificación familiar (Planned Parenthood Federation of America – PPFA) que, junto a otras asociaciones similares de numerosos países, contribuyó a crear en la India, en 1952, la Federación Internacional de Planificación Familiar de la que fue presidenta hasta 1959. Sanger protagonizó varios casos judiciales que facilitaron la legalización de la anticoncepción en los Estados Unidos. Sanger ha sido un objetivo frecuente en las críticas de quienes se oponen al control de la natalidad y también ha sido reprobada por apoyar la eugenesia, pero sigue siendo una figura emblemática del movimiento estadounidense en defensa de los derechos reproductivos.
En 1916 Sanger abrió en Nueva York la primera clínica de control de natalidad en los Estados Unidos, lo que condujo a su detención por la difusión de información sobre métodos anticonceptivos. Su posterior juicio y apelación generaron un enorme apoyo para su causa. Sanger consideraba que una verdadera igualdad de la mujer exigía una maternidad libre, es decir, que la mujer pudiera decidir si deseaba tener hijos, cuándo y cuántos. También quería evitar la práctica del aborto inseguro, muy común en la época debido a que el aborto, normalmente, era ilegal.
Rosalind Franklin (1920-1958)

Fue una química y cristalógrafa inglesa, responsable de importantes contribuciones a la comprensión de la estructura del ADN (las imágenes por difracción de rayos X que revelaron la forma de doble hélice de esta molécula son de su autoría), del ARN, de los virus, del carbón y del grafito. Sus trabajos acerca del carbón y de los virus fueron apreciados en vida, mientras que su contribución personal a los estudios relacionados con el ADN, que tuvo un profundo impacto en los avances científicos de la genética, no se reconoció de la misma manera que los trabajos de James Dewey Watson, de Francis Crick y de Maurice Wilkins.
Franklin tomó las imágenes de ADN por difracción de rayos X durante su estancia en el King’s College, en Londres. Estas imágenes, que sugerían una estructura helicoidal y que permitieron generar inferencias sobre detalles claves acerca del ADN, fueron mostradas por Wilkins a Watson. Según Francis Crick, la investigación y datos obtenidos por ella fueron clave para la determinación del modelo de Watson y Crick de la doble hélice del ADN en 1953. Watson confirmó esta opinión a través de una afirmación propia en la inauguración del edificio Franklin-Wilkins en el 2000.
Crick, Watson y Wilkins compartieron el Premio Nobel de Fisiología y Medicina en 1962. Watson puntualizó que Franklin debió haber sido galardonada también con el Premio Nobel de Química, junto con Wilkins.
Una vez concluido su trabajo en el ADN, con su propio equipo en Birkbeck College, Franklin dirigió investigaciones acerca de las estructuras moleculares de los virus, que llevó a descubrimientos nunca antes vistos. Dentro de los virus que estudió se incluyen el virus de la polio y el virus del mosaico del tabaco. Continuando su investigación, su compañero de equipo y posteriormente beneficiario Aaron Klug ganó el Premio Nobel de Química en 1982.
Gertrude Belle Elion (1918-1999)
Gertrude Belle Elion fue una bioquímica y farmacóloga estadounidense, que recibió en 1988 el Premio Nobel de Fisiología y Medicina por sus investigaciones sobre principios clave, desarrollo y tratamiento de medicamentos. Es reconocida por su descubrimiento del Purinethol, la primera droga fundamental en el tratamiento de la leucemia. A la hora de especializarse, estuvo muy influida por la enfermedad que padecía su abuelo, con el que estaba muy unida, y quien murió de cáncer cuando ella tenía 15 años. Todo ello la llevó a ahondar en esa enfermedad y en cómo contribuir a la curación. Durante su trayectoria consiguió desarrollar 45 tratamientos que ayudan al sistema inmunológico a combatir el cáncer, lo que le valió el Premio Nobel de Medicina en 1988.
Francoise Barré-Sinoussi (1947)
Es una bioquímica francesa y líder de la lucha contra el VIH en Francia. Fue presidente de la Sociedad Internacional de SIDA de 2012 a 2014.
Fue galardonada con el Premio Nobel de Medicina 2008, junto con Luc Montaigner y Harald zur Hausen. Ella y Montaigner recibieron una mitad del premio por su descubrimiento del VIH.
June Dalziel Hart (1930-2007)
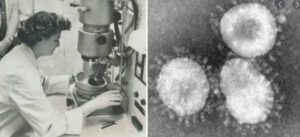
Conocida como June Almeida fue una viróloga escocesa que, con escasa educación formal, se convirtió en doctora en ciencia y fue pionera en la identificación, el diagnóstico y la obtención de imágenes de virus. Fue la primera persona que vio un coronavirus en un microscopio. Además, produjo las primeras imágenes del virus de la rubeola.
Publicó, para la Organización Mundial de la Salud, el Manual de diagnóstico rápido de virus en el laboratorio.
Zoe Rosinach Pedrol (1894-1973)

Considerada la primera mujer española doctora en Farmacia y toda una pionera en su campo.
Al finalizar sus estudios en el Instituto General y Técnico de Lérida, Zoe Rosinach se matriculó de Farmacia en la Universidad de Barcelona el curso 1913-1914,1en una época en que la presencia de la mujer en la universidad todavía era algo extraordinario. Tras una carrera irregular, que se vio obligada a terminar en la Universidad Central de Madrid debido a la asignatura Análisis Químico, Zoe Rosinach se licenció en Farmacia en 1917. En 1920, después de un año como investigadora en el Instituto Nacional de Higiene Alfonso XIII, defendió su tesis doctoral en la Cátedra de Microbiología de la Universidad Central de Madrid, convirtiéndose en la primera doctora española en Farmacia.
Su Doctorado en Farmacia le valió ya en 1920 el reconocimiento de la prensa de la época, y publicaciones como la revista Blanco y Negro o el Boletín Oficial de Farmacéuticos2le dedicaron una fotografía con sus felicitaciones.
En Lérida, su ciudad natal, unos jardines llevan su nombre. En 2003 el Colegio de Farmacéuticos de esta ciudad le dedicó un homenaje en el Palacio de la Paeria.
En Aragón, donde desarrolló su labor profesional, una calle la recuerda en Albalate del Arzobispo y desde 2009, otra en Zaragoza.
Mujeres que han ganado un premio nobel:

Un dato curioso es que de las 22 mujeres que han ganado los nobeles en ciencias, solo dos estudiaron en la misma universidad. Ellas son: Rosalyn Yalow y Gertrude B. Elion, quienes se formaron en la Universidad de Nueva York.
Los premios nobel de medicina son los que más han premiado mujeres en estas tres categorías, 12 en total. El último fue entregado hace cinco años a la científica china Tu Youyou por descubrir un nuevo tratamiento para la malaria.
Algunos de los factores que ha impulsado que cada vez más nobeles tengan nombre de mujer es su inclusión en ámbito laboral y educativo, el acceso a más cargos directivos y una disminución considerable de los estereotipos.

Sin embargo, en un mundo en el que, de 602 premios de medicina, física y química, menos de 0,3% fueron entregados a científicas mujeres, sigue existiendo un gran reto para las generaciones actuales y futuras de emparejar las cifras.
El siglo XIX es de gran importancia para el desarrollo de la profesión enfermera. Ya que se sentaron las bases necesarias para que la enfermería haya tenido el nivel de desarrollo actual. En aquella época las revueltas sociales eran constantes, la gente vivía en malas condiciones, hacinados en las ciudades y con trabajos con condiciones tan deterioradas que influían en la salud.
En el siglo XX la enfermería surge como disciplina profesional independiente como resultado de la evolución de la actividad de cuidar dentro de la sociedad. Las siguientes mujeres son pioneras en la profesión y destacaron en las más variadas especialidades de enfermería.
Las enfermeras más famosas de la historia
Como buena enfermera que adora su profesión no podemos obviar a las enfermeras más famosas de la historia.

Virginia Henderson
Enfermera teorizadora que incorporó los principios fisiológicos y psicológicos a su concepto personal de enfermería
Irena Sendler (1910-2008) Imperio Ruso

También llamada como “El ángel del Gueto de Varsovia”. Fue una enfermera y trabajadora social polaca, a pesar de que se había educado en la fe católica, tuvo especial afecto por los judíos a los que no dudó en ayudar. Durante la Segunda Guerra Mundial ayudó y salvó a más de dos mil quinientos niños judíos prácticamente condenados a ser víctimas del Holocausto, arriesgando su propia vida. En 2007 Irena Sendler fue candidata para El Premio Nobel de la Paz aunque finalmente no resultó elegida. Sin embargo, se le otorgó la más alta distinción civil de Polonia al ser nombrada dama de la Orden del Águila Blanca.
Florence Nightingale (1820-1910) Italia. “La dama de la lámpara”.

Repetimos, ya que es nuestra esencia, nuestra Florence considerada como la fundadora de la enfermería moderna así como la primera teórica de la profesión. Su trabajo no tuvo continuidad en otras enfermeras hasta pasados más de 100 años.
Su trabajo fue la fuente de inspiración de Henri Dunant, de la Cruz Roja autor de las propuestas humanitarias adoptadas por la convención de Ginebra. Consiguió la fama mundial por sus trabajos precursores de enfermería en la asistencia a los heridos durante la Guerra de Crimea.
Virginia Henderson (1897-1996) EEUU.

La autora desarrolla sus ideas motivada por la preocupación por la indefinición de las funciones de enfermería y la situación jurídica de ésta. Su obra ha tenido un gran impacto en la enfermería española.
Entre sus publicaciones debemos destacar “The principles and practice of nursing” (1955) y “The nature of nursing” (1966).
Hildegarde Peplau (1909- 1999) EEUU.

Famosa enfermera estadounidense por la publicación del libro “Relaciones interpersonales en enfermería”. Donde explica las bases de su teoría y que constituye el primer modelo conceptual. Dio numerosas conferencias y ocupó la presidencia de la American Nurse Associations en 1970-1972.
Recibió el premio Christiane Reimanny póstumo, el premio más prestigioso en la profesión. Su principal colaboración al mundo de la enfermería fue en el campo de la salud mental dado su perfil profesional y formativo.
Mary Mahoeny (1845-1926) Boston, EEUU.

Primera enfermera afroamericana profesional y activista de los derechos civiles de la mujer. En 1908, Mary fue co-fundadora de la Asociación Nacional de Enfermeras Graduadas de color (NACGN) junto con Ada B. Thoms. Esta organización intentó elevar las normas y la vida cotidiana de las enfermeras afroamericanas. El NACGN tuvo una influencia significativa en la eliminación de la discriminación racial en la profesión enfermera registrada. Posteriormente en 1951, el NACGN se fusionó con la Asociación Americana de Enfermeras.
Elvira Dávila Ortiz (1917 – 2008, Colombia)

Fue pionera en la profesión de enfermería y de la transfusión de sangre en América Latina. Tras las numerosas investigaciones científicas que realizó en sus primeros años de vida profesional, le llevó a fundar el primer Banco de Sangre de Colombia. Sin embargo, en aquella época el concepto de salvar vidas gracias a la transfusión de sangre era completamente desconocido en Colombia. Por lo que tuvo que hacer ver a sus compañeras que no corrían el riesgo de morir o contraer enfermedades si donaban sangre a enfermos. Fue candidata a la Medalla Florence Nightingale 2007, la cual reconoce los servicios ejemplares y los trabajos a favor de los enfermos.
Dorothea Dix (1802 – 1887) EEUU.

Profesora de profesión, Dix fue designada como “superintendente de enfermeras” en 1861, durante la Guerra de Secesión estadounidense. Al estallar la Guerra de Secesión Americana no se contaba con ningún grupo estructurado de enfermeras. El primer éxito de Dix fue la construcción de la Sociedad Médica del Estado de Carolina del Norte en 1849, dedicada al cuidado de los enfermos mentales.
Posteriormente ayudó a crear una zona de tierras habilitada para ser usada aquellos que padecían enfermedades mentales. Dorothea hizo historia gracias al trabajo y las protestas que realizó a favor de las personas con retraso mental. Durante su labor como enfermera, aprendió nuevas teorías de atención a los enfermos mentales, entre las que destacaban tratamiento moral y el aislamiento familiar.
8. Dorothea Orem (1914-2007)
Dorothea Elizabeth Orem fue una de las enfermeras teóricas estadounidenses más destacadas. Fue una teórica de la enfermería Moderna y creadora de la Teoría enfermera del déficit de autocuidado, conocida también como Modelo de pussys en Orem.
Los cuidados enfermeros representan un servicio que se distingue de los otros servicios de salud porque está centrado sobre las personas que no poseen la capacidad para ejercer el autocuidado. Completando así los déficit de autocuidado causados por el desequilibrio entre salud y enfermedad (Orem, 1993).
El rol de la enfermera consiste en persuadir a la persona a avanzar para conseguir responsabilizarse de sus autocuidados utilizando cinco modos de asistencia. Estos son; actuar, guiar, apoyar, procurar un entorno que favorezca el desarrollo de la persona y enseñar. Para ello el profesional de enfermería se vale de tres modos de actuación. Los cuales son: sistema de intervención totalmente compensatorio, parcialmente compensatorio o de asistencia/enseñanza según la capacidad y la voluntad de las personas.
Dorothea Orem, demostró interés e inclusión en todas y cada una de las funciones en las que existe participación activa de enfermería como lo son: asistenciales, administrativas, docentes y de investigación.
Faye Glenn Abdellah (1919-2007) EEUU.
Enfermera estadounidense considerada pionera en el campo de la investigación en su área y reconocida a nivel internacional. Como líder investigadora tiene más de cien publicaciones relacionadas con el cuidado de enfermería, educación para la práctica avanzada en enfermería e investigación. Toda su obra se encuentra en “Patient centered approaches to nursing”, publicado en 1960.
Para Abdellah, la falta de conocimiento científico era uno de los grandes obstáculos para que la enfermería fuese considerada una profesión. Por ello formuló su tipología de los 21 problemas, basado en las necesidades de V.Henderson. Fue directora de Enfermería de los Servicios de Salud Pública de los Estados Unidos. La división más importante del Departamento de Salud y Servicios Humanos.
Callista Roy (1939). EEUU
Estudio enfermería en 1963 en Mount Saint Mary´s College en Los Ángeles. Desarrolló El Modelo de Adaptación de Roy en 1970, en un artículo publicado en la “Nursing Outlook”. Posteriormente publicó “Introduction to nursing: an adaptation model” (1984) y “The Roy Adaptation Model: the definitive statement” (1976).
Según el artículo 7 de la Ley 44/2003 de Ordenación de las Profesiones Sanitarias (LOPS) se especifica que las enfermeras nos corresponden la dirección, evaluación y prestación de los cuidados de Enfermería orientados a la promoción, mantenimiento y recuperación de la salud, así como a la prevención de enfermedades y discapacidades.
Para ello, es importante que las enfermeras podamos acceder a los puestos de poder relacionados la política y la gestión sanitaria.
Y de esta necesidad surge la campaña Nursing Now impulsada por la OMS y por el Consejo Internacional de Enfermeras (CIE), que tiene como objetivo exigir a los gobiernos que valoren más a las enfermeras y aboguen por su liderazgo para mejorar la calidad de los cuidados y la mejora de la salud de la población.

Vamos MUJERES
Enseñemos al mundo todo eso que somos capaces de hacer.
Divulgación
El pie diabético y sus deformidades
Publicado
hace 2 semanasel
17 de marzo de 2026Por
CMUC Admin
Hoy en ulceras.info os vamos a hablar de las deformidades del pie diabético, una de las complicaciones más frecuentes y relevantes dentro del síndrome de pie diabético. Comprender por qué aparecen estas deformidades del pie diabético y cómo influyen en el riesgo de ulceración es fundamental para su prevención y para evitar complicaciones mayores.
El síndrome de pie diabético es definido por la OMS (Organización Mundial de la Salud) como la ulceración, infección y/o gangrena del pie asociados a neuropatía diabética y diferentes grados de enfermedad arterial periférica, y es el resultado de la interacción compleja de diferentes factores, de ahí la importancia que tiene su prevención.
Por tanto, el pie diabético sufre de diferentes componentes que aumentan el riesgo de ulceración y, a su vez, de deformidades del pie diabético:
-
Pérdida de la sensibilidad: con el avance de la enfermedad se produce una afectación de la sensibilidad superficial y profunda.
-
Afectación motora: como consecuencia se desarrollan deformidades muy características, debilidad muscular, etc.
-
Anhidrosis: quiere decir que hay una falta de hidratación de la piel que va a suscitar la aparición de fisuras en la piel.
-
Problemas vasculares: se producen oclusiones vasculares periféricas que impiden que la circulación en los pequeños vasos sea eficiente.
Índice
1. Deformación del pie diabético
Las deformidades del pie diabético pueden anteceder a la aparición de la neuropatía diabética o aparecer y evolucionar negativamente como consecuencia de la misma.
Existen estudios que abalan que las personas con neuropatía tienen mayor riesgo de sufrir ulceraciones en los pies, aunque no presenten deformidades. Hay muchas teorías que intentan explicar el por qué el pie del diabético es más susceptible a sufrir deformidades. La teoría más aceptada es que la debilidad y pérdida muscular se produce por la neuropatía motora. Cuando existe una inestabilidad muscular, hay unos músculos que sobreactúan más que otros, provocando deformidades.
2. Tipos de deformaciones causadas por el pie diabético
2.1 Juanete (Hallux valgus)
Se produce una serie de desviaciones en las falanges y el primer metatarsiano, dando lugar a ese bulto tan característico que llamamos juanete, que no es más que una prominencia ósea resultante a dichas desviaciones.
Al principio, cuando aparecen los síntomas, son leves y preocupa más la estética; sin embargo, cuando evoluciona, encontramos los primeros síntomas:
-
Dolor al calzarse
-
Ineficiencia del primer radio en la marcha, por tanto, va a sobrecargar a los demás radios, produciendo dolor en los mismos.
-
Bursitis
-
Durezas y callosidades
-
Se puede asociar a esta patología dedos en garra, martillo, maza…
2.2 Dedo en martillo
Es una deformidad que se caracteriza por la flexión excesiva de la última articulación del dedo y extensión de la articulación metatarsofalángica.
Este tipo de patología es más frecuente en personas que utilizan a diario calzado estrecho, ya que oprime el pie y obliga a los dedos a realizar una flexión. Es muy común la aparición de callosidades (helomas) en el dorso del dedo a consecuencia de esa flexión y por consiguiente si no se elimina el roce con el calzado puede derivar a una úlcera.
A consecuencia de esto, las cargas plantares se alteran, aumentando la presión en la parte del antepié (es la parte anterior a los dedos) provocando un adelgazamiento de la almohadilla grasa plantar, con lo cual disminuye la capacidad de amortiguación.
Dedos en martillo
2.3 Dedo en garra
Encontramos la articulación metatarsofalángica extendida y la flexión de las articulaciones interfalángicas. Esta deformidad es muy frecuente en mujeres, ya que suelen utilizar tacones con punta estrecha, esto favorece la garra de los dedos.
Al principio, cuando se va consolidando la deformidad, la garra es flexible; es decir, se puede volver a recolocar el dedo. Sin embargo, cuando la deformidad se establece, los tendones ya se han anquilosado y la garra permanece.
Se debe tener precaución a la hora de poner el calzado ya que ocurre como el caso anterior, puede aparecer una callosidad que roce con el zapato y puede desencadenar una herida.
Dedo en garra
2.4 Dedo en mazo
Observamos la última articulación del dedo flexionada. En este caso podemos observar una callosidad en la parte dorsal del dedo como en la punta del dedo por el apoyo del mismo.
Dedo en mazo
2.5 Arco normal
Estructura del pie correcta.
arco normal
2.6 Pie plano
Se caracteriza por una pérdida o disminución del arco interno del pie (bóveda plantar). Se asocian problemas en las articulaciones, tendones, musculatura, etc.
Puede producirse dolor en la planta del pie a consecuencia de un apoyo ineficiente, causando puntos de presión excesiva que puede provocar una úlcera.
pies planos
2.7 Pie cavo
Es el caso opuesto al anterior. Podemos observar un aumento del arco interno. Las manifestaciones que encontramos son principalmente el apoyo excesivo del antepié y la parte del talón pudiendo dolor en los metatarsianos, fascitis plantar, dificultad para calzarse, deformidades en los dedos, dolores musculares/articulares, etc.
Caso Clínico
Calzado en el pie diabético
Publicado
hace 4 semanasel
3 de marzo de 2026Por
Ramón Burgos
El cuidado del pie es un aspecto fundamental en la práctica enfermera, especialmente en personas con factores de riesgo como diabetes, neuropatía periférica, deformidades del pie, edad avanzada o mala circulación. Un problema común y prevenible que observamos habitualmente en consulta es la aparición de úlceras derivadas del uso de calzado o plantillas inadecuadas, por eso es importante que, como personal especializado en tratamiento de lesiones, conozcamos los requisitos ideales tanto de calzado como de ortesis plantares, para poder identificar los riesgos, así como tratar las lesiones y evitar recidivas.
El cuidado del pie en personas con diabetes representa un reto constante en la práctica clínica y comunitaria. Las úlceras del pie diabético no solo afectan la calidad de vida del paciente, sino que constituyen una de las principales causas de infecciones, hospitalizaciones y amputaciones evitables. En este contexto, el calzado adecuado deja de ser un simple complemento para convertirse en una herramienta terapéutica fundamental.
La enfermera, por su cercanía con el paciente y su papel clave en la prevención, educación y seguimiento, debe contar con conocimientos sólidos sobre el uso del calzado terapéutico, la descarga de presiones plantares y la identificación temprana de factores de riesgo. Comprender cómo un zapato mal ajustado puede generar puntos de presión, rozaduras o microtraumatismos es tan importante como saber reconocer los signos iniciales de una úlcera.
En esta entrada abordaremos la relación entre el calzado y la aparición de úlceras, así como los conocimientos esenciales que toda enfermera debe manejar para orientar, prevenir complicaciones y promover un cuidado integral del pie diabético desde la práctica diaria.
El uso de un calzado inadecuado representa un factor de riesgo silencioso pero determinante en la salud del pie, especialmente en personas con diabetes, neuropatías de miembros inferiores y deformidades, ya que un zapato mal ajustado, rígido o con costuras internas puede generar puntos de presión, fricción continua y microtraumatismos que pasan desapercibidos cuando existe pérdida de sensibilidad.
Estas pequeñas lesiones iniciales, si no se detectan a tiempo y se aplican los tratamientos o cambios necesarios, pueden evolucionar hacia úlceras de difícil cicatrización.
Además, un mal calzado altera la biomecánica de la marcha, favoreciendo la aparición de deformidades, inestabilidad y sobrecarga en determinadas zonas del pie, lo que incrementa el riesgo de caídas, dolor y fatiga, afectando la movilidad y la autonomía de las personas. En casos más avanzados, la presión mantenida puede provocar callosidades, ampollas e infecciones que comprometen seriamente la integridad del tejido.
Por ello, la elección adecuada del calzado no debe considerarse un aspecto secundario. La enfermera desempeña un papel clave en la identificación de estos riesgos, en la educación de personas de riesgo y en la prevención de complicaciones, promoviendo hábitos seguros que contribuyan a proteger el pie y preservar la calidad de vida.
- Riesgos de usar un calzado inadecuado
- Presión excesiva en zonas específicas; puede causar callos, ampollas y úlceras.
- Fricción constante; favorece la formación de heridas y erosiones en la piel.
- Alteración de la marcha; provoca dolor, fatiga y riesgo de caídas.
- Deformidades del pie; como dedos en garra, juanetes o colapso del arco.
- Reducción de la circulación y ventilación; favorece infecciones y mal olor, como onicomicosis, pie de atleta, infecciones por hongos etc
- Complicaciones en personas con neuropatía; las lesiones pueden pasar desapercibidas y empeorar rápidamente.
- Impacto en la calidad de vida ya que provoca dolor, limitación de la movilidad y dependencia en actividades diarias.
- ¿qué calzados recomendados en nuestros centros?
En personas con alteraciones en el pie, el calzado que más recomendamos es la marca Calzamedi ®, ya que es una marca española, que ofrece calzado muy cómodo, con velcro, hormas anchas adaptadas para pies sensibles.
Entre otras, las que mas cumplen nuestros objetivos son Orthofeet ®, Drcomfort ®, Propet ® …. Por supuesto no todos los calzados son adecuados para todas las personas, por eso es importante valorar las necesidades de forma individualizada y buscar como norma general las siguientes características:
- Punta ancha y con espacio suficiente para que los dedos no estén apretados ni comprimidos, es decir que tenga una forma anatómica que respete la estructura natural del pie alojando todos los dedos sin comprimirlos, por eso siempre decimos que deben tener un alto y ancho especial cuya puntera sea cuadrada o redonda evitando el uso de zapatos de punta estrecha prestando atención al quinto dedo que es el que se expone más al roce en el zapato.
- El contrafuerte del zapato (pieza de refuerzo situada en la parte posterior del talón, diseñada para dar estructura, estabilidad y soporte al pie) debe ser rígido, para recoger el talón durante el impacto del choque de talón en la marcha y evitar que el pie se venza, especialmente cuando el pie está deformado en pronación o en supinación.
- Cierre ajustable con cordones, velcro o hebillas, y nosotros recomendamos preferiblemente velcro para facilitar su colocación sobre todo en personas de edad avanzada y en edad infantil, así como para aquellas personas con problemas de agilidad, con obesidad, ya que es más fácil a la hora de adaptar el calzado al pie. además, recomendamos que siempre tengan una buena sujeción en el talón para evitar movimientos excesivos, así como que posea lengüeta acolchada para proteger el dorso del pie de la presión de cordones o hebillas.
- Que contemple una buena amortiguación en la suela para absorber el impacto al caminar o estar de pie, además de aportar soporte en el arco del pie, especialmente importante para quienes tienen arcos planos o altos.
- Disponibilidad siempre de la opción de plantillas extraíbles para poder usar plantillas ortopédicas personalizadas si es necesario.
- La suela es preferible blanda y acolchada ya que estos diseños absorben el impacto al caminar y reducir la presión en áreas sensibles, evitando la formación de durezas y úlceras, sobre todo en aquellas personas con pie diabético y/o neuropatía o Suela Semirrígida en aquellos casos cuando existen deformidades o neuropatía, para proteger el pie sin ser totalmente rígida y preferiblemente con suela corrida, ya que se evita así el hueco que forman puntera y tacón, lo cual evita que el pie colapse hacia la parte interna y que el arco plantar pierda su estructura.. Además, que sea antideslizante ya que es fundamental para proporcionar estabilidad y disminuir el riesgo de caídas. El Grosor Adecuado de la suela debe tener entre 2 y 4 cm para mayor estabilidad nunca mayor para mantener una pisada más natural, teniendo en cuenta que cada cm de altura que se incremente en el tacón aumenta entre el 10%- 15% la presión que se recibe en el antepié.
- Forma de Balancín o Rocker, Facilita el despegue del antepié durante la marcha, aliviando la presión en la zona delantera del pie, estando recomendado este tipo de calzado para Los zapatos con forma de balancín (rocker) se recomiendan para reducir dolores articulares, aliviar la fascitis plantar, tendinitis de Aquiles, artritis y mejorar el equilibrio en personas mayores o con movilidad reducida. Su suela curva facilita la pisada, optimizando la transición y despegue del pie al caminar o correr.
- Materiales externos del calzado que sean transpirables, suaves y elásticos o maleables (como cuero natural piel, malla, licra) con forro interno liso, que permitan una correcta ventilación y evitar la acumulación de humedad, sudor e infecciones, así como el interior del zapato debe estar libre de costuras y protegido con un forro continuo, transpirable y que no forme arrugas en el interior con el uso, a consecuencia de la humedad del sudor y facilite el posterior secado.
- Tamaño o número de pie, ya que el calzado debe alojar el pie no sólo en longitud, sino también en anchura y en altura, por ello es un error en personas que tienen el pie muy ancho usar un número mayor al que necesitan perjudicándoles por el aumento de los movimientos de fricción con el pie, así como la perdida de la relación anatómica que el zapato tiene previamente diseñado de forma estándar.
Caso clínico 1:
Paciente varón 79 años, independiente para las actividades de la vida diaria que acude a nuestro servicio de enfermería derivado por servicio de podología por úlcera en zona plantar desde hace 5 meses tras retirada de heloma, que no evoluciona, en paciente con antecedentes personales de Diabetes Mellitus en tratamiento con insulina e hipertensión arterial en tratamiento.
Se observa ausencia de vello y dermopatía diabética, uñas engrosadas, piel seca, dermopatía diabética y buen relleno veno capilar. Pulsos distales positivos con un índice tobillo brazo de 1.1 mmhg y pruebas de sensibilidad disminuida casi ausente.
Imagen úlcera en pie diabético. CMUC
Imagen úlcera en pie diabético. CMUC
Procedemos a la realización de curas en ambiente húmedo según las necesidades de la lesión por presión junto con descargas selectivas, adaptadas al paciente y al calzado que debe ser cambiado inmediatamente, consiguiendo una epitelización de la lesión en 5 meses, con tratamientos interrumpidos por ingresos hospitalarios por otras patologías.
El calzado que presentaba en el momento de la valoración era un calzado tipo ejecutivo, sin puntera muy estrecha, pero le indicamos porque, aunque parezca un buen calzado no lo es:
- Excesiva presión en el antepié, que, aunque no tenga una puntera muy estrecha sigue siendo estrecha, concentrando la carga obre la cabeza del 1º dedo pie., as como aumenta la máxima presión plantar máxima lo cual favorece a la que herida se mantenga abierta, se retrase la cicatrización y pone en riesgo que esta lesión se profundice.
- No posee descarga selectiva, es decir no permite el uso de plantillas personalizadas o descargas temporales, lo cual impide que la presión se redistribuya lejos de la lesión.
- Material del calzado rígido, ya que, aunque parezca “bueno” por ser de piel es una piel dura y poco adaptable lo cual provoca fricción y cizallamiento.
- Suela fina y poco amortiguada, lo que impide la absorción impactos y además provoca un aumento del estrés repetido en la zona lesionada mientras camina.
- Limitación del volumen interno, comprimiendo de forma directa la lesión, así como dificulta el uso de vendajes, apósitos avanzados entre otros.
- Alteración de la biomecánica, ya que favorece la presión del antepié, sometiéndolo a una hiperpresión del antepié y del primer dedo, agravando deformidades asociadas como juanetes, dedos rígidos, prominencia del metatarso como es este caso en particular.
Desde un inicio indicamos la necesidad de cambio de calzado ya que porta un calzado inadecuado para su pie y patologías, no pudiendo permitir la realización de descargas selectivas, indicando el uso de calzado postquirúrgico con descarga delantera si no es posible acceder rápidamente a otro calzado con las características necesarias. Algunos de los calzados especializados temporales (médicos/ortopédicos), que recomendamos cuando existen lesiones activas, como en este caso, donde necesitamos descargar la parte delantera son los llamados zapatos offloading o post-operatorio, ya que es lo más recomendable clínicamente para aliviar la presión en la zona afectada como mostramos en las imágenes siguientes, diferentes modelos (12):
Imagen de diferentes modelos de calzados pos-operatorios. (12)
Imagen de diferentes modelos de calzados pos-operatorios. (12)
Imagen de diferentes modelos de calzados pos-operatorios. (12)
Tras conseguir la epitelización recomendamos la realización de plantillas personalizadas con descarga de esa zona por tener una cabeza del metatarso muy pronunciada, la cual provoca metatarsalgia (dolor/inflamación en la bola del pie) por sobrecarga, a menudo causada por mala mecánica al caminar, calzado inadecuado que se manifiesta con con dolor punzante, ardor y callosidades (hiperqueratosis) al apoyar, cuyo tratamiento principal y para evitar recidivas es el uso del plantillas personalizadas y calzado adaptado y cómodo.
Caso clínico 2:
Paciente varón 79 años, independiente para las actividades de la vida diaria que acude a nuestro servicio de enfermería por lesión en pulpejo del primer dedo del pie derecho desde hace unas semanas. Antecedentes personales de Diabetes Mellitus en tratamiento con insulina, insuficiencia venosa crónica, e hipertensión arterial en tratamiento.
Presenta lesión con fibrina desnaturalizada con gran cantidad de hiperqueratosis y costras secas sanguinolentas muy adheridas. Se observa ausencia de vello y dermopatía diabética, uñas engrosadas, piel seca, dermopatía diabética y buen relleno venocapilar. Pulsos distales positivos con un índice tobillo brazo de 1.1 mmhg y pruebas de sensibilidad ausente.
Imagen úlcera en pie diabético. CMUC
Imagen úlcera en pie diabético. CMUC
Procedemos a la realización de curas en ambiente húmedo según las necesidades de la lesión por presión junto con descargas selectivas, adaptadas al paciente y al calzado que debe ser cambiado inmediatamente, consiguiendo una epitelización de la lesión en 3 meses, con tratamientos interrumpidos por ingresos hospitalarios por otras patologías.
En la valoración acude con zapatilla de deporte de una marca comunmente usadas por sus buenas caracteristicas, pero que para esta persona con esas patologias no son las mas adecuada, habiendo otras opciones dentro de la marca, que pueden ser beneficiosas.
En este caso las zapatillas deportivas no son las mas recomendadas por los sieguientes motivos:
- Poseen un exceso de flexibilidad en el antepie ya que son blandas y flexibles, de manera que el pie se “hunde” cuando camina y provoca una hiperpresion repetida en el pulpejo del primer dedo, que se ve acentuado y empeorado por la ausencia de dolor debido a la neuropatia diabetica, siendo desapercibido el microtraumatismo constante , ya que al ser un material blando no descarga sino que concentra la presion enla zona.
- Puntera aunque aparentemente es ancha no es baja, es decir la altura interna es escasa, provocando roce constante sufriendo el dedo una presion dorsal y frontal.
- El tejido, es un tejido tipo mesh el cual provoca transpiracion al ser un tejido con estructura abierta y perforada, muy ligero y transpirable ideal para calzado deportivo, pero es un tejido que no protege y se deforma con la marcha provocando friccion y cizallamiento .
- La plantilla que posee el calzado es muy blanda sin descarga en el primer radio y no controla las presiones aumentando el tiempo de apoyo del hallux.
- Ausencia de suela tipo rocker, no poseen balancin anterior real por lo que el dedo gordo empuja mas tiempo en la fase final d ela marcha sobrecargandose continuamente.
Por lo que este tipo de calzado blando y cómodo para una persona diabética permite demasiado movimiento y presión en el primer dedo que de forma continua con ausencia de la sensibilidad provoca una úlcera.
El conocimiento en calzado y sus características no es una moda, es una parte más del conocimiento necesario del personal encargado en cuidados del pie, aún más para aquellos profesionales que tratan o en aquellas personas que tienen alguna alteración tanto en sensibilidad, anatomía y/o alguna patología con afectación en los pies como la neuropatía, diabetes etc.
Por ello, no cualquier calzado por “bueno”, “caro” y que se pueda comprar en ortopedias es adecuado para cualquier pie, he aquí la importancia del conocimiento en los diferentes calzados existentes y las necesidades de cada persona, aun más en aquellas que padecen diabetes, deformidades u otras alteraciones que puedan ocasionar lesiones por presión en los pies.
Si tienes alguna patología en los pies y te interesa conocer más en profundidad no olvides consultar nuestras publicaciones:
- Pincha aquí , si quieres saber sobre: Juanetes (HAV): Qué son, diagnóstico y tratamiento: https://www.ulceras.info/divulgacion/juanetes-hav-que-son-diagnostico-y-tratamiento/?highlight=%22calzado%22
- Pincha aquí , si quieres saber sobre: Fascitis Plantar – Etielogía y tratamiento: https://www.ulceras.info/noticias/fascitis-plantar-etielogia-y-tratamiento/?highlight=%22calzado%22
- Pincha aquí , si quieres saber sobre: espolón calcáneo: https://www.ulceras.info/divulgacion/espolon-calcaneo/?highlight=%22calzado%22
- Pincha aquí , si quieres saber sobre: Helomas; heloma nicotínico: https://www.ulceras.info/divulgacion/2024-ano-nuevo-y-nuevos-propositos/?highlight=%22calzado%22
- Pincha aquí , si quieres saber sobre: La importancia de las descargas selectivas en el pie: https://www.ulceras.info/caso-clinico/la-importancia-de-las-descargas-selectivas-en-el-pie/?highlight=%22calzado%22
- Pincha aquí , si quieres saber sobre: Descargas aplicadas al PIE Diabético: https://www.ulceras.info/noticias/podologia-descargas-aplicadas-al-pie-diabetico/?highlight=%22calzado%22
Bibliografía:
- Márquez RP. El calzado adecuado como parte integral del tratamiento del paciente con diabetes. [Revista]. 2022;volumen:[páginas]. Disponible en: https://dialnet.unirioja.es
- Secretaría de Economía. NMX-A-238-SCFI-2019, Calzado–Calzado para personas con diabetes–Clasificación, especificaciones y métodos de prueba. Diario Oficial de la Federación; 25 oct 2019. México.
- Veintimilla Paguay EF, Campos Salinas TP, Ríos Elizalde AL, Quinche Suquilanda ÁM. Socks and shoes suitable for a patient with diabetes mellitus. Revisión bibliográfica. Ocronos. 2022;5(2):20.
- Sociedad Española de Diabetes (SED). Guía específica para calzado y descarga: basada en el informe del consenso “Calzado y descarga para el pie diabético: guía basada en la evidencia. Prevención y tratamiento de la ulceración” [Internet]. Madrid: SED; 2025 [citado YYYY MM DD]. Disponible en: https://www.sediabetes.org/wp-content/uploads/guia-calzado-y-descarga.pdf
- Cavanagh PR, Simoneau GG, Ulbrecht JS. Ulceration, unsteadiness, and uncertainty: the biomechanical consequences of diabetes mellitus. J Biomech. 1993;26 Suppl 1:23-40.
- Lavery LA, Vela SA, Fleischli JG, Armstrong DG, Lavery DC. Reducing plantar pressure in the neuropathic foot: a comparison of footwear. Diabetes Care. 1997 Nov;20(11):1706-10.
- Lázaro-Martínez JL, Aragón-Sánchez J, Álvaro-Afonso FJ, García-Morales E, García-Álvarez Y, Molines-Barroso RJ. The best way to reduce reulcerations: if you understand biomechanics of the diabetic foot, you can do it. Int J Low Extrem Wounds. 2014 Dec;13(4):294-319.
- Brown D, Wertsch JJ, Harris GF, Klein J, Janisse D. Effect of rocker soles on plantar pressures. Arch Phys Med Rehabil. 2004 Jan;85(1):81-6.
- Aragón-Sánchez FJ, Lázaro-Martínez JL. El pie de riesgo. Prevención de lesiones. En: Atlas de manejo práctico en el pie diabético. Madrid: EG Editores; 2004. ISBN: 84-2565-1.
- Reints R, Hijmans JM, Burgerhof JGM, Postema K, Verkerke GJ. Effects of flexible and rigid rocker profiles on in-shoe pressure. Gait Posture. 2017 Aug;58:287-93. doi:10.1016/j.gaitpost.2017.08.008.
- Mueller MJ, Strube MJ, Allen BT. Therapeutic footwear can reduce plantar pressures in patients with diabetes and transmetatarsal amputation. Diabetes Care. 1997 Apr;20(4):637-41.
- https://ortopedia.com/zapatos-postquirurgicos?srsltid=AfmBOop-yUnPyzu1sO4bwYg5fwvlFHRVIX13R_eOP1n-mvnTZQyP5AHo
Divulgación
Insuficiencia renal y úlceras en miembros inferiores
Publicado
hace 1 mesel
23 de febrero de 2026
Como equipo especializado en el tratamiento de lesiones cutáneas, observamos de forma habitual la presencia de lesiones en pacientes que padecen insuficiencia renal (IR). Esto supone un importante reto en el proceso de curación. La insuficiencia renal condiciona de manera significativa la evolución de las heridas. Por lo que resulta de alta importancia tenerla en cuenta como factor determinante, conocer sus implicaciones clínicas y comprender cómo influye en los mecanismos de cicatrización.
Los pacientes con IR presentan alteraciones sistémicas que afectan directamente a la reparación tisular. Tales como la disminución de la perfusión periférica, la anemia, el estado inflamatorio crónico, las alteraciones del metabolismo mineral y una mayor susceptibilidad a las infecciones. Estas condiciones dificultan la cicatrización, prolongan los tiempos de curación y aumentan el riesgo de complicaciones, especialmente en lesiones de origen isquémico.
Por todo ello, el abordaje de las lesiones cutáneas en personas con insuficiencia renal requiere una valoración integral del paciente. Una planificación terapéutica individualizada y una estrecha coordinación con otros profesionales sanitarios. Solo a través de un enfoque multidisciplinar y del conocimiento específico de esta patología es posible optimizar los resultados clínicos y mejorar la calidad de vida de los pacientes.
Índice
- 1 ¿Qué es la insuficiencia renal? (1-3)
- 2 Problemas de insuficiencia renal.
- 3 Síntomas de la enfermedad renal. (2-4)
- 4 Relación de insuficiencia renal y úlceras. (5-15)
- 5 Problemas cutáneos relacionados con la insuficiencia renal. (15-23)
- 6 Enfermedades cutáneas asociadas con insuficiencia renal crónica (17-23)
¿Qué es la insuficiencia renal? (1-3)
Los riñones son órganos vitales del cuerpo y los encargados de filtrar la sangre y producir la orina. Eliminan el exceso de agua y los desechos como la urea, creatinina, ácido úrico, fósforo, etc. Además, producen hormonas que controlen la presión arterial, los glóbulos rojos y mantienen los huesos en buen estado. Por lo que, cuando los riñones no pueden cumplir de forma correcta su función, se habla de insuficiencia renal.
La insuficiencia renal es una enfermedad en la que los riñones pierden su capacidad de filtrar eficazmente los desechos y el exceso de agua de la sangre. Siendo incapaces de mantener el equilibrio químico del cuerpo. Lo que supone un acúmulo de toxinas en sangre, retención de líquidos, alteración de sales minerales y, en ocasiones, aumento de la tensión arterial. Se acumulan toxinas en la sangre.
Insuficiencia renal aguda e insuficiencia renal crónica
La insuficiencia renal puede ser aguda o crónica.
- Nos referimos a insuficiencia renal aguda cuando surge de forma repentina, pudiendo ser reversible, y puede ser causada por una deshidratación severa, infecciones graves, obstrucción urinaria, el uso de medicamentos, entre otros.
- Llamamos insuficiencia renal crónica cuando es progresiva y permanente, ya que ha evolucionado durante un tiempo prolongado, ya sean meses o años, cuyas causas más frecuentes son la diabetes, la hipertensión arterial, enfermedades hereditarias, así como el uso de medicamentos durante un tiempo y prolongado.
Las enfermedades del riñón, en general, se conocen como nefropatías. Evolucionan de forma variable en función de la capacidad de filtrado de la sangre eliminada por la orina. Cuyos niveles se valoran en analítica sanguínea midiendo los valores de urea y creatinina. Quienes nos guían en el grado de fallo renal.
Enfermedad Renal Crónica (ERC) y fase avanzada (ERCA)
La Enfermedad Renal Crónica (ERC) se está consolidando como un importante problema de salud pública a nivel mundial y, de forma particular, en España. La prevalencia global de la ERC en los estadios 3 a 5 se sitúa en torno al 6,8 % de la población, lo que pone de manifiesto su creciente impacto sanitario y social¹.
En el estadio 5 de la enfermedad, el filtrado glomerular es inferior a 15 ml/min/1,73 m², como consecuencia de una pérdida grave e irreversible de la función renal. En esta fase avanzada, la ERC adquiere la denominación de Enfermedad Renal Crónica Avanzada (ERCA), caracterizada por un elevado riesgo de complicaciones sistémicas, aumento de la morbimortalidad y necesidad de tratamiento renal sustitutivo o cuidados conservadores especializados.
Entre las complicaciones asociadas a la ERCA destacan las alteraciones vasculares y cutáneas, consecuencia de la progresión acelerada de la aterosclerosis, la calcificación vascular, la anemia y el estado inflamatorio crónico característicos de esta enfermedad.
Estos factores condicionan una disminución significativa de la perfusión tisular y una alteración de los mecanismos de cicatrización. Favoreciendo la aparición de lesiones cutáneas crónicas, especialmente úlceras de origen isquémico. Dichas lesiones se localizan con mayor frecuencia en extremidades inferiores. Presentan una evolución tórpida y se asocian a un mayor riesgo de infección, necrosis y amputación. Lo que impacta negativamente en la calidad de vida de los pacientes y en el pronóstico global de la enfermedad.
Problemas de insuficiencia renal.
La insuficiencia renal favorece a la aparición de otras enfermedades como puede ser: problemas Cardiovasculares. Ya que el riñón participa directamente en el control de la presión, los líquidos, las hormonas y los vasos sanguíneos. Puede provocar hipertensión o insuficiencia cardiaca debido al fallo renal que retiene sodio y agua. Lo cual aumenta el volumen sanguíneo y por tanto existe un aumento de la tensión arterial. Mayor riesgo de sufrir enfermedad coronaria e insuficiencia cardiaca y acelera la aterosclerosis. Que también se ve alterado debido a la elevación continua de los mediadores inflamatorios. Lo cual daña al endotelio vascular y las paredes arteriales. Por lo que además de acelerarse la aterosclerosis, existe mayor riesgo de infarto.
El fallo renal provoca una activación del sistema renina–angiotensina–aldosterona (SRAA). Ya que interpreta falsamente “bajo flujo”. Provocando una vasoconstricción y retención de sodio. Provocando una hipertensión persistente y consiguiente hipertrofia ventricular izquierda.
Es decir, existe un círculo bidireccional entre la enfermedad renal y otras condiciones crónicas como la hipertensión, los problemas cardiacos, etc.
Relación bidireccional con otras enfermedades crónicas
De otras enfermedades hacia la insuficiencia renal:
- Hipertensión (HTA): La presión alta crónica daña los vasos sanguíneos del riñón, afectando su capacidad de filtrar la sangre.
- Enfermedades cardíacas: Insuficiencia cardíaca o problemas del corazón reducen el flujo sanguíneo renal, lo que puede llevar a daño progresivo.
- Enfermedades metabólicas (como diabetes): La glucosa elevada daña los glomérulos renales, causando nefropatía diabética.
De la insuficiencia renal hacia otras enfermedades:
- HTA: Los riñones enfermos regulan peor la presión arterial, lo que puede provocar hipertensión.
- Enfermedades cardíacas: La retención de líquidos, el exceso de potasio o los cambios en la presión y electrolitos pueden sobrecargar al corazón.
- Alteraciones metabólicas: La insuficiencia renal puede causar alteraciones en los lípidos, glucosa y ácido úrico, aumentando el riesgo de enfermedades metabólicas.
En resumen: la insuficiencia renal y estas enfermedades crónicas se potencian mutuamente, creando un círculo vicioso si no se controlan adecuadamente.
Es decir, enfermedades como la HTA, los problemas cardiacos, las enfermedades metabólicas pueden desencadenar una insuficiencia renal, pero también, al contrario, una insuficiencia renal puede provocar estas enfermedades.
Síntomas de la enfermedad renal. (2-4)
Los síntomas comunes ante una insuficiencia renal son:
- Hinchazón (edema), sobre todo de miembros inferiores
- Disminución de la orina o cambios en la orina
- Cansancio extremo
- Náuseas, vómitos
- Falta de apetito
- Picazón
- Dificultad para concentrarse
Aunque no existen muchos datos sobre la prevalencia y factores asociados a la aparición de lesiones en miembros inferiores, sí que existe en nuestra práctica clínica una gran relación entre las personas que padecen insuficiencia renal y la aparición o empeoramiento de úlceras en miembros inferiores.
Relación de insuficiencia renal y úlceras. (5-15)
La insuficiencia renal está claramente relacionada con la aparición de úlceras en los miembros inferiores, debido a diferentes mecanismos que se potencian entre sí, que explicamos a continuación:
- Retención de líquidos y edema, ya que los riñones no eliminan bien el agua; produciendo edema en pies y piernas, por lo cual la piel se ve deteriorada, volviéndose frágil y mal oxigenada, dando lugar a la aparición de lesiones o empeoramiento de ellas, dando origen a úlceras por problemas venosos.
- Alteraciones en la circulación, disminuyendo el aporte sanguíneo a los miembros inferiores, ya que la insuficiencia renal se asocia a aterosclerosis acelerada y enfermedad arterial periférica, provocando úlceras de origen isquémico de difícil cicatrización.
- Alteración en la producción de eritropoyetina (EPO), que es la hormona clave que los riñones producen para estimular a la médula ósea a fabricar más glóbulos rojos y así transportar oxígeno, por lo que al estar alterada provoca una disminución de los glóbulos rojos y, por lo tanto, un menor transporte de oxígeno a los tejidos, provocando un retraso en la cicatrización o necrosis de la piel.
- Trastornos metabólicos: como alteración del calcio y fósforo que en etapas avanzadas puede aparecer. Calcificación de vasos pequeños, calcifilaxis en casos más graves, lo cual provoca lesiones muy dolorosas, con necrosis cutánea y lesiones profundas con alto riesgo de infección.
- Debilidad del sistema inmunológico debido a la acumulación de toxinas urémicas, disfunción de los glóbulos blancos, inflamación crónica sistémica debido a la retención de toxinas urémicas, el estrés oxidativo, la disminución de la depuración de citocinas inflamatorias, la alteración del microbiota intestinal, entre otras, lo cual provoca mayor riesgo de infecciones cutáneas y retraso en la cicatrización.
Diabetes asociada, que como ya sabemos, muchas personas con insuficiencia renal son diabéticos, los cuales padecen de neuropatía y/o micro/macroangiopatía, lo cual provoca un riesgo de aparición de úlceras o empeoramiento de ellas.
Resumen esquematizado de la relación entre insuficiencia renal y úlceras de miembros inferiores. CMUC
Problemas cutáneos relacionados con la insuficiencia renal. (15-23)
- Prurito urémico: es el nombre que recibe el picor intenso en aquellas personas que padecen enfermedad renal crónica, debido a la acumulación de toxinas que los riñones no pueden filtrar. El prurito suele ser prolongado e intenso, que empeora con el calor, la sudoración y la xerosis.
El tratamiento se basa en hidratación, manejo de minerales y a veces fármacos específicos; aunque su causa no es exacta y se debe a múltiples factores, su manejo sigue siendo un reto.
En nuestros centros recomendamos higiene e hidratación con los productos corporales realizados a base de aceites ozonizados.
Xerosis (piel seca)
Xerosis que se presenta con aspecto de piel muy seca, áspera y descamativa, con escamas finas o gruesas, con descamación difusa. La piel se muestra opaca, engrosada o rugosa, predominando principalmente en tronco y miembros. Según la bibliografía consultada, se cree que es causada por la atrofia de las glándulas sebáceas y sudoríparas con la consecuente reducción de la producción de sebo y sudor.
El tratamiento se basa en indicar baños cortos, aplicar emolientes diarios y evitar los irritantes de la piel, por lo que recomendamos el uso de productos que posean urea 5–10 % o aquellos que posean ceramidas y lípidos, así como vitaminas y componentes calmantes, aconsejando siempre en nuestros centros los productos formulados a base de aceites ozonizados como el jabón Ozoaqua Gel Syndet, gel de ducha sin jabón duro, útil para limpiar la piel sin resecarla más, y la Crema Corporal de Ozoaqua, crema corporal emoliente con aceites ozonizados, glicerina, aloe vera y vitamina E que ayuda a hidratar, reparar la barrera cutánea y reducir la pérdida de agua.
Alteraciones de la pigmentación
Pigmentaciones en la piel como palidez, piel amarilla o hiperpigmentación o púrpura son algunas de las pigmentaciones en la piel que suelen estar relacionadas con aquellas personas que se someten a hemodiálisis o transfusiones sanguíneas con mayor frecuencia.
Enfermedades cutáneas asociadas con insuficiencia renal crónica (17-23)
Existen varias enfermedades que cursan con úlceras en la piel y que están directamente relacionadas con la insuficiencia renal crónica (IRC):
Calcifilaxia (Arteriolopatía urémica calcificante)
Es una enfermedad rara y grave caracterizada por calcificación de arteriolas y capilares cutáneos, provocando isquemia, necrosis y úlceras dolorosas.
Cursa con placas violáceas o marrón-azuladas, dolor intenso, necrosis central y ulceración, siendo común encontrarlas en el abdomen, glúteos, muslos y piernas.
Clínicamente, suelen distinguirse dos fases evolutivas. En una primera fase macular y eritematosa, frecuentemente asociada a prurito, las lesiones cutáneas son inespecíficas. Posteriormente, estas evolucionan hacia una segunda etapa caracterizada por la aparición de una púrpura retiforme de origen isquémico, intensamente dolorosa, que progresa hacia necrosis y ulceración cutánea.
Predomina en pacientes con insuficiencia renal terminal o en hemodiálisis, especialmente si existe hiperparatiroidismo secundario o alteraciones del calcio/fósforo.
La combinación de hiperfosfatemia, alteraciones del calcio, uremia e inflamación endotelial genera depósitos de calcio en la pared vascular, con trombosis secundaria y necrosis tisular.
Si no se trata, tiene una alta mortalidad; requiere manejo multidisciplinario con control metabólico, desbridamiento y, en algunos casos, tratamientos específicos.
Se desconoce la causa, pero se cree que es debida a múltiples factores, entre los que se incluyen los metabólicos por el calcio y fósforo, así como la regulación paratoidea, la inflamación sistémica, el estrés oxidativo y la lesión que sufre el endotelio.
Se consideran factores de riesgo la diabetes mellitus, la obesidad, el uso de algunos anticoagulantes como la warfarina y la presencia de una fístula, entre otros.
El diagnóstico se basa en la historia clínica, el examen físico y la realización de pruebas complementarias orientadas al diagnóstico diferencial de otras entidades que cursan con obstrucción vascular. La indicación de biopsia cutánea debe valorarse de forma individualizada y de forma cautelosa, dado el elevado riesgo de infección y la dificultad para la cicatrización de la herida en estos pacientes. Desde el punto de vista histopatológico, el estudio revela calcificación de la capa media de vasos de pequeño y mediano calibre localizados en la dermis y el tejido celular subcutáneo.
No obstante, se han propuesto criterios clínicos que, cuando se cumplen en su totalidad, permiten establecer el diagnóstico de calcifilaxia sin necesidad de realizar biopsia cutánea.
Vasculopatía urémica con ulceración cutánea
La vasculopatía urémica con ulceración cutánea constituye un espectro de alteraciones microvasculares asociadas a la uremia crónica, que incluyen disfunción endotelial, microangiopatía y trombosis de pequeños vasos. Dentro de este espectro, la calcifilaxia, también denominada arteriolopatía urémica calcificante, representa la forma más grave y específica, caracterizada por la calcificación de las arteriolas cutáneas y del tejido adiposo subcutáneo, con isquemia, necrosis y ulceración dolorosa.
El término vasculopatía urémica con ulceración cutánea engloba las alteraciones microvasculares inducidas por la uremia crónica que pueden dar lugar a isquemia cutánea y ulceración, cuyos mecanismos implicados son la microangiopatía urémica, la disfunción endotelial, el estado protrombótico y la inflamación crónica.
Se caracteriza por la aparición de una úlcera cutánea dolorosa causada por daño microvascular, de bordes irregulares, frecuentemente en piernas, que puede confundirse con úlceras vasculares de otra etiología.
El tratamiento es complejo, enfocado en controlar el metabolismo del calcio y fósforo, manejo de heridas y, a veces, terapias como el oxígeno hiperbárico.
La vasculopatía urémica con ulceración cutánea en relación con la calcifilaxia se diferencia en que la calcifilaxia representa la forma más grave y específica de vasculopatía urémica, caracterizada por la acumulación de calcio en las arteriolas de la piel y el tejido adiposo subcutáneo.
Úlceras por insuficiencia venosa agravadas por IRC (19-24)
Las úlceras agravadas por la insuficiencia renal crónica (IRC) son una complicación grave. La mala circulación venosa se suma a los efectos de la IRC, afectando la cicatrización y aumentando el riesgo de infecciones. Crean lesiones crónicas que no cierran fácilmente, que cursan con hinchazón (edema), cambios en la piel (pigmentación, eccema) y dolor. Requieren un manejo integral que combina control de la insuficiencia venosa junto con el cuidado de la herida y manejo de la IRC para mejorar el pronóstico.
Las lesiones venosas son heridas que se originan debido a una insuficiencia venosa. Causando acumulación de sangre y presión en las piernas, dañando a la piel y formándose una úlcera. Típicamente en la zona del tobillo. De forma que se ven agravadas en aquellas personas que además padecen de insuficiencia renal. Ya que esta afecta a la circulación y a la capacidad de curación de las lesiones de origen venoso. Debido a la retención de porque el edema se ve empeorado, así como la presión en las piernas. Dificultando el drenaje venoso.
Además, la IRC puede causar cambios en la piel, haciéndola más frágil y susceptible a lesiones y, por lo tanto, dificultando la cicatrización, ya que una función renal comprometida afecta la entrega de oxígeno y nutrientes a la herida, retrasando la curación y, por lo tanto, existiendo un mayor riesgo de infección debido a la debilidad del sistema inmune, aumentando la probabilidad de infecciones secundarias a la úlcera.
Es decir, la relación de insuficiencia venosa e insuficiencia renal provoca una retención de líquidos mayor, complicación del edema crónico y alteración de las proteínas que favorecen la estasis venosa y la úlcera.
Por lo que el tratamiento de una lesión venosa con insuficiencia renal implica además un control de la enfermedad renal subyacente, manejando líquidos y electrolitos, dieta y medicación.
Por lo que, cuando coexiste una lesión de origen venoso y una enfermedad renal, es fundamental la evaluación por un equipo médico (nefrólogo, vascular, enfermería especializada en heridas) para un tratamiento personalizado y eficaz, ya que la combinación de estas dos condiciones complica significativamente el pronóstico de la úlcera.
- Úlceras por insuficiencia arterial agravadas por IRC. (25-32)
Las úlceras por insuficiencia arterial constituyen una manifestación avanzada de la enfermedad vascular periférica y se producen como consecuencia de una disminución crítica del flujo sanguíneo hacia los tejidos. Estas lesiones suelen localizarse en áreas distales, como los pies y los dedos, y se caracterizan por dolor intenso, bordes bien delimitados y un fondo pálido o necrótico, reflejo de la hipoxia tisular. La capacidad de cicatrización en este tipo de úlceras es limitada, incluso en condiciones clínicas favorables.
La insuficiencia renal crónica (IRC) actúa como un factor agravante significativo en la evolución de las úlceras arteriales. Los pacientes con IRC presentan alteraciones metabólicas y vasculares que contribuyen al deterioro de la perfusión periférica. Entre los principales mecanismos involucrados se encuentran la calcificación vascular acelerada, la rigidez arterial, la anemia secundaria a la disminución de la producción de eritropoyetina y el estado inflamatorio crónico. Estas condiciones favorecen la progresión de la aterosclerosis y reducen el aporte de oxígeno y nutrientes necesarios para la reparación tisular.
Asimismo, la IRC suele coexistir con comorbilidades como diabetes mellitus e hipertensión arterial, lo que incrementa de manera considerable el riesgo de desarrollar lesiones isquémicas crónicas. La combinación de insuficiencia arterial periférica e insuficiencia renal se asocia con una mayor incidencia de infecciones, necrosis tisular y un aumento del riesgo de amputaciones, especialmente cuando el diagnóstico y el tratamiento no se realizan de forma temprana.
Abordaje terapéutico y manejo multidisciplinario
El abordaje terapéutico de las úlceras arteriales en pacientes con insuficiencia renal crónica debe ser integral y multidisciplinario. Es imprescindible realizar una evaluación vascular exhaustiva para determinar el grado de isquemia y valorar la posibilidad de procedimientos de revascularización. Paralelamente, se debe optimizar el control de los factores de riesgo cardiovascular, corregir la anemia, garantizar un manejo adecuado de las infecciones y aplicar cuidados locales especializados de la herida. El uso de tratamientos farmacológicos, en particular antibióticos, debe ajustarse cuidadosamente a la función renal para evitar efectos adversos.
En conclusión, las úlceras por insuficiencia arterial agravadas por insuficiencia renal crónica representan un desafío clínico complejo, con un pronóstico generalmente desfavorable. La detección precoz, el tratamiento oportuno y la coordinación entre los equipos de nefrología, cirugía vascular y cuidado de heridas son fundamentales para mejorar la evolución clínica y preservar la calidad de vida de los pacientes.
Conclusiones.
Como se ha expuesto, las úlceras en personas con insuficiencia renal suponen un importante desafío clínico, ya que se asocian a un retraso significativo en el proceso de cicatrización. Las alteraciones metabólicas, vasculares e inmunológicas propias de la enfermedad renal favorecen la aparición de infecciones recurrentes y de difícil control, lo que incrementa de manera considerable el riesgo de complicaciones graves, como amputaciones y sepsis.
Esta evolución desfavorable obliga a un abordaje terapéutico complejo, que va más allá del tratamiento local de la herida. El manejo de estos pacientes requiere un enfoque multidisciplinar y especializado, en el que intervengan de forma coordinada profesionales de nefrología, cirugía vascular, medicina interna, enfermería especializada en heridas y, cuando es necesario, infectología. Solo mediante una intervención integral y avanzada es posible optimizar la cicatrización, prevenir complicaciones mayores y mejorar el pronóstico y la calidad de vida del paciente.
Por lo que, si tienes una herida y padeces de insuficiencia o enfermedad renal, recomendamos que lo antes posible contactes con un equipo especializado en tratamiento de heridas.
Puedes consultar las siguientes publicaciones relacionadas con la insuficiencia renal y heridas:
Además, en nuestra revista de ulceras.info podrás encontrar muchas publicaciones relacionadas con puntos de los que hemos hablado, que podrán servirte de gran ayuda, como insuficiencia venosa, insuficiencia arterial, pie diabético, entre otras muchas.
Bibliografia:
- Morillo-Gallego N, Merino-Martínez RM, Sánchez-Cabezas AM, Alcántara-Crespo M. Alteraciones de la piel del paciente con enfermedad renal crónica avanzada: una revisión sistemática. Enferm Nefrol. 2019;22(3):224-38. https://doi.org/10.4321/s2254-28842019000300002
- Herrera-Herrera JL, Oyola López E, Llorente Pérez Y. Factores asociados a las úlceras en miembros inferiores del paciente con enfermedad renal crónica en un centro de diálisis. Investig Enferm Imagen Desarr. 2021;23. https://doi.org/10.11144/Javeriana.ie23.faum
- Godoy-Herrera J, Oyola López E, Llorente Pérez Y. Factors associated with ulcers in lower limbs of patients with chronic kidney disease in a dialysis center. Investig Enferm Imagen Desarr. 2021;23:1-8. https://doi.org/10.11144/Javeriana.ie23.faum
- Alcer Alicante. Funciones de los riñones. org [Internet]. [citado 2026 Ene 14]. Disponible en: https://alceralicante.org/enfermedad-renal/funciones-de-los-rinones/
- National Institute of Diabetes and Digestive and Kidney Diseases. What is kidney failure? NIDDK [Internet]. [citado 2026 Ene 14]. Disponible en: https://www.niddk.nih.gov/health-information/informacion-de-la-salud/enfermedades-rinones/insuficiencia-renal/que-es
- National Institute of Diabetes and Digestive and Kidney Diseases. How do kidneys work? NIDDK [Internet]. [citado 2026 Ene 14]. Disponible en: https://www.niddk.nih.gov/health-information/informacion-de-la-salud/enfermedades-rinones/rinones-funcionamiento
- Jha V, Garcia-Garcia G, Iseki K, Li Z, Naicker S, Plattner B, et al. Chronic kidney disease: global dimension and perspectives. Lancet. 2013;382(9888):260–72.
- National Kidney Foundation. KDOQI Clinical Practice Guidelines for Chronic Kidney Disease: evaluation, classification, and stratification. Am J Kidney Dis. 2002;39(2 Suppl 1):S1–266.
- London GM. Cardiovascular disease in chronic renal failure: pathophysiologic aspects. Semin Dial. 2003;16(2):85–94.
- Criqui MH, Aboyans V. Epidemiology of peripheral artery disease. Circ Res. 2015;116(9):1509–26.
- O’Hare AM, Johansen KL. Lower-extremity peripheral arterial disease among patients with end-stage renal disease. J Am Soc Nephrol. 2001;12(12):2838–47.
- Nigwekar SU, Thadhani R, Brandenburg VM. Calciphylaxis. N Engl J Med. 2018;378(18):1704–14.
- Raffetto JD, Mannello F. Pathophysiology of chronic venous disease. Int Angiol. 2014;33(3):212–21.
- Thomas MC, Cooper ME, Zimmet P. Changing epidemiology of type 2 diabetes mellitus and associated chronic kidney disease. Nat Rev Nephrol. 2016;12(2):73–81.
- Eknoyan G, Lameire N, Eckardt K, Kasiske B, Wheeler D, Levin A. KDIGO 2012 clinical practice guideline for the evaluation and management of chronic kidney disease. Kidney Int Suppl. 2013;3(1):1–150.
- Sen CK. Wound healing essentials: let there be oxygen. Wound Repair Regen. 2009;17(1):1–18.

La radiodermitis, un efecto secundario de la radioterapia: qué es y cómo paliarlo

¿Por qué hay quien no tolera las medias de compresión?

Insuficiencia Venosa Crónica
Tendencia
-

 Divulgaciónhace 7 años
Divulgaciónhace 7 añosLa radiodermitis, un efecto secundario de la radioterapia: qué es y cómo paliarlo
-
 Divulgaciónhace 5 años
Divulgaciónhace 5 años¿Por qué hay quien no tolera las medias de compresión?
-
 Divulgaciónhace 3 años
Divulgaciónhace 3 añosInsuficiencia Venosa Crónica
-

 Productoshace 5 años
Productoshace 5 añosApositos DACC Cutimed Sorbact
-

 Divulgaciónhace 4 años
Divulgaciónhace 4 años¿Qué es una ostomía?
-

 Caso Clínicohace 4 años
Caso Clínicohace 4 añosDermatitis de estasis: a propósito de un caso
-

 Divulgaciónhace 5 años
Divulgaciónhace 5 añosCuras Húmedas y Secas – Diferencias y Usos
-

 Divulgaciónhace 6 años
Divulgaciónhace 6 añosLesiones por humedad





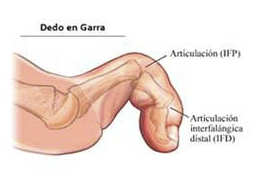
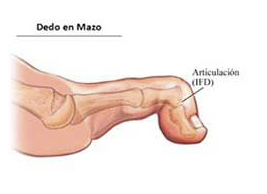
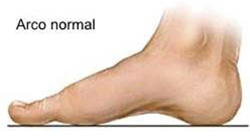
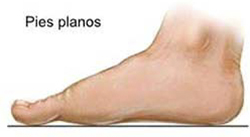
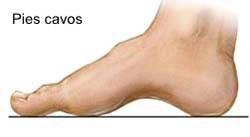
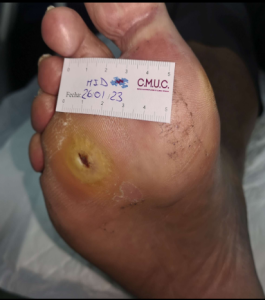
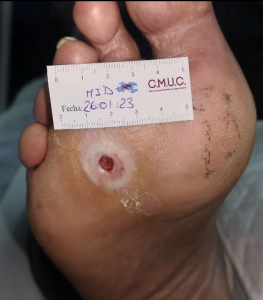
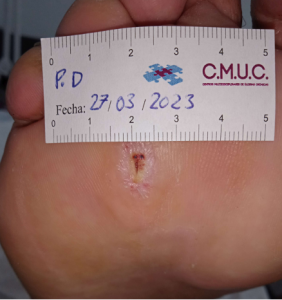
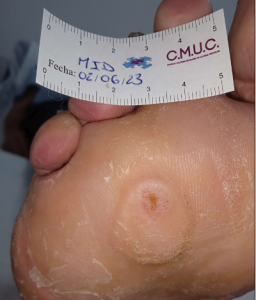


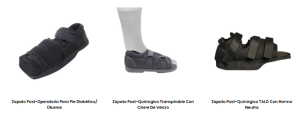
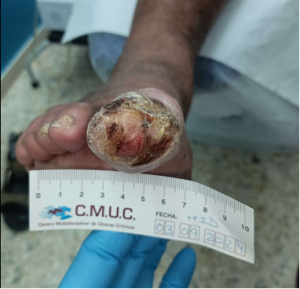
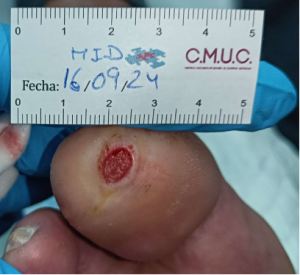
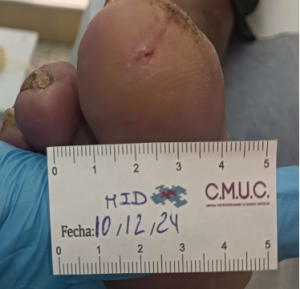
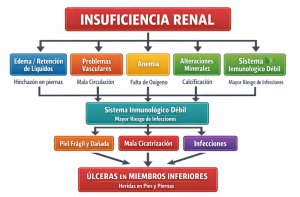




You must be logged in to post a comment Login