Caso Clínico
Mal Plantar – Qué es y cómo tratarlo
Publicado
hace 2 añosel
Por
Ramón Burgos
¿Qué es el mal plantar?
Mal Perforante Plantar, La úlcera neurotrófica, o úlcera plantar, es una solución de continuidad de la piel con pérdida de sustancia, debido a un proceso necrótico que aparece en los puntos de presión de la planta del pie con tendencia a progresar hacia estructuras subyacentes y con poca o nula tendencia a la curación.
El mal perforante plantar aparece como una lesión en la piel de forma redondeada, acompañada de hiperqueratosis o callosidad importante. Es indoloro para aquellos pacientes diabéticos, lo cual pasa desapercibido, si no existe inspección diaria, hasta estadios más avanzados.
Suele ser una úlcera bastante limpia y que aparece en zonas del pie sometidas a mayor presión, con gran profundidad.
Diagnóstico.(4,5)
En nuestra práctica podemos concluir que las úlceras neuropáticas son plantares en su gran mayoría y que las úlceras que aparecen en las caras laterales del pie son producidas generalmente por el roce de un calzado que suele ser de puntera estrecha.
La úlcera neuropática es de una profundidad y extensión variable y en algunas es posible visualizar el hueso, siendo en la mayoría de los casos indoloras, lo cual a veces les quita importancia y seriedad a la úlcera desde el punto de vista del paciente, es como “lo que no duele no es tan grave”.
Se suelen rodear de un callo grueso que expresa la importancia de la hiperpresión en la zona.
La localización típica es en las cabezas de los metatarsianos, normalmente el primero.
El fondo de la lesión es variante según el tiempo de evolución; cuando lleva muchos meses suele ser un fondo sucio y con falta de granulación, que puede acompañarse de supuración activa con olor, siendo a veces esto la alarma para el paciente de que sucede algo, ya que observan los calcetines manchados con secreción purulenta, por ello siempre recomendamos el uso de calcetines de colores claros, preferiblemente blancos y beige, ya que un calcetín oscuro puede camuflar un leve manchado.
Otras veces, al explorar el pie, no se observa una úlcera abierta, sino que la zona está recubierta por una piel flácida, que fluctúa, con hemorragia, pus en su interior y que cuando es desbridada expone el verdadero tamaño y profundidad de la úlcera.
Tratamiento.(3,6,7)
No siempre nos encontraremos una úlcera neuropática en estado puro, sino que en muchos casos tendrá un componente mayor o menor de isquemia que deberemos descartar o confirmar en la valoración inicial vascular.
la realización de una radiografía para valorar la existencia de osteítis, un cultivo para conocer la existencia de infección; la bacteria causante y sensibilidad a los diferentes antibióticos, así como la aplicación del uso de antimicrobianos hasta conocer el resultado del cultivo.
Si en las posteriores semanas la úlcera neuropática no evoluciona favorablemente, es aconsejable la realización de una gammagrafía ósea con leucocitos marcados con el fin de descartar una posible osteítis no detectada previamente.
El tratamiento es complejo y debe ser multidisciplinar. La actuación del profesional frente a este tipo de alteración va a ir encaminada a:
- Alivio de presión.
- limpieza y desbridamiento.
- tratamiento quirúrgico si se precisa.
- curación de la úlcera.
- prevención de lesiones.
La prevención, el diagnóstico y el abordaje es muy importante, ya que sabemos que Se plantea que el 15% de los diabéticos van a presentar úlceras en sus miembros, y el 85% de estos llegarán a sufrir una amputación.
Conclusiones.
La úlcera de pie diabético es una de las temidas y principales complicaciones de la diabetes mellitus, por ello es necesario que el personal de enfermería y podología estén altamente cualificados para detectar cualquier anomalía y prevenirla, así como comenzar con un tratamiento adecuado antes de que surjan complicaciones.
Caso clínico:
Presentamos a un Varón de 68 años, independiente para las ABDV, que acude a nuestro servicio de enfermería por úlcera en zona plantar tras amputación transmetatarsiana, realizada en marzo de 2024 tras complicación por isquemia por placas de ateromas en MII con revascularización mediante balón en febrero de 2024, y propuesta de amputación intercondílea por mala evolución de dehiscencia quirúrgica de la amputación transmetatarsiana.
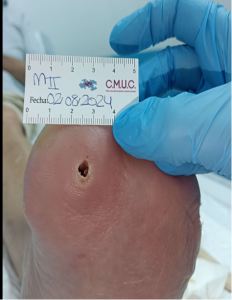
El paciente refiere un leve punto plantar, similar a una hiperqueratosis, que muestra en imágenes que porta, ya que actualmente ha “reventado”.
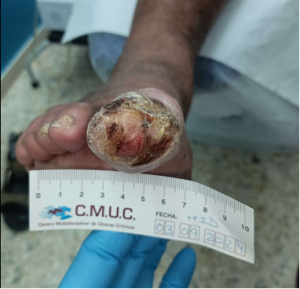
En la zona plantar amputada a nivel del 1 metatarsiano, presenta hiperqueratosis rota, que fluctúa y drena contenido seropurulento abundante, que cavita casi 4 mm con Probe To Bone POSITIVO (contacto óseo positivo).
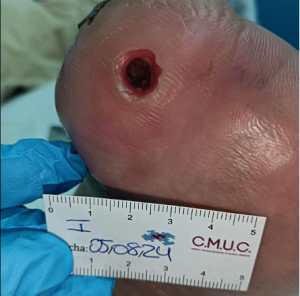
En toda la cicatriz del muñón se observa enrojecimiento, con mayor celulitis y aumento de la temperatura en la zona interna superior del muñón, que además presenta leve hiperqueratosis, que fluctúa, por lo que posiblemente se abra comunicando la lesión plantar con esta.
ITB no valorable por arterias rígidas, no se deja comprimir por lo cual la prueba no es aplicable. Posiblemente calcificación arterial.
Pruebas de sensibilidad: sensibilidad disminuida
Se realiza cultivo que muestra Cultivo positivo a:
Lesión plantar:
Germen aislado 1: Staphylococcus aureus
Lesión superior metatarsiana: con escasa sensibilidad para tratamiento por Via oral.
Germen aislado 1: Klebsiella pneumoniae
Germen aislado 2: Staphylococcus epidermidis
Germen aislado 3: Staphylococcus haemolyticus
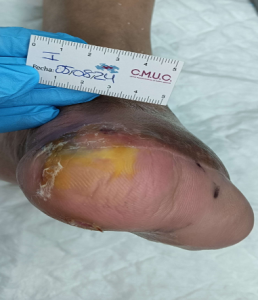
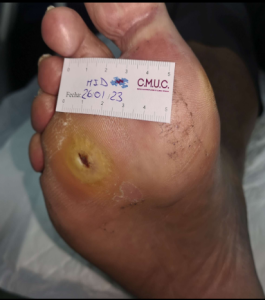
Imagen a su llegada en la primera consulta de valoración pre y post limpieza. CMUC
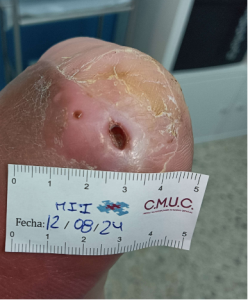
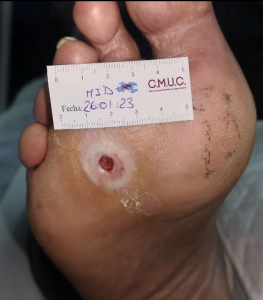
Imagen tras limpieza e inicio de tratamiento con cura en ambiente húmedo y descarga, tras primera cura. CMUC
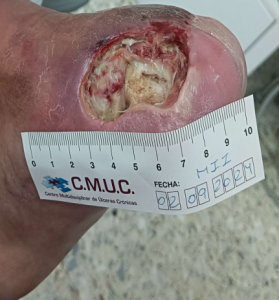
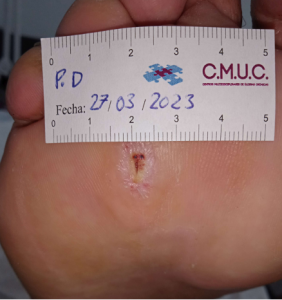
Evolución y empeoramiento de la lesión dorsal. CMUC
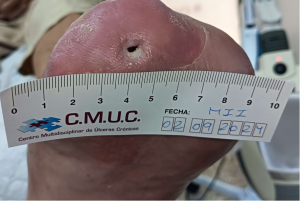
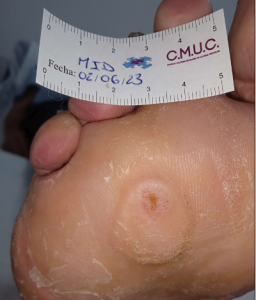
Alta del paciente por traslado a su ciudad de residencia. CMUC
¿Cómo podríamos haber evitado esta situación?
- Vigilancia constante, ya que según la frecuencia de inspección recomendada por equipo especializado en pie diabético cada año por pie de bajo riesgo; cada 3-6 meses por riesgo aumentado debido a neuropatía, ausencia de pulsos u otro factor de riesgo. Cada 1-3 meses por pie diabético de alto riesgo (neuropatía o pulsos ausentes junto a deformidad o cambios en la piel úlcera previa.) (8)
- Educación sanitaria tras amputación; Riesgos, tipo de calzado sesiones de podología, hidratación, higiene etc
- Valoración por podología para realización de prótesis plantar personalizada, aliviando presiones, y mediante un material especial para pie diabético.
- Abordaje desde el inicio de la aparición del punto plantar por podología y enfermería.
Posiblemente, si desde el inicio del alta de este paciente se hubiesen realizado las revisiones pertinentes y el abordaje precoz no hubiese tenido tanta complicación y riesgo.
RECORDEMOS que se estima que el 15% de los diabéticos van a presentar úlceras en sus miembros, y el 85% de estos llegarán a sufrir una amputación. Con nuestra continua formación , seguimiento y educación, hagamos reducir estas tasas de estimación.
Bibliografía
- Bernad MÁB. Institut Català del Peu. 2015 [citado 8 de octubre de 2024]. El mal perforante plantar. Complicación grave del pie diabético. Disponible en: https://www.institutcataladelpeu.com/el-mal-perforante-plantar-complicacion-grave-del-pie-diabetico/
- Heridas en Red [Internet]. 2021 [citado 8 de octubre de 2024]. Mal Perforante Plantar. Disponible en: https://heridasenred.com/glosario-de-terminos/mal-perforante-plantar/
- García Velázquez JM, Mirabal Rodríguez A, Brito Blanco D, Alfonso Carrazana E, Carrazana Noa MV, García Rodríguez LG, et al. Tratamiento quirúrgico de las deformidades podálicas para la cicatrización del mal perforante plantar. Rev Cuba Angiol Cir Vasc [Internet]. diciembre de 2022 [citado 8 de octubre de 2024];23(3). Disponible en: http://scielo.sld.cu/scielo.php?script=sci_abstract&pid=S1682-00372022000300001&lng=es&nrm=iso&tlng=es
- Garrido Calvo AM, Cía Blasco P, Pinós Laborda PJ. el pie diabético. Med Integral. 1 de enero de 2003;41(1):8-17.
- Pie Diabético · Javier Aragón Sánchez [Internet]. [citado 8 de octubre de 2024]. Disponible en: http://www.piediabetico.net/articulos-perforante.html
- INFORMES, ESTUDIOS E INVESTIGACIÓN 2022, MINISTERIO DE SANIDAD. Abordaje del pie diabético Estrategia de Diabetes del Sistema Nacional de Salud.
- María Dolores Ruiz-Gramuntell (*) (1), , Inmaculada Rubio-Sesé. PROCESO DE CURACIÓN DE UNA ÚLCERA CRÓNICA COMPLEJA EN UN PACIENTE CON PIE DIABÉTICO.
- 8. Pie diabético [Internet]. GuíaSalud. 2019 [citado 8 de octubre de 2024]. Disponible en: https://portal.guiasalud.es/egpc/diabetes-tipo-2-pie-diabetico/
Caso Clínico
Calzado en el pie diabético
Publicado
hace 3 mesesel
3 de marzo de 2026Por
Ramón Burgos
El cuidado del pie es un aspecto fundamental en la práctica enfermera, especialmente en personas con factores de riesgo como diabetes, neuropatía periférica, deformidades del pie, edad avanzada o mala circulación. Un problema común y prevenible que observamos habitualmente en consulta es la aparición de úlceras derivadas del uso de calzado o plantillas inadecuadas, por eso es importante que, como personal especializado en tratamiento de lesiones, conozcamos los requisitos ideales tanto de calzado como de ortesis plantares, para poder identificar los riesgos, así como tratar las lesiones y evitar recidivas.
El cuidado del pie en personas con diabetes representa un reto constante en la práctica clínica y comunitaria. Las úlceras del pie diabético no solo afectan la calidad de vida del paciente, sino que constituyen una de las principales causas de infecciones, hospitalizaciones y amputaciones evitables. En este contexto, el calzado adecuado deja de ser un simple complemento para convertirse en una herramienta terapéutica fundamental.
La enfermera, por su cercanía con el paciente y su papel clave en la prevención, educación y seguimiento, debe contar con conocimientos sólidos sobre el uso del calzado terapéutico, la descarga de presiones plantares y la identificación temprana de factores de riesgo. Comprender cómo un zapato mal ajustado puede generar puntos de presión, rozaduras o microtraumatismos es tan importante como saber reconocer los signos iniciales de una úlcera.
En esta entrada abordaremos la relación entre el calzado y la aparición de úlceras, así como los conocimientos esenciales que toda enfermera debe manejar para orientar, prevenir complicaciones y promover un cuidado integral del pie diabético desde la práctica diaria.
El uso de un calzado inadecuado representa un factor de riesgo silencioso pero determinante en la salud del pie, especialmente en personas con diabetes, neuropatías de miembros inferiores y deformidades, ya que un zapato mal ajustado, rígido o con costuras internas puede generar puntos de presión, fricción continua y microtraumatismos que pasan desapercibidos cuando existe pérdida de sensibilidad.
Estas pequeñas lesiones iniciales, si no se detectan a tiempo y se aplican los tratamientos o cambios necesarios, pueden evolucionar hacia úlceras de difícil cicatrización.
Además, un mal calzado altera la biomecánica de la marcha, favoreciendo la aparición de deformidades, inestabilidad y sobrecarga en determinadas zonas del pie, lo que incrementa el riesgo de caídas, dolor y fatiga, afectando la movilidad y la autonomía de las personas. En casos más avanzados, la presión mantenida puede provocar callosidades, ampollas e infecciones que comprometen seriamente la integridad del tejido.
Por ello, la elección adecuada del calzado no debe considerarse un aspecto secundario. La enfermera desempeña un papel clave en la identificación de estos riesgos, en la educación de personas de riesgo y en la prevención de complicaciones, promoviendo hábitos seguros que contribuyan a proteger el pie y preservar la calidad de vida.
- Riesgos de usar un calzado inadecuado
- Presión excesiva en zonas específicas; puede causar callos, ampollas y úlceras.
- Fricción constante; favorece la formación de heridas y erosiones en la piel.
- Alteración de la marcha; provoca dolor, fatiga y riesgo de caídas.
- Deformidades del pie; como dedos en garra, juanetes o colapso del arco.
- Reducción de la circulación y ventilación; favorece infecciones y mal olor, como onicomicosis, pie de atleta, infecciones por hongos etc
- Complicaciones en personas con neuropatía; las lesiones pueden pasar desapercibidas y empeorar rápidamente.
- Impacto en la calidad de vida ya que provoca dolor, limitación de la movilidad y dependencia en actividades diarias.
- ¿qué calzados recomendados en nuestros centros?
En personas con alteraciones en el pie, el calzado que más recomendamos es la marca Calzamedi ®, ya que es una marca española, que ofrece calzado muy cómodo, con velcro, hormas anchas adaptadas para pies sensibles.
Entre otras, las que mas cumplen nuestros objetivos son Orthofeet ®, Drcomfort ®, Propet ® …. Por supuesto no todos los calzados son adecuados para todas las personas, por eso es importante valorar las necesidades de forma individualizada y buscar como norma general las siguientes características:
- Punta ancha y con espacio suficiente para que los dedos no estén apretados ni comprimidos, es decir que tenga una forma anatómica que respete la estructura natural del pie alojando todos los dedos sin comprimirlos, por eso siempre decimos que deben tener un alto y ancho especial cuya puntera sea cuadrada o redonda evitando el uso de zapatos de punta estrecha prestando atención al quinto dedo que es el que se expone más al roce en el zapato.
- El contrafuerte del zapato (pieza de refuerzo situada en la parte posterior del talón, diseñada para dar estructura, estabilidad y soporte al pie) debe ser rígido, para recoger el talón durante el impacto del choque de talón en la marcha y evitar que el pie se venza, especialmente cuando el pie está deformado en pronación o en supinación.
- Cierre ajustable con cordones, velcro o hebillas, y nosotros recomendamos preferiblemente velcro para facilitar su colocación sobre todo en personas de edad avanzada y en edad infantil, así como para aquellas personas con problemas de agilidad, con obesidad, ya que es más fácil a la hora de adaptar el calzado al pie. además, recomendamos que siempre tengan una buena sujeción en el talón para evitar movimientos excesivos, así como que posea lengüeta acolchada para proteger el dorso del pie de la presión de cordones o hebillas.
- Que contemple una buena amortiguación en la suela para absorber el impacto al caminar o estar de pie, además de aportar soporte en el arco del pie, especialmente importante para quienes tienen arcos planos o altos.
- Disponibilidad siempre de la opción de plantillas extraíbles para poder usar plantillas ortopédicas personalizadas si es necesario.
- La suela es preferible blanda y acolchada ya que estos diseños absorben el impacto al caminar y reducir la presión en áreas sensibles, evitando la formación de durezas y úlceras, sobre todo en aquellas personas con pie diabético y/o neuropatía o Suela Semirrígida en aquellos casos cuando existen deformidades o neuropatía, para proteger el pie sin ser totalmente rígida y preferiblemente con suela corrida, ya que se evita así el hueco que forman puntera y tacón, lo cual evita que el pie colapse hacia la parte interna y que el arco plantar pierda su estructura.. Además, que sea antideslizante ya que es fundamental para proporcionar estabilidad y disminuir el riesgo de caídas. El Grosor Adecuado de la suela debe tener entre 2 y 4 cm para mayor estabilidad nunca mayor para mantener una pisada más natural, teniendo en cuenta que cada cm de altura que se incremente en el tacón aumenta entre el 10%- 15% la presión que se recibe en el antepié.
- Forma de Balancín o Rocker, Facilita el despegue del antepié durante la marcha, aliviando la presión en la zona delantera del pie, estando recomendado este tipo de calzado para Los zapatos con forma de balancín (rocker) se recomiendan para reducir dolores articulares, aliviar la fascitis plantar, tendinitis de Aquiles, artritis y mejorar el equilibrio en personas mayores o con movilidad reducida. Su suela curva facilita la pisada, optimizando la transición y despegue del pie al caminar o correr.
- Materiales externos del calzado que sean transpirables, suaves y elásticos o maleables (como cuero natural piel, malla, licra) con forro interno liso, que permitan una correcta ventilación y evitar la acumulación de humedad, sudor e infecciones, así como el interior del zapato debe estar libre de costuras y protegido con un forro continuo, transpirable y que no forme arrugas en el interior con el uso, a consecuencia de la humedad del sudor y facilite el posterior secado.
- Tamaño o número de pie, ya que el calzado debe alojar el pie no sólo en longitud, sino también en anchura y en altura, por ello es un error en personas que tienen el pie muy ancho usar un número mayor al que necesitan perjudicándoles por el aumento de los movimientos de fricción con el pie, así como la perdida de la relación anatómica que el zapato tiene previamente diseñado de forma estándar.
Caso clínico 1:
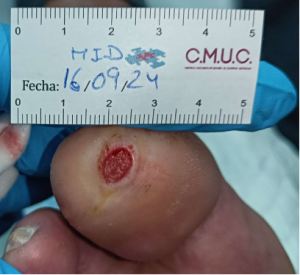
Paciente varón 79 años, independiente para las actividades de la vida diaria que acude a nuestro servicio de enfermería derivado por servicio de podología por úlcera en zona plantar desde hace 5 meses tras retirada de heloma, que no evoluciona, en paciente con antecedentes personales de Diabetes Mellitus en tratamiento con insulina e hipertensión arterial en tratamiento.
Se observa ausencia de vello y dermopatía diabética, uñas engrosadas, piel seca, dermopatía diabética y buen relleno veno capilar. Pulsos distales positivos con un índice tobillo brazo de 1.1 mmhg y pruebas de sensibilidad disminuida casi ausente.
Imagen úlcera en pie diabético. CMUC
Imagen úlcera en pie diabético. CMUC
Procedemos a la realización de curas en ambiente húmedo según las necesidades de la lesión por presión junto con descargas selectivas, adaptadas al paciente y al calzado que debe ser cambiado inmediatamente, consiguiendo una epitelización de la lesión en 5 meses, con tratamientos interrumpidos por ingresos hospitalarios por otras patologías.
El calzado que presentaba en el momento de la valoración era un calzado tipo ejecutivo, sin puntera muy estrecha, pero le indicamos porque, aunque parezca un buen calzado no lo es:
- Excesiva presión en el antepié, que, aunque no tenga una puntera muy estrecha sigue siendo estrecha, concentrando la carga obre la cabeza del 1º dedo pie., as como aumenta la máxima presión plantar máxima lo cual favorece a la que herida se mantenga abierta, se retrase la cicatrización y pone en riesgo que esta lesión se profundice.
- No posee descarga selectiva, es decir no permite el uso de plantillas personalizadas o descargas temporales, lo cual impide que la presión se redistribuya lejos de la lesión.
- Material del calzado rígido, ya que, aunque parezca “bueno” por ser de piel es una piel dura y poco adaptable lo cual provoca fricción y cizallamiento.
- Suela fina y poco amortiguada, lo que impide la absorción impactos y además provoca un aumento del estrés repetido en la zona lesionada mientras camina.
- Limitación del volumen interno, comprimiendo de forma directa la lesión, así como dificulta el uso de vendajes, apósitos avanzados entre otros.
- Alteración de la biomecánica, ya que favorece la presión del antepié, sometiéndolo a una hiperpresión del antepié y del primer dedo, agravando deformidades asociadas como juanetes, dedos rígidos, prominencia del metatarso como es este caso en particular.
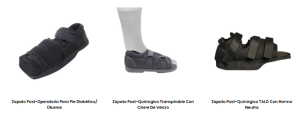
Desde un inicio indicamos la necesidad de cambio de calzado ya que porta un calzado inadecuado para su pie y patologías, no pudiendo permitir la realización de descargas selectivas, indicando el uso de calzado postquirúrgico con descarga delantera si no es posible acceder rápidamente a otro calzado con las características necesarias. Algunos de los calzados especializados temporales (médicos/ortopédicos), que recomendamos cuando existen lesiones activas, como en este caso, donde necesitamos descargar la parte delantera son los llamados zapatos offloading o post-operatorio, ya que es lo más recomendable clínicamente para aliviar la presión en la zona afectada como mostramos en las imágenes siguientes, diferentes modelos (12):
Imagen de diferentes modelos de calzados pos-operatorios. (12)
Imagen de diferentes modelos de calzados pos-operatorios. (12)
Imagen de diferentes modelos de calzados pos-operatorios. (12)
Tras conseguir la epitelización recomendamos la realización de plantillas personalizadas con descarga de esa zona por tener una cabeza del metatarso muy pronunciada, la cual provoca metatarsalgia (dolor/inflamación en la bola del pie) por sobrecarga, a menudo causada por mala mecánica al caminar, calzado inadecuado que se manifiesta con con dolor punzante, ardor y callosidades (hiperqueratosis) al apoyar, cuyo tratamiento principal y para evitar recidivas es el uso del plantillas personalizadas y calzado adaptado y cómodo.
Caso clínico 2:
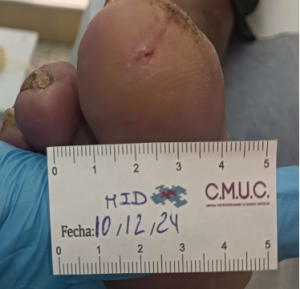
Paciente varón 79 años, independiente para las actividades de la vida diaria que acude a nuestro servicio de enfermería por lesión en pulpejo del primer dedo del pie derecho desde hace unas semanas. Antecedentes personales de Diabetes Mellitus en tratamiento con insulina, insuficiencia venosa crónica, e hipertensión arterial en tratamiento.
Presenta lesión con fibrina desnaturalizada con gran cantidad de hiperqueratosis y costras secas sanguinolentas muy adheridas. Se observa ausencia de vello y dermopatía diabética, uñas engrosadas, piel seca, dermopatía diabética y buen relleno venocapilar. Pulsos distales positivos con un índice tobillo brazo de 1.1 mmhg y pruebas de sensibilidad ausente.
Imagen úlcera en pie diabético. CMUC
Imagen úlcera en pie diabético. CMUC
Procedemos a la realización de curas en ambiente húmedo según las necesidades de la lesión por presión junto con descargas selectivas, adaptadas al paciente y al calzado que debe ser cambiado inmediatamente, consiguiendo una epitelización de la lesión en 3 meses, con tratamientos interrumpidos por ingresos hospitalarios por otras patologías.
En la valoración acude con zapatilla de deporte de una marca comunmente usadas por sus buenas caracteristicas, pero que para esta persona con esas patologias no son las mas adecuada, habiendo otras opciones dentro de la marca, que pueden ser beneficiosas.
En este caso las zapatillas deportivas no son las mas recomendadas por los sieguientes motivos:
- Poseen un exceso de flexibilidad en el antepie ya que son blandas y flexibles, de manera que el pie se “hunde” cuando camina y provoca una hiperpresion repetida en el pulpejo del primer dedo, que se ve acentuado y empeorado por la ausencia de dolor debido a la neuropatia diabetica, siendo desapercibido el microtraumatismo constante , ya que al ser un material blando no descarga sino que concentra la presion enla zona.
- Puntera aunque aparentemente es ancha no es baja, es decir la altura interna es escasa, provocando roce constante sufriendo el dedo una presion dorsal y frontal.
- El tejido, es un tejido tipo mesh el cual provoca transpiracion al ser un tejido con estructura abierta y perforada, muy ligero y transpirable ideal para calzado deportivo, pero es un tejido que no protege y se deforma con la marcha provocando friccion y cizallamiento .
- La plantilla que posee el calzado es muy blanda sin descarga en el primer radio y no controla las presiones aumentando el tiempo de apoyo del hallux.
- Ausencia de suela tipo rocker, no poseen balancin anterior real por lo que el dedo gordo empuja mas tiempo en la fase final d ela marcha sobrecargandose continuamente.
Por lo que este tipo de calzado blando y cómodo para una persona diabética permite demasiado movimiento y presión en el primer dedo que de forma continua con ausencia de la sensibilidad provoca una úlcera.
El conocimiento en calzado y sus características no es una moda, es una parte más del conocimiento necesario del personal encargado en cuidados del pie, aún más para aquellos profesionales que tratan o en aquellas personas que tienen alguna alteración tanto en sensibilidad, anatomía y/o alguna patología con afectación en los pies como la neuropatía, diabetes etc.
Por ello, no cualquier calzado por “bueno”, “caro” y que se pueda comprar en ortopedias es adecuado para cualquier pie, he aquí la importancia del conocimiento en los diferentes calzados existentes y las necesidades de cada persona, aun más en aquellas que padecen diabetes, deformidades u otras alteraciones que puedan ocasionar lesiones por presión en los pies.
Si tienes alguna patología en los pies y te interesa conocer más en profundidad no olvides consultar nuestras publicaciones:
- Pincha aquí , si quieres saber sobre: Juanetes (HAV): Qué son, diagnóstico y tratamiento: https://www.ulceras.info/divulgacion/juanetes-hav-que-son-diagnostico-y-tratamiento/?highlight=%22calzado%22
- Pincha aquí , si quieres saber sobre: Fascitis Plantar – Etielogía y tratamiento: https://www.ulceras.info/noticias/fascitis-plantar-etielogia-y-tratamiento/?highlight=%22calzado%22
- Pincha aquí , si quieres saber sobre: espolón calcáneo: https://www.ulceras.info/divulgacion/espolon-calcaneo/?highlight=%22calzado%22
- Pincha aquí , si quieres saber sobre: Helomas; heloma nicotínico: https://www.ulceras.info/divulgacion/2024-ano-nuevo-y-nuevos-propositos/?highlight=%22calzado%22
- Pincha aquí , si quieres saber sobre: La importancia de las descargas selectivas en el pie: https://www.ulceras.info/caso-clinico/la-importancia-de-las-descargas-selectivas-en-el-pie/?highlight=%22calzado%22
- Pincha aquí , si quieres saber sobre: Descargas aplicadas al PIE Diabético: https://www.ulceras.info/noticias/podologia-descargas-aplicadas-al-pie-diabetico/?highlight=%22calzado%22
Bibliografía:
- Márquez RP. El calzado adecuado como parte integral del tratamiento del paciente con diabetes. [Revista]. 2022;volumen:[páginas]. Disponible en: https://dialnet.unirioja.es
- Secretaría de Economía. NMX-A-238-SCFI-2019, Calzado–Calzado para personas con diabetes–Clasificación, especificaciones y métodos de prueba. Diario Oficial de la Federación; 25 oct 2019. México.
- Veintimilla Paguay EF, Campos Salinas TP, Ríos Elizalde AL, Quinche Suquilanda ÁM. Socks and shoes suitable for a patient with diabetes mellitus. Revisión bibliográfica. Ocronos. 2022;5(2):20.
- Sociedad Española de Diabetes (SED). Guía específica para calzado y descarga: basada en el informe del consenso “Calzado y descarga para el pie diabético: guía basada en la evidencia. Prevención y tratamiento de la ulceración” [Internet]. Madrid: SED; 2025 [citado YYYY MM DD]. Disponible en: https://www.sediabetes.org/wp-content/uploads/guia-calzado-y-descarga.pdf
- Cavanagh PR, Simoneau GG, Ulbrecht JS. Ulceration, unsteadiness, and uncertainty: the biomechanical consequences of diabetes mellitus. J Biomech. 1993;26 Suppl 1:23-40.
- Lavery LA, Vela SA, Fleischli JG, Armstrong DG, Lavery DC. Reducing plantar pressure in the neuropathic foot: a comparison of footwear. Diabetes Care. 1997 Nov;20(11):1706-10.
- Lázaro-Martínez JL, Aragón-Sánchez J, Álvaro-Afonso FJ, García-Morales E, García-Álvarez Y, Molines-Barroso RJ. The best way to reduce reulcerations: if you understand biomechanics of the diabetic foot, you can do it. Int J Low Extrem Wounds. 2014 Dec;13(4):294-319.
- Brown D, Wertsch JJ, Harris GF, Klein J, Janisse D. Effect of rocker soles on plantar pressures. Arch Phys Med Rehabil. 2004 Jan;85(1):81-6.
- Aragón-Sánchez FJ, Lázaro-Martínez JL. El pie de riesgo. Prevención de lesiones. En: Atlas de manejo práctico en el pie diabético. Madrid: EG Editores; 2004. ISBN: 84-2565-1.
- Reints R, Hijmans JM, Burgerhof JGM, Postema K, Verkerke GJ. Effects of flexible and rigid rocker profiles on in-shoe pressure. Gait Posture. 2017 Aug;58:287-93. doi:10.1016/j.gaitpost.2017.08.008.
- Mueller MJ, Strube MJ, Allen BT. Therapeutic footwear can reduce plantar pressures in patients with diabetes and transmetatarsal amputation. Diabetes Care. 1997 Apr;20(4):637-41.
- https://ortopedia.com/zapatos-postquirurgicos?srsltid=AfmBOop-yUnPyzu1sO4bwYg5fwvlFHRVIX13R_eOP1n-mvnTZQyP5AHo

Protocolo de Compresión Venosa en el Centro Médico de Úlceras Crónicas (CMUC)
La insuficiencia venosa crónica y el edema en miembros inferiores son problemas frecuentes que afectan directamente a la calidad de vida. Sensación de pesadez, dolor, hinchazón persistente, cambios en la piel… y, en fases avanzadas, riesgo de úlceras venosas.
En el Centro Médico de Úlceras Crónicas (CMUC), con clínicas en Betanzos (Galicia) y Málaga, trabajamos con un protocolo interno estructurado de compresión venosa, diseñado para (más…)
Caso Clínico
Caso clínico: Tratamiento de Úlcera de Martorell con Ozonoterapia
Publicado
hace 5 mesesel
29 de diciembre de 2025Por
CMUC Admin
Tras hablar sobre qué es la insuficiencia arterial, en esta entrada presentamos un caso clínico real de úlcera de Martorell en una paciente diabética e hipertensa, demostrando la eficacia de un diagnóstico correcto y un tratamiento personalizado.
Índice
La Úlcera de Martorell
La úlcera de Martorell, también llamada úlcera supramaleolar por arteriolitis, es más conocida como úlcera hipertensiva. Fue descrita por primera vez por el cardiólogo Fernando Martorell en 1945. Estas lesiones son una complicación de la hipertensión arterial; la obstrucción severa presenta isquemia local y una úlcera por falta de irrigación.
Se presenta con mayor frecuencia en mujeres entre 55 y 65 años.
Suele presentarse a partir de una mácula (área plana de la piel de color diferente a la piel normal) o pápula (una lesión circunscrita, elevada y sólida) con bordes necróticos, con cianosis y eritema perilesional. En 55,6% de los casos se desencadena por un mínimo trauma y el 44,4% de forma espontánea. (2)
Criterios para el diagnóstico:
- Hipertensión arterial diastólica.
- Úlcera isquémica superficial localizada en la cara externa o anteroexterna de los miembros inferiores(supramaleolar), en la unión del tercio medio con el tercio inferior.
- Pulsos periféricos presentes.
- Ausencia de patología venosa.
- Simetría de las lesiones (úlceras bilaterales o unilaterales, y cicatrices en la pierna contralateral).
- Mayor prevalencia en las mujeres.
- Ausencia de calcificación arterial.
Presentación del Paciente
-
Sexo/Edad: Mujer de 71 años.
-
Antecedentes: Diabetes Mellitus Tipo II, Hipertensión Arterial (más de 20 años), Obesidad, Hipercolesterolemia.
-
Observaciones: Vida sedentaria, dependiente para actividades básicas, pero colaboradora.
Valoración Inicial de la Herida
La paciente acude a nuestro servicio de enfermería en noviembre para tratar una úlcera en el miembro inferior derecho con una evolución de aproximadamente dos meses, hasta ese momento acudía a su centro de salud a realizar las curas.
A su llegada presenta una úlcera en el miembro inferior derecho en cara interna de 3,9cm de alto y 4,6cm de ancho. En el lecho de la herida presenta fibrina desnaturalizada con zonas de esfacelo, con un halo eritematoso en la piel perilesional, poco exudativa.
Así mismo, presenta en el mismo miembro inferior hipoxia tisular en la cara externa.
En la exploración física se palpan pulsos en tibial posterior, pedio y popliteo.
También da señal positiva el doppler realizado en pedio y tibial posterior.
Su Indice tobillo-brazo es en ambos miembros inferiores de 0,88 (posible arterioesclerosis).
En la escala Fedpalla presenta Grado II, que indica buen pronóstico para la cicatrización.
En la escala de dolor EVA la paciente indica un 9. Refiere dolor nocturno y al caminar.
Debido a que presenta signos compatibles con una infección, se realiza un cultivo del exudado de la herida que da positivo en Staphylococcus aureus (abundante) y Pseudomonas aeruginosa (abundante). Su médico de atención primaria le pauta antibioterapia durante diez días.
Tratamientos aplicados y evolución clínica
Iniciamos el tratamiento de la úlcera realizando curas en ambiente húmedo y complementando con sesiones de terapia de ozono gas local en días alternos y un vendaje de compresión floja.
El ozono es un poderoso germicida (elimina hongos, bacterias y virus) y favorece una alta oxigenación de las heridas. Cada sesión de terapia con ozono gas dura unos cuarenta minutos, en las primeras semanas del tratamiento la paciente refiere durante estas sesiones dolor por lo que se reduce el tiempo.
Durante el tratamiento se han realizado desbridamientos mecánicos.
Se ha realizado cura en ambiente húmedo según las necesidades de la lesión. También hemos adaptado el tratamiento según el dolor que ha referido la paciente (durante la noche y después de cada cura) para aportarle una mayor comodidad entre cada tratamiento.
Para el cuidado de la piel hemos utilizados productos de ozono; lavamos el miembro inferior con jabón ozonizado y agua ozonizada para eliminar restos de crema, aplicamos aceite ozonizado en la piel perilesional e zona de hipoxia tisular, y para la hidratación de la piel crema de ozono.
Aproximadamente un mes después de iniciar el tratamiento en la zona donde presentaba hipoxia tisular (en la cara externa del miembro inferior derecho) se crea una nueva úlcera de 0,6cm de alto y 0,5cm de ancho, la cual, presenta fibrina desnaturalizada en el lecho de la herida, piel perilesional sana y exudado moderado. Esta nueva herida se le aplica el mismo tratamiento que la herida inicial.
A las trece semanas se retira la terapia de ozono gas, debido a la buena evolución de las heridas:
La herida inicial en la cara interna del miembro inferior derecho esta epitelizada. Se continua aplicando aceite ozonizado sobre la cicatriz.
La herida en la cara externa ha disminuido de tamaño. Se continua con las curas húmedas cada dos días y el vendaje de compresión floja.
En marzo después de 17 semanas de tratamiento ambas heridas han epitelizado.
Conclusión y Recomendaciones al Alta
- Hidratación con crema de ozono
- aplicar aceite ozonizado en las cicatrices, sin frotar.
- Control de la diabetes mellitus y la hipertensión como hasta el momento.
- Deambulación diaria
Este caso de tratamiento de la úlcera de Martorell demuestra que una adecuada anamnesis es esencial para aplicar un tratamiento individual que ayude a la cicatrización de úlceras complejas.

La radiodermitis, un efecto secundario de la radioterapia: qué es y cómo paliarlo

¿Por qué hay quien no tolera las medias de compresión?

Insuficiencia Venosa Crónica
Tendencia
-

 Divulgaciónhace 7 años
Divulgaciónhace 7 añosLa radiodermitis, un efecto secundario de la radioterapia: qué es y cómo paliarlo
-
 Divulgaciónhace 5 años
Divulgaciónhace 5 años¿Por qué hay quien no tolera las medias de compresión?
-
 Divulgaciónhace 3 años
Divulgaciónhace 3 añosInsuficiencia Venosa Crónica
-

 Productoshace 5 años
Productoshace 5 añosApositos DACC Cutimed Sorbact
-

 Divulgaciónhace 5 años
Divulgaciónhace 5 años¿Qué es una ostomía?
-

 Caso Clínicohace 4 años
Caso Clínicohace 4 añosDermatitis de estasis: a propósito de un caso
-

 Divulgaciónhace 5 años
Divulgaciónhace 5 añosCuras Húmedas y Secas – Diferencias y Usos
-

 Divulgaciónhace 4 años
Divulgaciónhace 4 años¿Qué es el exudado de las heridas y cómo se controla?











You must be logged in to post a comment Login