Divulgación
Día Mundial de la Diabetes: 14 de noviembre 2022
Publicado
hace 3 añosel
Por
CMUC Admin
Como cada 14 de noviembre desde 1991 se celebra el Día Mundial de la Diabetes. Este año bajo el lema “Educar para proteger el futuro”, ya que la herramienta más importante que tienen las personas diabéticas para poder evitar/reducir posibles complicaciones y tener una buena calidad de vida, es la formación y la educación diabetológica.
Debido que mas del 90% del cuidado de la diabetes es el auto-cuidado, os queremos dar algunas recomendaciones para varios aspectos de vuestra vida cotidiana.
Índice
- 1 RECOMENDACIONES SOBRE LA DIABETES
- 1.1 MANTENER UNA ALIMENTACIÓN EQUILIBRADA
- 1.2 REALIZAR EJERCICIO FÍSICO DIARIO
- 1.3 MANTENER UN BUEN CONTROL DE LA GLUCEMIA EN SANGRE
- 1.4 TOMAR ADECUADAMENTE LA MEDICACIÓN PARA LA DIABETES PRESCRITA POR TU MÉDICO
- 1.5 REALIZAR CUIDADOS ESPECIALES EN LOS PIES Y EN LAS HERIDAS
- 1.6 PREVENIR EL RIESGO DE COMPLICACIONES
- 1.7 VACUNARSE
- 1.8 CONOCER LA DIFERENCIA ENTRE HIPOGLUCEMIA Y HIPERGLUCEMIA
- 1.9 SABER CUÁNDO ACUDIR AL MÉDICO DE ATENCIÓN PRIMARIA O A URGENCIAS
- 2 BIBLIOGRAFÍA SOBRE LA DIABETES
- 3 IMÁGENES SOBRE LA DIABETES
RECOMENDACIONES SOBRE LA DIABETES
MANTENER UNA ALIMENTACIÓN EQUILIBRADA
La clave para mantener un buen nivel de azúcar en la sangre es saber comer bien, y ¿qué significa comer bien? explicándolo de una forma sencilla, significa comer alimentos saludables en las cantidades correctas y a la hora correspondiente.
- Realiza de tres a cinco tomas durante el día (desayuno, media mañana, comida, merienda y cena).
- Utiliza preferentemente aceites vegetales, como por ejemplo el aceite de oliva.
- Las proteínas son necesarias para el organismo, las encuentras en la carne o pescado.
- En general, elige alimentos ricos en vitaminas y minerales (como el calcio y el hierro), y fibra.
- Incluye en tu dieta verduras (cena y comida), por ejemplo, brócoli, espinaca etc.
- La leche y sus derivados mejor desnatados o semidesnatados.
- Tomate de dos a tres piezas pequeñas de fruta al día, mejor repartidas y evítalas en forma de zumo.
- Reducir la cantidad de azúcares simples en tu dieta. Por ejemplo, las bebidas azucaradas, los productos de bollería, galletas, pasteles, golosinas…
- Evita fritos y rebozados. Utiliza el horno, al vapor, a la plancha…
- No abuses de los edulcorantes como la estevia, sacarina, aspartamo…
- Evitar el consumo regular de alcohol. Máximo una bebida alcohólica (por ejemplo, una copa de vino o una cerveza pequeña) al día si eres mujer y dos si eres varón.
- Una dieta baja en sal.
- Si se tiene sobrepeso una dieta baja en calorías para llegar a su peso ideal.
- Mantén una hidratación adecuada sobre todo bebe agua y evita bebidas azucaradas. También puedes tomar gaseosa, infusiones…
REALIZAR EJERCICIO FÍSICO DIARIO
- El ejercicio físico ayuda a reducir el peso, a quemar el azúcar y reducir su cantidad en sangre, y disminuye el riesgo de desarrollar enfermedades cardiovasculares.
- Ideal es que realices ejercicio aeróbico, como caminar a paso ligero, nadar, andar en bicicleta, gimnasia o correr, diariamente mínimo entre 30 a 60 minutos.
- Elige una actividad que disfrutes, será más fácil mantenerla.
- No conviene que estes más de dos días sin realizar ejercicio físico.
- Habla con su médico sobre los tipos de ejercicios más adecuados para ti.
- Realiza el ejercicio con calzado adecuado y que los calcetines no tengan costuras.
- Lleva algo de comer o un terrón de azúcar por si tuvieras una bajada de azúcar.
- Debes comer un tentempié si tu cantidad de azúcar en sangre es baja antes de iniciar con el ejercicio.
- El ejercicio físico ayuda a mejorar el estado de ánimo.
MANTENER UN BUEN CONTROL DE LA GLUCEMIA EN SANGRE
- Realiza mediciones periódicas de la cantidad de glucosa en sangre varias veces al día, tanto antes como después de las comidas (sobre todo si te administras insulina).
- Debes realizar regularmente analíticas de sangre para conocer tus niveles de hemoglobina glicosilada (HbA1c), importante para valorar el control metabólico de una persona con diabetes. Un alto porcentaje de hemoglobina glicosilada indica que la glucemia ha sido alta en los últimos meses. La pauta general para las personas con diabetes es que su porcentaje de HbA1c no supere el 7%.
- Valores de glucemia normales:
| En ayunas | 2h tras comida | |
| Sin diabetes | 70-100mg/dl | <140mg/dl |
| Diabetes tipo 1 o 2 | 70-130mg/dl | <180mg/dl |
| Diabetes gestacional | 70-95mg/dl | <120mg/dl |
- Para la medición de los niveles de glucosa en la sangre se utiliza un glucómetro. Pasos para un buen control de la glucemia capilar:
- Lavar bien las manos antes (facilita la extracción, disminuye la contaminación de la muestra).
- Insertar la tira reactiva en el medidor.
- Realizar una pequeña punción (usar una lanceta nueva para cada punción, no usar la lanceta de otra persona, no pinchar siempre en el mismo dedo, pinchar en los laterales del dedo que es donde hay menos sensibilidad).
- Apretar y masajear suavemente la yema del dedo.
- Acercar la tira al dedo (así la tira absorberá la muestra y se obtendrá el resultado de glucosa en sangre en unos segundos)
- Extraer la tira usada y desecharla.
- Anotar el resultado (llevar registro en un cuaderno o usando alguna de las muchas aplicaciones para móviles y tabletas).
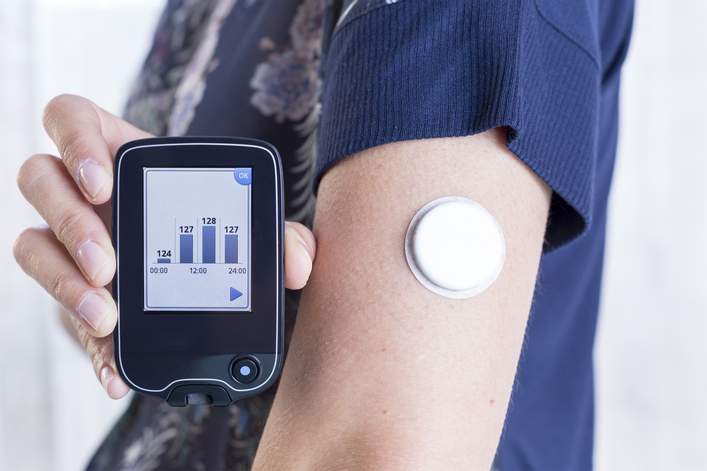
- Existen sistemas de monitorización continua (miden constantemente los niveles de glucosa) y sistemas de monitorización tipo flash (solo mide cuando el monitor se acerca al sensor), se utilizan en las personas diabéticas insulinodependientes para reducir el numero de pinchazos durante el día. Estos sistemas miden la glucemia intersticial a través de una minúscula cánula que atraviesa la piel. En la actualidad se pueden utilizar entre 6 y 14 días antes de cambiarlos.
- Es importante controlar el nivel de glucosa en sangre antes, durante y después del ejercicio, sobre todo si estas con tratamiento de insulina.
- Los resultados son importante a la hora de ajustar la dosis de insulina, el tratamiento oral, o para realizar cambios en la alimentación y la actividad física.
TOMAR ADECUADAMENTE LA MEDICACIÓN PARA LA DIABETES PRESCRITA POR TU MÉDICO
- Tu médico decide si necesitas antidiabéticos orales (ADO), insulina o ambos.
- En caso de la diabetes tipo 2 puede que con una dieta adecuada y ejercicio sean suficientes para controlas los niveles de glucosa en sangre.
- Tosas las personas con diabetes tipo 1 tienen que seguir un tratamiento con insulina, así como algunas con diabetes tipo 2 o diabetes gestacional, aunque con diferencias en su pauta. Siempre será el médico el que establece un tratamiento adecuado.
- Conoce las distintas formas de insulina: Insulina de acción rápida (activa a los 10-15 minutos de inyectarla, tienen una duración entre 3 y 4 h), Insulina regular (se activa a los 30-60 minutos de inyectarla, y una duración de entre 5y 7h), Insulina intermedia o NPH (su absorción es más lenta, por eso se activa entre 1 y 2h tras la inyección, y tiene una duración de 10 a 13h), Insulina de acción lenta (su liberación al torrente sanguíneo es muy gradual, tarda desde 1-2h en activarse, tiene una duración hasta 24h).
- Importante guardar adecuadamente la insulina.
- Hay medicamentos para otras enfermedades que pueden influir en los niveles de glucosa en la sangre.
- Consulta siempre a tu médico antes de tomar ningún medicamento de venta libre.
- Importante tomar la medicación a la hora indicada por su médico.
REALIZAR CUIDADOS ESPECIALES EN LOS PIES Y EN LAS HERIDAS
- Utiliza un calzado cómodo y adecuado que no favorezca la aparición de heridas, tienes que valorar el utilizar calzado ortopédico.
- Usa calcetines sin costuras para evitar rozaduras.
- Revisa que no hay ningún objeto en el calzado antes de ponértelo.
- Inspecciona diariamente tus pies para identificar pequeñas heridas o zonas de rozaduras.
- Mantén una buena higiene de los pies, mantenlos limpios e hidratados.
- Para el cuidado de las uñas o callos acude a un podólogo diplomado.
- Evita caminar descalzo.
- No uses dispositivos para dar calor a tus pies como una bolsa de agua.
- Si una herida no cura, consúltalo con el especialista.
- Después de realizar ejercicio físico revisa tus pies en busca de zonas enrojecidas o heridas.
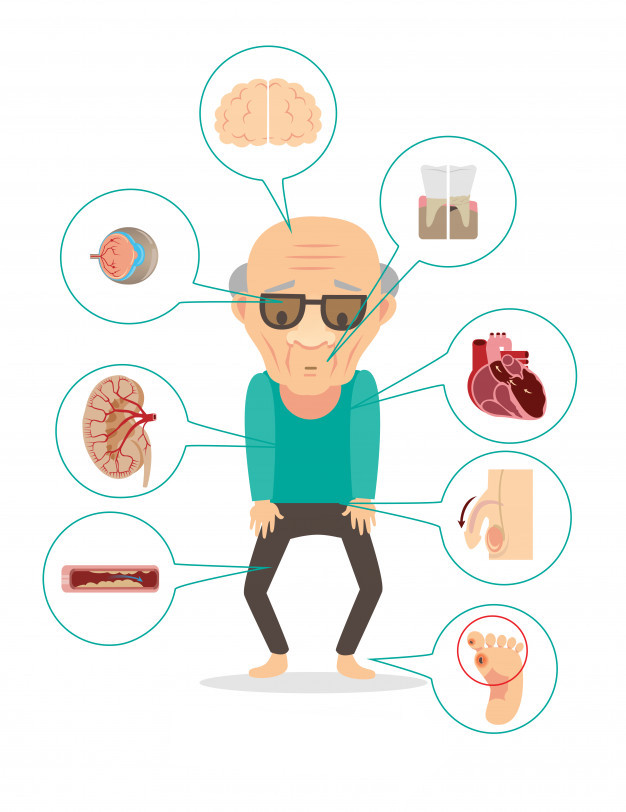
PREVENIR EL RIESGO DE COMPLICACIONES
- No fumar. Una persona con diabetes tiene la mortalidad por causas cardiovasculares multiplicada por dos. El tabaco aumenta la mortalidad cardiovascular, significa que si eres fumador y diabético tienes seis veces más posibilidades de morir de un infarto de miocardio. El tabaco también dificulta el control de la glucosa aumentando la resistencia a la acción de la insulina y empeorando el colesterol en sangre.
- Mantén un buen control de tu tensión arterial.
- Mantén un buen control de tu colesterol malo (colesterol-LDL).
- Acude a revisiones periódicas con un oftalmólogo para revisar que las retinas no presentan daños o alteraciones. Una posible complicación de la diabetes es la retinopatía diabética, en sus fases iniciales pueden no presentar síntomas. Cualquier cambio nuevo en la visión (vista borrosa o disminución de la agudeza visual periférica) debes consultarlo con tu médico.
- Hacerte controles de orina. Otras posibles complicaciones son la nefropatía diabética y la insuficiencia renal, por lo que un análisis periódico de la función renal ayuda a detectarlas a tiempo. Una buena hidratación diaria ayuda a conservar la función renal.
- Importante mantener una buena salud e higiene bucodental. El 90% de los diabéticos tienen enfermedad periodontal y otros problemas en sus dientes y encías. La diabetes produce un aumento de bacterias patógenas que pueden generar inflamación en las encías. Acudir a un odontológo si tienes alguno o varios de los siguientes síntomas: sangrado o enrojecimiento de las encías, mal aliento, hipersensibilidad al frío, movilidad o separación de los dientes, percepción de alargamiento de los dientes, pérdida de dientes, presencia o antecedentes de abscesos en las encías, acumulación de placa bacteriana o sarro alrededor de los dientes.
- Evita el estrés. Si estás estresada durante un tiempo prolongado puede que tu cuerpo produzca hormonas que aumentan el nivel de azúcar en sangre. También será más difícil seguir tu rutina para el control de la diabetes si estas bajo más presión.
VACUNARSE
- Debes vacunarte anualmente de la gripe.
- Todos los diabéticos mayores de dos años deben recibir la vacuna del neumococo. Los mayores de 65 años deben volver a ponérsela si no la han recibido en los últimos cinco años.
- Los diabéticos adultos también deben recibir la vacuna de la hepatitis.
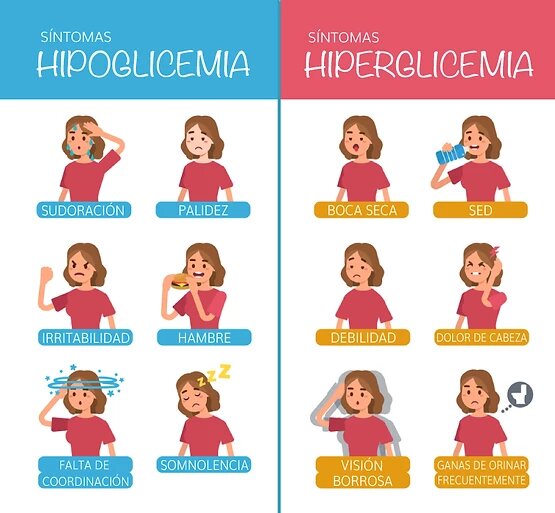
CONOCER LA DIFERENCIA ENTRE HIPOGLUCEMIA Y HIPERGLUCEMIA
- La hipoglucemia es cuando tienes un bajo nivel de azúcar en sangre. Esto produce mareo, temblores, debilidad, irritabilidad, hambre o cansancio, también es posible que sudes mucho o que tengas dolor de cabeza.
- La hiperglucemia es cuando el nivel de azúcar en sangre esta alto. Sus síntomas son sed, muchas ganas de orinar, cansancio, picores.
- Es más peligrosa la hipoglucemia que la hiperglucemia, pues si tienes un muy bajo nivel de glucosa en sangre puedes perder la conciencia y convulsionar.
SABER CUÁNDO ACUDIR AL MÉDICO DE ATENCIÓN PRIMARIA O A URGENCIAS
- Asiste a tu médico de atención primaria si tus niveles de glucosa se mantienen altos durante varios días, si varias veces tienes la glucosa por debajo de lo normal, si presentas fiebre o si tienes cualquier otra enfermedad que aparece.
- Acude a urgencias si pierdes el conocimiento, si tu nivel de glucosa es muy elevado (entre 400 a 500mg/dl), si durante varios días tienes niveles mayores a 250mg/dl y no puedes acceder a tu médico de atención primaria, si tienes mareo o somnolencia continua, si tienes vómitos que te dificultan comer, y en cualquier otra situación que puedes considerar grave.
- Preséntate a los controles y revisiones programados.
UN BUEN CONOCIMIENTO Y MANEJO DE LA DIABETES TE APORTARA MAS BENEFICIOS PARA TU SALUD.
BIBLIOGRAFÍA SOBRE LA DIABETES
- Coma Bien [monografía en Internet]. Cdc.gov. 2022 [acceso el 11 de octubre 2022]. Disponible en: https://www.cdc.gov/diabetes/spanish/living/eatright.html
- Consejos en pacientes con diabetes [monografía en Internet]. Redacción Médica. [acceso el 11 de octubre de 2022]. Disponible en: https://www.redaccionmedica.com/recursos-salud/diccionario-enfermedades/recomendaciones-en-el-paciente-con-diabetes
- Prevención de la diabetes: 5 consejos para tomar el control [monografía en Internet]. Mayo Clinic. 2021 [acceso el 11 de octubre 2022]. Disponible en: https://www.mayoclinic.org/es-es/diseases-conditions/type-2-diabetes/in-depth/diabetes-prevention/art-20047639
- Tratamiento y control de la diabetes [monografía en Internet]. Federación Española de Diabetes FEDE. 2019 [acceso el 11 de octubre 2022]. Disponible en: https://fedesp.es/diabetes/tratamiento-control/
- Pasos para un buen control glucémico [monografía en Internet]. SUPERCUIDADORES. [acceso el 11 de octubre 2022]. Disponible en: https://cuidadores.unir.net/informacion/enfermedades/sistema-endocrino/diabetes/786-pasos-para-un-buen-control-glucemico
- Prevención [monografía en Internet]. Federación Española de Diabetes FEDE. 2019 [acceso el 11 de octubre 2022]. Disponible en: https://fedesp.es/diabetes/prevencion/
- Tabaco y diabetes [monografía en Internet]. Asociación Diabetes Madrid. 2020 [acceso el 11 de octubre 2022]. Disponible en: https://diabetesmadrid.org/tabaco-y-diabetes/
- Gum S. ¿Sabes qué son las enfermedades periodontales y cómo afectan si tienes diabetes? [monografía en Internet]. Federación Española de Diabetes FEDE. 2019 [acceso el 11 de octubre 2022]. Disponible en: https://fedesp.es/blog/diabetes-enfermedad-periodontal-salud-oral/
IMÁGENES SOBRE LA DIABETES
- Followers 104. Romina Galdos on LinkedIn: #diabetes #diamundialdeladiabetes #worlddiabetesday #educacion… [monografía en Internet]. Linkedin.com. [acceso el 11 de octubre 2022]. Disponible en: https://www.linkedin.com/posts/romina-galdos-6426a388_diabetes-diamundialdeladiabetes-worlddiabetesday-activity-6972340725711536128-Loz6
- Ejercicios para las piernas para personas con diabetes [monografía en Internet]. Vishops.tk. [acceso el 11 de octubre 2022]. Disponible en: https://vishops.tk/ProductDetail.aspx?iid=290026239&pr=38.88
- Control estricto de la glucemia para la diabetes mellitus tipo 2 [monografía en Internet]. Intramed.net. [acceso el 11 de octubre 2022]. Disponible en: https://www.intramed.net/contenidover.asp?contenidoid=89705
- Control de la diabetes: sistemas de monitorización continua de glucosa [monografía en Internet]. Unidad Médica. 2019 [acceso el 11 de octubre 2022]. Disponible en: https://www.unidadmedica.com/blog/sistema-de-monitorizacion-continua-de-glucosa-control-diabetes/
- Barakat ID. Medicamentos antidiabéticos podem trazer risco à saúde [monografía en Internet]. Com.br. Instituto de Medicina Integrativa Dr. Barakat; 2022 [acceso el 11 de octubre de 2022]. Disponible en: https://www.drbarakat.com.br/medicamentos-antidiabeticos-podem-trazer-risco-a-saude/
- Complicaciones en Diabetes [monografía en Internet]. Diabetes OnLine. 2020 [acceso el 11 de octubre 2022]. Disponible en: https://www.diabetesonline.cl/complicaciones-de-la-diabetes/
- Ulloa MU. Hipoglucemia e hiperglucemia, ¿Cómo se presenta y qué debo hacer? – Libre de azúcar [monografía en Internet]. Libre de azúcar. La Orejita; 2020 [acceso el 11 de octubre 2022]. Disponible en: https://laorejita.net/hipoglucemia-e-hiperglucemia-como-se-presenta-y-que-debo-hacer/
Quizás te interese
Divulgación
Insuficiencia Arterial: Qué es, causas, síntomas y tratamientos
Publicado
hace 4 semanasel
3 de diciembre de 2025
Este artículo es una inmersión profunda en la patología vascular, explicaremos qué es la insuficiencia arterial, sus causas síntomas y tratamientos. Ideal para pacientes o profesionales que busquen entender sus síntomas y las opciones de diagnóstico disponibles.
Índice
¿Qué es una arteria y cómo funciona?
La palabra “arteria” proviene del griego ἀρτηρία, que significa “tubo, conducción”. La arteria es el vaso sanguíneo encargado de distribuir la sangre expulsada de las cavidades ventriculares del corazón en cada sístole al resto del organismo y lecho capilar.
Sus paredes son muy resistentes y elásticas para resistir la presión que ejerce la sangre al salir bombeada del corazón. Cada vaso arterial consta de tres capas concéntricas:
-
Interna o íntima: constituida por el endotelio.
-
Media: capa gruesa compuesta por fibras musculares lisas, fibras elásticas y de colágeno.
-
Externa o adventicia: formada por tejido conjuntivo.
Los límites entre las tres capas están generalmente bien definidos en las arterias. Siempre presentan una lámina elástica interna separando la íntima de la media, y (a excepción de las arteriolas) presentan una lámina elástica externa que separa la media de la adventicia. La lámina externa se continúa menudo con las fibras elásticas de la adventicia.
Existen diferentes tipos arteriales:
- Arterias elásticas: Son los grandes vasos de conducción, la aorta, los troncos innominados, la carótida común y las subclavias. Sus paredes tienen una gran elasticidad, lo que permite hacer más regular el flujo sanguíneo. La capa media esta formada por una gran concentración de capas de elastina, además de células musculares lisas, fibras colágenas, proteoglicanos y glicoproteinas.
- Arterias musculares: Las principales ramas de distribución, la arteria radial, la arteria femoral, la arteria coronaria y la arteria cerebral (todas ellas importantes ramificaciones). La capa media importante es rica en fibras musculares lisas. Tienen una potente capa adventicia, rica en colágeno y fibras elásticas. Vasa vasorum, nervi vasorum que llegan a la porción más externa de la capa media.
- Arteriolas: Las ramas terminales que irrigan el territorio capilar. Tiene un tejido menos elástico y más presencia de fibras musculares lisas. La túnica adventicia es escasa.
- Microcirculación: se refiere al flujo de sangre de las arteriolas y capilares o los capilares y venas, es la parte del sistema circulatorio encargada del intercambio de gases, fluidos, nutrientes y productos de desecho.
Definición de Insuficiencia Arterial
La obstrucción arterial se caracteriza por la interrupción del flujo sanguíneo a una determinada parte de nuestro organismo como consecuencia de la oclusión crónica de la arteria que lo irriga. La disminución del flujo sanguíneo ocasiona un aporte insuficiente de oxígeno a las células del organismo , produciendo hipoperfusión, hipoxemia y necrosis si no es restablecida la circulación.
Causas y Factores de Riesgo
Existen varias causas que pueden provocar un estrechamiento de la arteria y disminuir el flujo sanguíneo:
-
Arterioesclerosis: Una placa que se acumula en las paredes de las arterias, compuesta por grasa y colesterol.
-
Trombosis: Un coágulo sanguíneo que se forma en un vaso y permanece allí.
-
Embolia: Coágulo que se desplaza desde el sitio donde se formó a otro lugar.
-
Calcificación vascular: Depósito de sales de fosfato de calcio en la pared de las arterias.
-
Otros: Hipertensión arterial, traumatismos o disección.
Entre los factores de riesgo más importantes implicados en el desarrollo de enfermedades vasculares y, por lo tanto de insuficiencia arterial están el tabaquismo, la diabetes mellitus, la hipertensión arterial sistémica, la dislipidemia, la edad y el sexo masculino.
Signos y Síntomas: ¿Cómo detectarlo?
La ubicación del dolor depende del lugar de la arteria obstruida o estrechada. Los signos más característicos incluyen:
-
Claudicación intermitente: Calambres dolorosos en caderas, muslos o pantorrillas después de realizar ciertas actividades, como caminar, que desaparecen después de algunos minutos de descanso.
-
Dolor en reposo isquémico: Si la enfermedad progresa, aparece dolor incluso estando acostado, lo suficientemente intenso como para interrumpir el sueño.
-
Cambios físicos: Entumecimiento, sensación de frío en la pierna o pie, pérdida de vello, crecimiento lento de las uñas, y piel brillante en las piernas.
-
Úlceras arteriales: Heridas que no sanan en los dedos de los pies, pies o piernas.

Diagnóstico de la Insuficiencia Arterial
Una adecuada anamnesis es necesaria para realizar un correcto diagnóstico. Para recabar datos disponemos de diferentes métodos:
-
Exploración física: Se palpan cuidadosamente los pulsos (femoral, poplíteo, tibial posterior y pedio). La ausencia de pulso tibial posterior es el mejor discriminador aislado de la isquemia crónica.
-
Índice Tobillo-Brazo (ITB): Fundamental para determinar el grado de afectación.
-
Angiografía: Se inyecta material de contraste para ver el flujo sanguíneo en tiempo real mediante radiografías, resonancia (ARM) o tomografía (ATC).
-
Análisis de sangre: Para medir colesterol, triglicéridos y presencia de diabetes.

Tratamientos Disponibles
El tratamiento empieza con la modificación de los factores de riesgo: dejar de fumar, realizar ejercicio (caminar en patrón ejercicio-descanso) y el control de diabetes/hipertensión.
Tratamientos Farmacológicos:
-
Antiagregantes plaquetarios (Aspirina, Clopidogrel).
-
Fármacos para la claudicación (Pentoxifilina, Cilostazol).
-
Inhibidores de la ECA.
Tratamientos Quirúrgicos:
-
Angioplastia: Uso de un balón para reabrir la arteria, a veces con colocación de stent.
-
Cirugía de bypass: Creación de un puente con un injerto para desviar la sangre alrededor de la obstrucción.
-
Tromboendarterectomía: Extirpación quirúrgica de la lesión oclusiva.
En pacientes con úlceras se procederá a la limpieza de estas. Si se ha conseguido la revascularización se realizarán desbridamientos amplios o incluso la amputación parcial (dedos de los pies) con el fin de evitar una sobreinfección de las heridas y conseguir una cicatrización final.
En caso de que la revascularización no funcione, se deberá proceder a la amputación parcial o total de la extremidad afectada, si existe un dolor no controlado o sobreinfección asociada.5
Se les aconseja a los pacientes que eviten el frío y los fármacos vasoconstrictores (por ejem. Seudoefedrina que forma parte de muchos remedios para la sinusitis y el resfriado).3
En CMUC ofrecemos a nuestros pacientes ozonoterapia como tratamiento para la curación de úlceras. El ozono tiene una gran capacidad oxidante que le confiere un importante poder contra bacterias, virus y hongos (este oxida la envoltura externa de bacterias y virus, destruyéndolos). También incrementa la circulación sanguínea, en especial la microcirculación (incrementa la liberación de oxígeno en los glóbulos rojos y así ceder el oxígeno a los tejidos periféricos).
Caso Clínico
Microinjertos Cutáneos – Casos Clínicos
Publicado
hace 1 mesel
18 de noviembre de 2025Por
CMUC Admin
En el primer blog de esta serie de blogs sobre los microinjertos cutáneos, os explicamos los fundamentos de la técnica Hy-Tissue Micrograft (HT-MG): un procedimiento mínimamente invasivo que utiliza microfragmentos de piel autóloga para estimular la cicatrización en heridas crónicas cuando los tratamientos convencionales no han sido eficaces.
En este segundo artículo, nos centramos en la experiencia clínica recogida en el estudio: cinco pacientes con heridas de etiologías diversas tratados mediante HT-MG.
Se trata de un estudio analítico, observacional, transversal y prospectivo, para evaluar la eficacia clínica de esta técnica en términos de cierre de la herida, disminución del dolor y seguridad del procedimiento, manteniendo un enfoque práctico y reproducible en el entorno asistencial.
Índice
Perfil de los pacientes y características de las heridas
El estudio incluyó un total de cinco pacientes, seleccionados tras valorar que sus heridas no respondían de forma adecuada al tratamiento convencional con cura en ambiente húmedo (CAH).
La edad media fue de 63,8 años, con cuatro mujeres y un hombre, y una evolución media de las lesiones de dos años, lo que refleja la cronicidad de los casos. El tamaño medio de las heridas fue de 45,8 cm², con variaciones según la localización y etiología.
Las causas de las lesiones fueron variadas, lo que permitió observar la aplicación de la técnica en distintos contextos clínicos:
-
Enfermedad de Hansen
-
Dos úlceras venosas
-
Una lesión por dermatoporosis grado IV
-
Una úlcera neuropática plantar
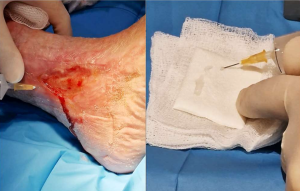
Todas las heridas se encontraban limpias, sin signos de infección activa y con un lecho apto para la técnica HT-MG, cumpliendo los criterios establecidos para garantizar la viabilidad del injerto.
Los cinco casos incluidos en el estudio muestran la aplicación práctica de la técnica HT-MG en heridas de distinta etiología, con resultados globalmente positivos.
Caso 1 – Lesión por enfermedad de Hansen
Paciente diagnosticado de enfermedad de Hansen con una lesión cutánea crónica que no respondía al tratamiento convencional.
Tras aplicar el microinjerto autólogo mediante HT-MG, se observó una evolución progresiva hacia la cicatrización, con una reducción del tamaño de la herida hasta un residuo final de 2 × 2 cm al cierre del seguimiento.
Caso 2 – Úlcera venosa crónica
Paciente con úlcera venosa de larga evolución.
Tras la aplicación de HT-MG, se evidenció una mejoría rápida en el aspecto del lecho y una epitelización progresiva, alcanzando la cicatrización completa durante el periodo de seguimiento.
Caso 3 – Úlcera venosa crónica
Segundo caso de etiología venosa, con características clínicas similares al anterior.
El tratamiento con HT-MG permitió una evolución favorable, con formación de nuevo tejido epitelial y cierre completo de la lesión sin complicaciones.
Caso 4 – Dermatoporosis grado IV
Paciente con dermatoporosis avanzada (grado IV), que presentaba una lesión atrófica persistente.
La aplicación de microinjertos cutáneos favoreció una respuesta cicatricial notable, con cierre completo de la herida en las semanas posteriores y mejora del tejido circundante.
Caso 5 – Úlcera neuropática plantar
Caso de úlcera neuropática en la planta del pie, con evolución tórpida pese al manejo convencional.
El procedimiento HT-MG consiguió una epitelización completa sin signos de infección ni recidiva, lo que confirma su utilidad en este tipo de lesiones complejas.
Resultados generales y observaciones clínicas
Los resultados globales del estudio muestran una respuesta positiva en todos los casos tratados con microinjertos cutáneos HT-MG. La técnica permitió reducir los tiempos de cicatrización, disminuir el dolor y mejorar la calidad del tejido epitelial obtenido tras el cierre de las heridas.
El tiempo medio de cicatrización fue de aproximadamente 2,5 meses, con una evolución satisfactoria y sin necesidad de hospitalización. Ninguno de los pacientes presentó signos de colonización bacteriana ni infección local tras la aplicación.
El sitio donante (de donde se obtuvieron las biopsias de piel) mostró una recuperación completa entre los 7 y 15 días, sin complicaciones relevantes.
Además, se destacó la facilidad de aplicación del procedimiento, lo que sugiere que puede integrarse en el ámbito ambulatorio o en atención primaria, siempre que se cumplan los requisitos de asepsia, limpieza del lecho y estado general adecuado del paciente.
Consideraciones técnicas y biológicas
El éxito de la técnica se apoya en su base biológica: los microfragmentos obtenidos conservan la matriz extracelular (MEC), que actúa como soporte estructural y favorece la regeneración tisular al mantener nichos celulares activos y factores de crecimiento.
Desde el punto de vista mecánico, se hace referencia al principio de tensegridad, según el cual la estructura de la MEC mantiene la conexión entre las células y el entorno, facilitando su supervivencia e integración en el tejido receptor.
Conclusiones del estudio
El uso de microinjertos cutáneos autólogos (HT-MG) se presenta como una alternativa eficaz y mínimamente invasiva en el tratamiento de heridas crónicas que no responden a los métodos convencionales.
La técnica permite acortar los tiempos de cicatrización, reducir el dolor y obtener una cicatriz funcional y estéticamente aceptable, sin complicaciones infecciosas ni efectos secundarios relevantes.
Entre sus ventajas se encuentran:
-
Procedimiento ambulatorio, sin necesidad de hospitalización.
-
Recuperación rápida del sitio donante.
-
Aplicación sencilla y reproducible, adaptable al entorno de atención primaria o unidades de heridas.
No obstante, el éxito del tratamiento depende de una correcta selección del lecho, que debe estar bien irrigado y libre de tejido necrótico, fibrinoso o infectado.
La técnica no debe aplicarse directamente sobre hueso o tendón expuesto, ya que comprometería la viabilidad del injerto.
El trabajo demuestra que los microinjertos cutáneos HT-MG pueden ser una herramienta útil dentro del abordaje integral de las heridas complejas, especialmente cuando otras terapias no han logrado resultados satisfactorios.
En CMUC, apostamos por la incorporación de técnicas basadas en evidencia, seguras y adaptadas al paciente, que permitan avanzar hacia una cicatrización más rápida y eficaz.
👉 Si te perdiste la primera parte de esta serie, puedes leerla aquí para conocer cómo funciona la técnica HT-MG paso a paso.
Y no olvides seguirnos para descubrir más sobre las nuevas terapias avanzadas en el tratamiento de heridas crónicas.

El objetivo de esta serie de dos blogs es explicar, de forma clara, una técnica para tratar heridas de difícil cicatrización mediante microinjertos cutáneos autólogos.
En este primer blog resumimos qué es la técnica, cómo se realiza, qué materiales requiere, cuándo no debe aplicarse y qué resultados globales se observaron.
En el segundo blog presentaremos los casos clínicos incluidos en el estudio (enfermedad de Hansen, úlceras venosas, dermatoporosis grado IV y úlcera neuropática plantar), con su evolución y hallazgos principales.
¿Por qué hablar de esto? Porque las heridas crónicas consumen muchos recursos, elevan los costes y empeoran la calidad de vida. Suelen mantenerse en inflamación persistente, con proteasas elevadas que dificultan la regeneración, alteran la matriz extracelular (MEC) y la angiogénesis, favoreciendo una cicatrización deficiente. La microfragmentación tisular se propone como alternativa mínimamente invasiva, capaz de estimular la cicatrización en casos donde el tratamiento convencional no ha sido suficiente.
Este trabajo evalúa la técnica HT-MG en un entorno especializado y describe su aplicación práctica y resultados.
Índice
Qué son los microinjertos cutáneos (HT-MG)
Los microinjertos cutáneos autólogos son pequeños microfragmentos de piel obtenidos del propio paciente a partir de biopsias. Mediante un dispositivo estéril de un solo uso (Hy-tissue Micrograft, HT-MG), esas biopsias se fragmentan mecánicamente para generar una suspensión de microinjertos que se aplica en el lecho de la herida y se infiltra en los bordes con el objetivo de estimular la cicatrización cuando los tratamientos convencionales no han sido suficientes.
Materiales y dispositivo necesarios
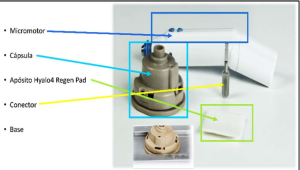
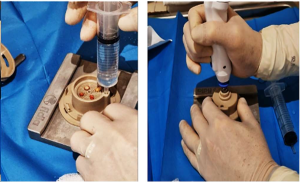
Para realizar la técnica se emplea el dispositivo Hy-tissue Micrograft (HT-MG), formado por:
-
Micromotor
-
Cápsula de microfragmentación con su conector
-
Base metálica para la fragmentación
Además, se utiliza instrumental de cirugía menor para la obtención y manejo de las biopsias cutáneas.
Procedimiento clínico (paso a paso)
1) Preparación del área
-
Desinfectar el sitio donante y limpiar la herida.
2) Obtención de biopsias
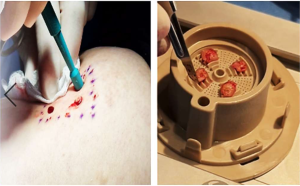
-
Tomar cuatro biopsias de piel del sitio donante.
-
Colocarlas en la rejilla de la cápsula de fragmentación.
3) Preparación de la cápsula
-
Cargar la cápsula con 15 ml de suero fisiológico estéril, sellarla y conectarla al micromotor.
4) Microfragmentación
-
Fragmentación mecánica durante 1 minuto hasta obtener una suspensión turbia de microinjertos.
-
Mantener la herida húmeda con PHMB durante el proceso.
-
Analgesia en bordes según sensibilidad: crema de lidocaína o vaporización de nitrógeno líquido.
-
Infiltrar microfragmentos en la periferia (~0,5 mm hacia la herida) y aplicar en el lecho.
5) Aplicación y cobertura
-
Aplicar la suspensión de microfragmentos sobre el lecho de la herida.
-
Depositar el sobrante sobre un apósito bioactivo de colágeno y ácido hialurónico (Hyalo4 Regen®) y colocarlo sobre la herida.
-
Cubrir con espuma siliconada o apósito con PHMB y asegurar con vendaje (compresivo o de sujeción según etiología).
-
En el sitio donante, colocar fragmentos de 5 mm del apósito Hyalo4 Regen® saturados con el sobrante en los huecos de las biopsias.
Contraindicaciones
La técnica no debe aplicarse cuando el injerto tenga pocas probabilidades de prender por falta de irrigación o por un lecho inadecuado. En concreto, se evita en presencia de:
-
Necrosis en placa
-
Tejido esfacelar
-
Tejido fibrinoso
-
Exposición de tendones o de hueso
En estas situaciones, primero hay que optimizar el lecho (desbridar, controlar la infección, mejorar perfusión, etc.) y solo después valorar el microinjerto.
Para realizar el procedimiento con garantías, se requieren dos condiciones básicas:
-
-
Paciente en buen estado general.
-
Lecho de la herida limpio y sin signos de infección.
-
Por qué funciona esta técnica
La microfragmentación cutánea (HT-MG) conserva la matriz extracelular (MEC) como andamiaje natural, lo que favorece la organización del tejido y mantiene nichos celulares útiles para la reparación. En la suspensión resultante hay células viables (como fibroblastos y queratinocitos), además de citocinas y factores de crecimiento implicados en la cicatrización. También se han observado queratina acelular, epitelio, fibrina y linfocitos, elementos que acompañan al proceso de regeneración.
Desde el punto de vista mecano-biológico, el artículo menciona el principio de tensegridad: la MEC contribuye a mantener la conexión célula–MEC y la estabilidad por tensión, lo que favorece la integración de los microinjertos en el lecho receptor.
Resultados observables
-
Tiempo medio de cicatrización aproximado: 2,5 meses.
-
Disminución del dolor durante la evolución.
-
Sin complicaciones por colonización o infección reportadas.
-
Sitio donante con recuperación rápida (7–15 días).
-
Procedimiento sencillo y realizable sin hospitalización, con potencial de implantación en atención primaria.
La microfragmentación de piel con HT-MG es una opción mínimamente invasiva que aprovecha tejido autólogo para estimular la cicatrización en heridas complejas, siempre que el lecho esté limpio y bien irrigado y se eviten las contraindicaciones descritas.
En el próximo blog presentaremos los casos clínicos incluidos en el trabajo (enfermedad de Hansen, úlceras venosas, dermatoporosis grado IV y úlcera neuropática plantar), con su evolución y resultados.

La radiodermitis, un efecto secundario de la radioterapia: qué es y cómo paliarlo

¿Por qué hay quien no tolera las medias de compresión?

Insuficiencia Venosa Crónica
Tendencia
-

 Divulgaciónhace 7 años
Divulgaciónhace 7 añosLa radiodermitis, un efecto secundario de la radioterapia: qué es y cómo paliarlo
-
 Divulgaciónhace 4 años
Divulgaciónhace 4 años¿Por qué hay quien no tolera las medias de compresión?
-
 Divulgaciónhace 3 años
Divulgaciónhace 3 añosInsuficiencia Venosa Crónica
-

 Productoshace 5 años
Productoshace 5 añosApositos DACC Cutimed Sorbact
-

 Divulgaciónhace 5 años
Divulgaciónhace 5 añosLesiones por humedad
-

 Divulgaciónhace 7 años
Divulgaciónhace 7 añosPresentación de un caso de quemadura por cáusticos en Paciente Diabético
-

 Divulgaciónhace 7 años
Divulgaciónhace 7 añosDesbridamiento
-

 Divulgaciónhace 4 años
Divulgaciónhace 4 añosCuras Húmedas y Secas – Diferencias y Usos
































You must be logged in to post a comment Login