Divulgación
Características de la Enfermedad arterial periférica
Publicado
hace 2 añosel
Por
Ramón Burgos
Nuestra compañera Emma Santiso ya nos explicó detalladamente que es una insuficiencia arterial. Podéis leerlo completo en el siguiente enlace:
En resumen: la enfermedad arterial periférica se define como la disminución del flujo sanguíneo, bien provocado por una obstrucción por una oclusión crónica de la arteria, que puede ser total, parcial gradual o súbita, lo que ocasiona un aporte insuficiente de oxígeno a las células del organismo con la consiguiente hipoperfusión, hipoxemia y necrosis si no se restablece la circulación.
Signos y síntomas(1–3,3–7)
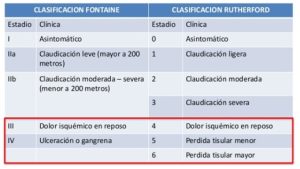
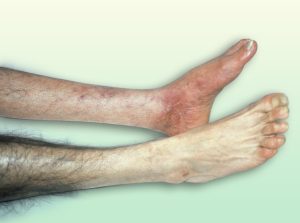
Los síntomas de la enfermedad arterial periférica principal es el dolor muscular o calambres en las piernas, principalmente en pantorrillas, que comienzan durante el ejercicio y terminan con el descanso, este signo se conoce como claudicación. El dolor al caminar aparece con más frecuencia al ascender que al descender y se localiza mayoritariamente en la zona de la pantorrilla, que obliga a parar de caminar y según los metros en los que la persona tenga que detenerse, hablamos de claudicación ligera, moderada o severa, como se muestra en la siguiente imagen.
Imagen clasificación de la arteriopatía diabética. (7)
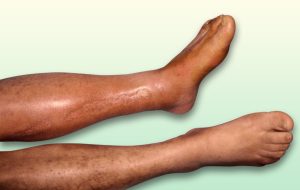
El dolor en reposo es otra característica de la isquemia más avanzada, que surge dolor estando en reposo, siendo aliviado si el miembro es colocado hacia abajo, en declive. La mayoría de las personas con esta patología sacan la pierna de la cama para poder descansar o duermen en un sillón.
Imagen clínica según la zona de la lesión arterial. (8)
Otros signos y síntomas son:
- Falta de vello o crecimiento lento de vello de las piernas.
- Crecimiento más lento de las uñas de los pies.
- Cambios en el color de la piel de los miembros inferiores, sobre todo los dedos de los pies.
- Cianosis distal.
- Demasiado brillo en la piel de las piernas o pérdida de brillo por afectación de glándulas sebáceas.
- Sensación de frío en la pierna o en el pie.
- Palidez en el pie al levantar la pierna.
- Heridas en las zonas distales.
- Pie de langosta.
- Ausencia de pulsos distales o presencia débil.
- Sequedad de la piel por la afectación de glándulas sudoríparas.
- Las úlceras isquémicas suelen ser pequeñas, secas, de fondo pálido y dolorosas a la palpación.
- Edemas de miembros inferiores. No todos los edemas o inflamación de las piernas son provocados por problemas venosos. Existen edemas secundarios a la insuficiencia cardíaca, que ocurren cuando el corazón no puede bombear la sangre de manera eficiente, los vasos sanguíneos retienen líquidos que se filtran hacia los tejidos y surge el edema, así como la existencia de edema blando en la piel del pie o pierna con coloración rojiza y cianótica indica problema arterial. En ocasiones el edema es la causa declive continuado de la extremidad.
A modo resumen la enfermedad arterial periférica cumple las 5P:
- falta de pulso
- Dolor (pain)
- Palidez
- Parestesias
- Parálisis.
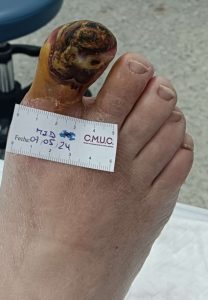
Imagen de palidez del cuarto dedo. (4)
Imagen de pie de langosta y ausencia de vello. (9)
Imagen de edema isquémico. (9)
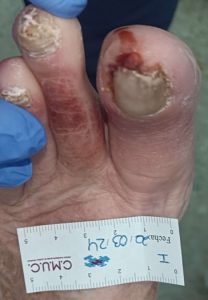
Imagen de acrocianosis distales en pie isquémico y diabético. CMUC
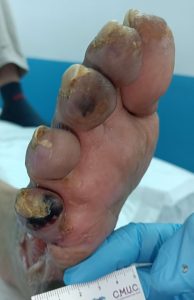
Imagen de úlcera necrótica no tratable por enfermedad arterial periférica.CMUC
Imagen de acro-isquemia en dedos.
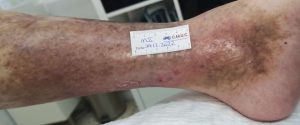
úlcera supra-maleolar isquémica, que podría ser confundida con úlcera venosa. CMUC
Complicaciones.(8,10)
- Accidente cerebrovascular y ataque cardíaco.
- Gangrena en miembros inferiores donde el tejido se muere debido a la falta de irrigación sanguínea o por una infección bacteriana grave.
- Isquemia crítica de extremidades en la que existe la muerte de los tejidos, que acabará en una amputación del miembro o parte de él.
Diagnóstico. (11-4))
El diagnóstico puede realizarse mediante diferentes pruebas, en la analítica de sangre podrán detectarse afecciones relacionadas con la enfermedad arterial periférica, como colesterol y/o triglicéridos altos y/o diabetes, aunque la principal es la palpación de pulsos distales y la realización del ITB. En el caso de que el ITB sea bajo o no existan pulsos, es necesario realizar más pruebas como ecografías y angiografías etc.
Es importante tener en cuenta los factores de riesgo como la edad, el consumo de tabaco, el envejecimiento, así como tener en cuenta que existe mayor incidencia en el sexo masculino, en aquellas personas que padecen obesidad, y/o enfermedades como la hipertensión arterial, cardiopatías, hiperlipemia, diabetes, síndrome de Werner, etc
Imagen cuadro pacientes con riesgo incrementado de enfermedad arterial periférica. (11)
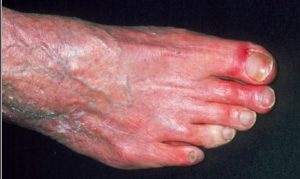
Pie de langosta.(12,13)
La extremidad afectada, puede adoptar por la vasodilatación cutánea extrema, una coloración rojo brillante persistente que no se vuelve a su coloración con la elevación del miembro, conocida como eritromelalgia fija o «pie de langosta».
La isquemia crítica requiere una revascularización precoz con el objetivo de mantener la viabilidad del miembro evitando la amputación.
Se denomina pie de langosta al edema y eritema en el pie que se acompaña de un intenso dolor de reposo asociado, que, al ponerse en alto, se pone pálido, pero al dejarlo caer se pone rojo, debido a vasodilatación venosa ya que el pie intenta recuperar todo el oxígeno que puede.
El pie de langosta es el nombre que recibe un pie isquémico en el cual se provoca un eritema en declive.
Imagen pie de langosta con úlceras necróticas. CMUC
Causas de la isquemia.(13–15)
- Ateroesclerosis (causa más frecuente): Afecta los vasos de todo el organismo, pero puede manifestarse especialmente sobre una/s arteria/s
- Tromboangeítis obliterante: (2ª causa más frecuente) Se trata de una enfermedad inflamatoria sobre las arterias asociada mayoritariamente en el sexo masculino y en personas fumadoras.
- Vasculitis tanto de vasos grandes como pequeños, como la enfermedad de Takayasu, la enfermedad de Kawasaki, la enfermedad de Buerger, arteritis de célula gigantes, entre otras enfermedades menos frecuentes.
- Traumas o accidentes con afectación arterial.
- Pinzamiento de la arteria poplítea, debido a un atrapamiento de la arteria por el músculo gastrocnemio interno, que con la deambulación provocara claudicación intermitente.
En la siguiente imagen se muestra el diagnostico diferencial que debe hacerse de la isquemia crítica de otras patologías.
Imagen diagnostico diferencial isquemia crónica. (14)
Conclusiones
la isquemia tiene características clínicas que nos pueden ayudar a prevenir amputaciones, por ello es importante detectar signos como los mencionados y ponerse en manos de profesionales sanitarios, así como, los profesionales sanitarios debemos de conocer estos signos y estar familiarizados con ellos, para poder realizar diagnósticos rápidos, y prevenir posibles complicaciones.
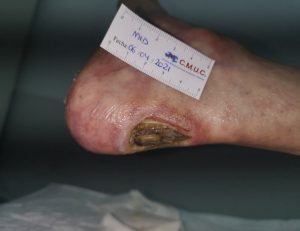
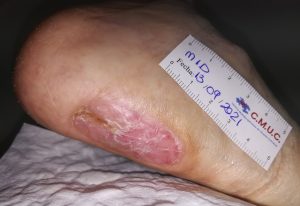
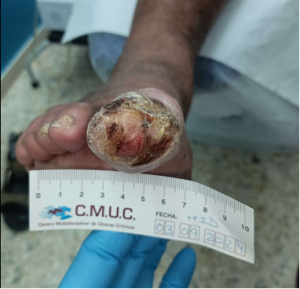
No toda isquemia con ulceras debe de ser amputada, ya que, en muchas ocasiones, con el tratamiento adecuado es posible el cierre de úlceras y conservar el miembro, como algunos de ellos casos que se muestran a continuación; donde todos ellos tenían una propuesta para amputación.
Imagen evolución úlcera arterial. CMUC
Imagen evolución úlcera arterial. CMUC
Imagen evolución úlcera arterial. CMUC
BIBLIOGRAFIA:
- Enfermedad arterial periférica – Síntomas y causas – Mayo Clinic [Internet]. [citado 25 de junio de 2024]. Disponible en: https://www.mayoclinic.org/es/diseases-conditions/peripheral-artery-disease/symptoms-causes/syc-20350557
- Isquemia de extremidades inferiores: Síntomas, diagnóstico y tratamiento. CUN [Internet]. [citado 25 de junio de 2024]. Disponible en: https://www.cun.es/enfermedades-tratamientos/enfermedades/isquemia-extremidades-inferiores
- Aguilar LC. Trastornos circulatorios de las extremidades inferiores (I). Clasificación, epidemiología, fisiopatología, clínica y complicaciones. Offarm. 1 de octubre de 2003;22(9):94-104.
- Enfermedad arterial periférica – Trastornos cardiovasculares – Manual MSD versión para profesionales [Internet]. [citado 25 de junio de 2024]. Disponible en: https://www.msdmanuals.com/es/professional/trastornos-cardiovasculares/enfermedades-arteriales-perif%C3%A9ricas/enfermedad-arterial-perif%C3%A9rica#Tratamiento_v940613_es
- Isquemia crónica de las extremidades inferiores [Internet]. [citado 25 de junio de 2024]. Disponible en: https://empendium.com/manualmibe/compendio/social/chapter/B34.II.2.27.1.
- Serrano Hernando FJ, Martín Conejero A. Enfermedad arterial periférica: aspectos fisiopatológicos, clínicos y terapéuticos. Rev Esp Cardiol. 1 de septiembre de 2007;60(9):969-82.
- Catedra de Clínica Médica – Facultad de Ciencias Médicas – Universidad Nacional de Rosario [Internet]. [citado 25 de junio de 2024]. Disponible en: http://clinica-unr.org.ar/seminarios-centrales/490/490-discu.php
- Serrano Hernando FJ, Martín Conejero A. Enfermedad arterial periférica: aspectos fisiopatológicos, clínicos y terapéuticos. Rev Esp Cardiol. 1 de septiembre de 2007;60(9):969-82.
- Manual de Cirugía Vascular – Cap 2 – Exploración Física Vascular [Internet]. [citado 25 de junio de 2024]. Disponible en: https://manualpatologiavascular.clinicazurbano.com/patologia-vascular/capitulo-2-exploracion-fisica-vascular.html
- Mayo Clinic [Internet]. [citado 25 de junio de 2024]. Piel irritada, brillante e inflamada: ¿se trata de gangrena?-Gangrena – Síntomas y causas. Disponible en: https://www.mayoclinic.org/es/diseases-conditions/gangrene/symptoms-causes/syc-20352567
- Fabián-Darío AR, Benalcázar-Domínguez SA, Bustamante-Sandoval BR, Esparza-Portilla JI, López-Andrango AE, Maza-Zambrano GT, et al. Diagnóstico y tratamiento de enfermedad vascular periférica. Revisión bibliográfica. Angiología. diciembre de 2022;74(6):292-304.
- Silvestre Torner N, Imbernón Moya A, Rodríguez Padilla J. Pie de langosta. Actas Dermo-Sifiliográficas. 1 de julio de 2021;112:8.
- Dr. Aramendi. TEMA 14. ISQUEMIA CRÓNICA DE LAS EXTREMIDADES [Internet]. 2019. Disponible en: http://www.oc.lm.ehu.eus/Departamento/OfertaDocente/Teledocencia/Cruces/Cirugia1/CCV%2014.%20Isquemia%20cr%C3%B3nica%20EEII.pdf
- Manual de Cirugía Vascular – Cap 9 – Isquemia crónica de extremidades [Internet]. [citado 25 de junio de 2024]. Disponible en: https://manualpatologiavascular.clinicazurbano.com/patologia-vascular/capitulo-9-isquemia-cronica-de-extremidades.html
- Dr. Francisco Javier Serrano Hernando. Isquemia de los miembros inferiores.
Quizás te interese

En nuestra consulta, una de las preguntas habituales es ¿por qué duelen las úlceras o las heridas crónicas? A lo que siempre respondemos: las heridas, sean como sean, tengan o no un gran tamaño, tengan o no infección, curen o no, siempre duelen, aunque los dolores se pueden intensificar o ser diferentes según el curso que lleve la herida.
Índice
- 1 ¿Por qué duelen las úlceras y las heridas crónicas?
- 2 Dolor en las úlceras venosas.
- 3 Dolor en las úlceras por presión.
- 4 El dolor nociceptivo en las heridas crónicas.
- 5 ¿Por qué por la noche duelen más las úlceras?
- 6 Pero ¿por qué una úlcera podría no doler?
- 7 Consulta especializada en heridas crónicas.
¿Por qué duelen las úlceras y las heridas crónicas?
Existen diferentes factores que hacen que una herida duela más o menos, independientemente del umbral del dolor o capacidad de tolerancia al dolor de cada persona, como lo son:
-
Estimulación de terminaciones nerviosas.
Las úlceras afectan la piel o mucosa. Si alcanzan áreas donde hay muchas terminaciones nerviosas, el dolor es inevitable, como son la boca, los genitales o la piel expuesta, que están repletos de nervios, por lo que las úlceras ahí suelen ser muy dolorosas.
-
Inflamación activa.
Una úlcera con inflamación activa produce sustancias químicas como prostaglandinas que sensibilizan los nervios, por lo que genera sensación de ardor, escozor y/o dolor punzante.
-
Infección.
Cuando una herida se infecta por bacterias, virus u hongos, se agrava la inflamación, lo que aumenta el dolor.
Todos estos factores ayudan a explicar por qué duelen las úlceras y las heridas crónicas, incluso cuando la lesión no parece muy grande o visible.
-
Dolor en las úlceras venosas.
Las úlceras vasculares venosas, úlceras venosas o por insuficiencia venosa, duelen por múltiples mecanismos fisiopatológicos, los cuales están relacionados principalmente con una mala circulación, una inflamación crónica y un daño del tejido provocados por el mal retorno de la sangre al corazón, acumulándose la sangre en las venas, y eso genera inflamación y daño en los tejidos.
Tipo de dolor : ardor, pesadez, molestia constante localizado en la parte interna del tobillo o pierna con una Intensidad que va de moderada a severa, no tolerando bien estar de pie y especialmente el dolor se agrava cuando hay infección o con vendajes mal colocados o inadecuados.
Existen medidas que alivian el dolor en lesiones venosas, como elevar la pierna, mantener una compresión adecuada mediante vendajes de compresión adecuada o medias de compresión.
¿Por qué duelen las úlceras venosas?
- La inflamación crónica del tejido debido a la hipertensión venosa sostenida produce extravasación de líquidos, proteínas y células inmunes, lo que desencadena una inflamación continua, la cual estimula las terminaciones nerviosas locales, provocando un dolor persistente, ardor o escozor.
- Isquemia relativa o hipoxia. Aunque no es una úlcera arterial, los tejidos ulcerados no reciben oxígeno adecuadamente, por lo que la hipoxia aumenta la acidosis local (ambiente ácido), que activa los receptores del dolor.
- Infección secundaria. Muchas úlceras venosas se infectan con bacterias, lo que agrava el dolor por la liberación de toxinas, pus, y aumento de la inflamación, entre otros factores.
- Presión o posición. El dolor puede empeorar al estar de pie o con las piernas colgando, porque aumenta la presión venosa, aliviando el dolor al elevar las piernas, ya que se favorece el retorno venoso.
Por lo que, al tratar la causa, mejorando el retorno venoso mediante la compresión y controlando el edema, aliviamos el dolor, que puede verse disminuido si lo conjugamos con la toma correcta de analgésicos.
Así como también podremos controlar el dolor evitando infecciones mediante la higiene, apósitos antimicrobianos si es necesario, es decir, si realizamos unos cuidados avanzados de heridas mediante el desbridamiento, apósitos especializados y terapia compresiva, las lesiones venosas van a provocar menos dolor.
- Daño directo de la piel y tejido subcutáneo debido a las enzimas inflamatorias y productos de degradación tisular que causan necrosis parcial y activan receptores nociceptivos, sintiendo un dolor agudo o punzante.
2. Dolor en las úlceras isquémicas.
Son lesiones cutáneas causadas por una reducción severa o interrupción del flujo arterial hacia una zona del cuerpo, típicamente en las extremidades inferiores (dedos del pie, talones o borde externo del pie). Son comunes en personas con enfermedad arterial periférica (EAP).
¿Por qué duelen las úlceras isquémicas?
- Isquemia del tejido es lo mismo que hipoxia severa debido a la falta de sangre arterial que impide el aporte de oxígeno y nutrientes, lo que provoca una muerte celular, una acumulación de metabolitos ácidos (como el ácido láctico), activándose los receptores de dolor (nociceptores), provocando un dolor intenso, profundo y persistente.
- Inflamación y necrosis debido al daño isquémico que genera una respuesta inflamatoria intensa, liberando mediadores como prostaglandinas y bradiquininas, que sensibilizan aún más las fibras nerviosas, que aumentan el dolor si existe una necrosis seca o húmeda.
- Dolor de reposo arterial. Habitualmente, el dolor suele empeorar en reposo, en la cama o estando con las piernas elevadas, porque se reduce el flujo sanguíneo sin ayuda de la bomba muscular, por lo que muchas personas deben dormir con la pierna colgando para aliviar el dolor; por ello no pueden dormir en la cama y lo hacen generalmente en el sillón o en cama con la pierna colgando.
- Estimulación de fibras nerviosas superficiales, ya que la piel está más fina y debilitada, y la exposición de terminaciones nerviosas en zonas ulceradas o necróticas intensifica la sensación de dolor.
¿Cómo es el dolor de las úlceras isquémicas?
El tipo de dolor de las úlceras isquémicas es intenso, punzante, profundo y persistente.
Este dolor se localiza principalmente en los dedos, talón y el borde del pie, es decir, las zonas distales. Suele agravarse tras la elevación de la pierna, durante el reposo nocturno. En los casos más avanzados, el dolor puede acompañarse de frialdad en la extremidad, piel delgada, pulsos débiles o ausentes y una coloración pálida o negruzca.
Para aliviarlo, colgar la pierna puede favorecer el flujo sanguíneo gracias al efecto de la gravedad.
Cuando el dolor es muy intenso, puede ser necesario recurrir a opioides.
-
Dolor en las úlceras por presión.
Las úlceras por presión (UPP) o lesiones por presión (LPP) o úlceras por decúbito son lesiones localizadas en la piel y tejidos subyacentes causadas por una presión continua, generalmente sobre prominencias óseas como lo son talones, caderas, sacro… En aquellas personas que tienen una movilidad reducida, como personas encamadas o aquellas que padecen lesiones medulares, entre otras.
Aunque también surgen úlceras en zonas de fricción (como en los pies por el calzado, colocación de escayolas etc.) que pueden doler más aún por el contacto constante. Sin embargo, si hay daño nervioso o disminución de la sensibilidad, no causan dolor al inicio.
¿Por qué duelen las úlceras por presión?
- Por la isquemia tisular sostenida debido a presión constante que comprime capilares y reduce el flujo sanguíneo, provocando hipoxia y necrosis, esto activa los receptores del dolor en los tejidos dañados.
- Por la inflamación aguda y crónica debido a la muerte celular que activa una respuesta inflamatoria con liberación de prostaglandinas, bradiquinina y sustancia P que aumentan la sensibilidad al dolor en la zona.
- Por la infección a la que las lesiones por presión son propensas, lo que intensifica el dolor debido a la presencia de pus, descomposición de los tejidos y la liberación de toxinas bacterianas.
- Por la exposición de terminaciones nerviosas, como ocurre en estadios avanzados como los grados III o IV en la clasificación de las lesiones por presión, el daño puede llegar a músculo, hueso o nervios expuestos, provocando dolor severo, punzante o irradiado.
- Por factores mecánicos externos como el roce, fricción, humedad (incontinencia) o presión repetida sobre la úlcera, aumentan el dolor, así como vendajes mal colocados o movilizaciones inadecuadas también pueden empeorarlo.
El dolor en lesiones provocadas por presión suele ser percibido como un ardor, punzante, presión, sensibilidad local en las zonas más propensas a lesiones por presión, como el sacro, los glúteos, los talones, las caderas y omóplatos, entre otros, que se agravan ante el movimiento, cambio de postura, contacto directo.
Cómo se manifiesta el dolor en las úlceras por presión.
Las lesiones por presión pueden ser indoloras en aquellos casos en los que hay daño neurológico, como la lesión medular, neuropatía, etc.
En pacientes con deterioro cognitivo o con dificultad para hablar, el dolor puede pasar desapercibido, de ahí la importancia de observar signos indirectos como gestos, muecas, resistencia al movimiento, agitación, sudoración.
El dolor nociceptivo en las heridas crónicas.
Así que sí, querido paciente, las úlceras SÍ duelen y existe un factor común en todos los tipos de úlceras o heridas crónicas, que es el dolor nociceptivo, es el dolor que se produce como respuesta normal y fisiológica a un estímulo nocivo que daña los tejidos, que es detectado por los nociceptores.
Este mecanismo explica por qué duelen las úlceras y otras heridas crónicas, ya que el daño en los tejidos activa directamente los receptores del dolor.
Los nociceptores son terminaciones nerviosas libres del sistema nervioso periférico que responden a estímulos mecánicos como la presión, por ejemplo, a estímulos térmicos y estímulos químicos como las sustancias liberadas por el tejido dañado.
El dolor nociceptivo es el tipo de dolor que ocurre cuando los nervios detectan daño en los tejidos del cuerpo. En el caso de las úlceras, este dolor aparece porque la piel y otros tejidos están lesionados o inflamados.
Así como también tiene una respuesta al aumento del dolor nocturno.
¿Por qué por la noche duelen más las úlceras?
Durante la noche aumenta el dolor. El dolor suele aumentar en la noche por varias razones psicológicas, como una menor distracción, enfocándote más en las sensaciones físicas como el dolor y por eso su intensificación. Pero además existen razones fisiológicas como los cambios hormonales relacionados con el cortisol. El cortisol es una hormona que tiene ritmo circadiano, es decir, disminuye en la noche y tiene un efecto antiinflamatorio natural, por lo que, al disminuir en la noche, aumenta la inflamación y con ello el dolor. También existen cambios circulatorios durante el sueño, ya que al disminuir el movimiento o mantenerse en una sola posición, la circulación disminuye en ciertas áreas del cuerpo, como los miembros inferiores y superiores; por ello empeora el dolor debido a esa disminución circulatoria.
También el hecho de padecer enfermedades como la artritis reumatoide, fibromialgia, neuropatías, entre otras, tiene picos de dolor nocturnos como parte de su patrón.
Por lo tanto, y como factor común, cuando una úlcera se forma por presión prolongada, mala circulación venosa o arterial o infecciones, se activan los nociceptores, que son los receptores del dolor en la piel. Estos envían señales al cerebro, lo que genera una sensación dolorosa que suele ser localizada, es decir, que se siente directamente en la zona de la herida.
Este tipo de dolor suele describirse como punzante, ardoroso o sordo. Aumenta si la úlcera se toca, se limpia o se infecta, y puede dificultar el descanso o la movilidad del paciente.
El dolor nociceptivo en las úlceras no solo es una molestia física, sino que también puede afectar el estado emocional de la persona. Por eso, es importante controlarlo con el tratamiento adecuado, que puede incluir limpieza adecuada, medicamentos para el dolor y cuidados específicos de la herida.
Si quieres saber cómo realizamos curas sin dolor en úlceras y heridas crónicas, puedes consultar el siguiente artículo:
https://www.ulceras.info/divulgacion/curas-sin-dolor/?highlight=%22dolor%22
-
Pero ¿por qué una úlcera podría no doler?
Siendo al ausencia de dolor quizás más grave que la presencia de dolor, ya que podría indicar:
- Neuropatía periférica: siendo la causa más frecuente de úlceras indoloras, es la neuropatía periférica, especialmente en pacientes con diabetes mellitus. La degeneración progresiva de fibras nerviosas, tanto sensitivas como autonómicas, impide la percepción del dolor y favorece el desarrollo de lesiones crónicas, particularmente en los pies (pie diabético).
Estas úlceras suelen tener bordes bien definidos, están localizadas en zonas de presión (metatarsos, talón) y pueden avanzar sin que el paciente lo note, aumentando el riesgo de infección y amputación.
Aunque también ocurre en otras enfermedades que cursan con neuropatía, como la enfermedad genética amiloidosis hereditaria o la enfermedad Charcot-Marie-Tooth (CMT), o enfermedades autoinmunes como la esclerosis múltiple o incluso trastornos metabólicos como la insuficiencia renal o el hipotiroidismo, que pueden provocar neuropatía periférica.
- Isquemia crítica en fases avanzadas de enfermedad arterial periférica: la isquemia severa puede dañar no solo los tejidos, sino también las terminaciones nerviosas, resultando en úlceras arteriales que, paradójicamente, pueden volverse indoloras. Esta situación requiere atención urgente, ya que indica un compromiso vascular profundo y suele asociarse a necrosis y riesgo de pérdida del miembro.
- Isquemia severa, como puede ocurrir en úlceras arteriales muy avanzadas; debido a la falta de oxígeno, los tejidos como los nervios locales pueden dañarse, anulando la percepción de dolor. Sin embargo, esto suele ir acompañado de otros signos graves, como piel fría, palidez o necrosis.
- Lesión medular o pérdida sensorial localizada, como ocurre en aquellas personas con lesión medular o enfermedades neurológicas (como esclerosis múltiple), que pueden desarrollar úlceras por presión en zonas insensibles sin experimentar dolor, debido tanto a la inmovilidad como a la pérdida de sensibilidad.
La ausencia de dolor en una úlcera debe alertar al profesional sanitario sobre la necesidad de explorar causas neurológicas y vasculares. La evaluación mediante pruebas de sensibilidad mediante pin‑prick, vibración y monofilamento, así como la evaluación de reflejos, índice tobillo-brazo y estudios neurofisiológicos, puede ser clave para orientar el tratamiento.
Por lo que, si tienes una úlcera que no duele, no es necesariamente una úlcera leve. La falta de dolor suele indicar un deterioro de la función sensorial y conlleva un mayor riesgo de complicaciones, por lo que exige un abordaje diagnóstico integral y un seguimiento riguroso.
Comprender por qué duelen las úlceras es clave para poder tratarlas correctamente y mejorar la calidad de vida del paciente.
Si tienes una lesión que te provoca dolor o no, no dudes en contactar con nosotros.
Consulta especializada en heridas crónicas.
Si tienes una herida o úlcera que provoca dolor, o incluso una lesión que no duele pero no cicatriza, es importante que sea valorada por profesionales especializados en heridas crónicas.
En el Centro Multidisciplinar de Úlceras Crónicas (CMUC) contamos con experiencia en el diagnóstico y tratamiento avanzado de úlceras venosas, arteriales, por presión y pie diabético.
Puedes contactar con nosotros o solicitar una valoración a través de nuestra web: https://www.centroulcerascronicas.com
Tratamiento del dolor en úlceras y heridas crónicas.
Bibliografía.
- Painless and painful ulcers [Internet]. Waltham, MA: UpToDate, Inc.; 2024 [citado 2025 Jul 14]. Disponible en: https://www.uptodate.com
- Kumar V, Abbas AK, Aster JC. Robbins y Cotran. Patología estructural y funcional. 11.ª ed. Barcelona: Elsevier; 2022.
- American Diabetes Association. 11. Foot care: Standards of Medical Care in Diabetes—2023. Diabetes Care. 2023;46(Suppl 1):S174–S179. doi:10.2337/dc23-S011.
- National Institute for Health and Care Excellence (NICE). Pressure ulcers: prevention and management [Internet]. London: NICE; 2021 [citado 2025 Jul 14]. Disponible en: https://www.nice.org.uk/guidance/ng179
- O’Donnell TF Jr, Passman MA, Marston WA, Ennis WJ, Dalsing MC, Kistner RL, et al. Management of venous leg ulcers: Clinical practice guidelines of the Society for Vascular Surgery® and the American Venous Forum. J Vasc Surg. 2014;60(2 Suppl):3S–59S. doi:10.1016/j.jvs.2014.04.049.
- Valencia IC, Falabella A, Kirsner RS, Eaglstein WH. Chronic venous insufficiency and venous leg ulceration. J Am Acad Dermatol. 2001;44(3):401–21. doi:10.1067/mjd.2001.113716.
- Rondas AA, Schols JM, Halfens RJ, Stobberingh EE. Swab versus biopsy for the assessment of microbiota in chronic wounds. Adv Skin Wound Care. 2013;26(5):211–9. doi:10.1097/01.ASW.0000429649.81632.02.
- Norgren L, Hiatt WR, Dormandy JA, Nehler MR, Harris KA, Fowkes FGR. Inter-Society Consensus for the Management of Peripheral Arterial Disease (TASC II). J Vasc Surg. 2007;45(Suppl S):S5–67.
- Rutherford RB. Clinical staging of peripheral arterial disease. Am J Med. 1991;90(2A):14S–17S.
- Marston WA. Ischemic ulcers: Pathophysiology and diagnosis. In: UpToDate [Internet]. Waltham, MA: UpToDate, Inc.; 2024 [citado 2025 Jul 14]. Disponible en: https://www.uptodate.com
- European Pressure Ulcer Advisory Panel (EPUAP), National Pressure Injury Advisory Panel (NPIAP), Pan Pacific Pressure Injury Alliance (PPPIA). Prevention and treatment of pressure ulcers/injuries: Clinical practice guideline. 3rd ed. 2019.
- Pieper B, Langemo D, Cuddigan J. Pressure ulcer pain: A systematic review and national pressure ulcer advisory panel white paper. Ostomy Wound Manage. 2009;55(2):16–31.
- Gorecki C, Nixon J, Madill A, Firth J, Brown JM. What influences the impact of pressure ulcers on health-related quality of life? A qualitative patient-focused exploration of contributory factors. J Tissue Viability. 2012;21(1):3–12. doi:10.1016/j.jtv.2011.11.001.
- Gronfier C, Daguet I, Raverot V, Bouhassira D. Circadian rhythmicity of pain sensitivity in humans. Brain. 2022 Jul 20;… doi:10.1093/brain/awac147.
- Hoyle NP, Seinkmane E, Putker M, Feeney KA, Krogager TP, Chesham JE, Bray LK, Thomas JM, Dunn K, Blaikley J, O’Neill JS. Circadian actin dynamics drive rhythmic fibroblast mobilisation during wound healing. Sci Transl Med. 2017 Nov 8;9(415):eaal2774.
- Girouard S, Pieper B, Nordstrom CK, DiNardo E. Pressure ulcer related pain in community populations: a prevalence study. BMC Nurs. 2013;12:16. Disponible en: https://pubmed.ncbi.nlm.nih.gov/25024642
- Closs SJ, Nelson EA, Briggs M. Can venous and arterial leg ulcers be differentiated by the characteristics of the pain they produce? J Clin Nurs. 2008;17(5):637–45. Disponible en: https://pubmed.ncbi.nlm.nih.gov/18279296
- Brownrigg JRW, et al. Diabetic foot ulcers and neuropathy: pathophysiology and triad. World J Clin Cases. 2023;11(8):1684‑
- Neuropathic ulcer. NCBI Bookshelf. 2023.
- Venous, arterial, and neuropathic leg ulcers: ischemic ulcer pain characteristics. PMCID: PMC10212749.
Divulgación
El pie diabético y sus deformidades
Publicado
hace 3 mesesel
17 de marzo de 2026Por
CMUC Admin
Hoy en ulceras.info os vamos a hablar de las deformidades del pie diabético, una de las complicaciones más frecuentes y relevantes dentro del síndrome de pie diabético. Comprender por qué aparecen estas deformidades del pie diabético y cómo influyen en el riesgo de ulceración es fundamental para su prevención y para evitar complicaciones mayores.
El síndrome de pie diabético es definido por la OMS (Organización Mundial de la Salud) como la ulceración, infección y/o gangrena del pie asociados a neuropatía diabética y diferentes grados de enfermedad arterial periférica, y es el resultado de la interacción compleja de diferentes factores, de ahí la importancia que tiene su prevención.
Por tanto, el pie diabético sufre de diferentes componentes que aumentan el riesgo de ulceración y, a su vez, de deformidades del pie diabético:
-
Pérdida de la sensibilidad: con el avance de la enfermedad se produce una afectación de la sensibilidad superficial y profunda.
-
Afectación motora: como consecuencia se desarrollan deformidades muy características, debilidad muscular, etc.
-
Anhidrosis: quiere decir que hay una falta de hidratación de la piel que va a suscitar la aparición de fisuras en la piel.
-
Problemas vasculares: se producen oclusiones vasculares periféricas que impiden que la circulación en los pequeños vasos sea eficiente.
Índice
1. Deformación del pie diabético
Las deformidades del pie diabético pueden anteceder a la aparición de la neuropatía diabética o aparecer y evolucionar negativamente como consecuencia de la misma.
Existen estudios que abalan que las personas con neuropatía tienen mayor riesgo de sufrir ulceraciones en los pies, aunque no presenten deformidades. Hay muchas teorías que intentan explicar el por qué el pie del diabético es más susceptible a sufrir deformidades. La teoría más aceptada es que la debilidad y pérdida muscular se produce por la neuropatía motora. Cuando existe una inestabilidad muscular, hay unos músculos que sobreactúan más que otros, provocando deformidades.
2. Tipos de deformaciones causadas por el pie diabético
2.1 Juanete (Hallux valgus)
Se produce una serie de desviaciones en las falanges y el primer metatarsiano, dando lugar a ese bulto tan característico que llamamos juanete, que no es más que una prominencia ósea resultante a dichas desviaciones.
Al principio, cuando aparecen los síntomas, son leves y preocupa más la estética; sin embargo, cuando evoluciona, encontramos los primeros síntomas:
-
Dolor al calzarse
-
Ineficiencia del primer radio en la marcha, por tanto, va a sobrecargar a los demás radios, produciendo dolor en los mismos.
-
Bursitis
-
Durezas y callosidades
-
Se puede asociar a esta patología dedos en garra, martillo, maza…
2.2 Dedo en martillo
Es una deformidad que se caracteriza por la flexión excesiva de la última articulación del dedo y extensión de la articulación metatarsofalángica.
Este tipo de patología es más frecuente en personas que utilizan a diario calzado estrecho, ya que oprime el pie y obliga a los dedos a realizar una flexión. Es muy común la aparición de callosidades (helomas) en el dorso del dedo a consecuencia de esa flexión y por consiguiente si no se elimina el roce con el calzado puede derivar a una úlcera.
A consecuencia de esto, las cargas plantares se alteran, aumentando la presión en la parte del antepié (es la parte anterior a los dedos) provocando un adelgazamiento de la almohadilla grasa plantar, con lo cual disminuye la capacidad de amortiguación.
Dedos en martillo
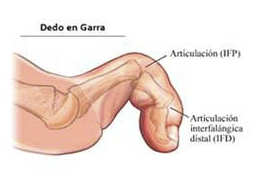
2.3 Dedo en garra
Encontramos la articulación metatarsofalángica extendida y la flexión de las articulaciones interfalángicas. Esta deformidad es muy frecuente en mujeres, ya que suelen utilizar tacones con punta estrecha, esto favorece la garra de los dedos.
Al principio, cuando se va consolidando la deformidad, la garra es flexible; es decir, se puede volver a recolocar el dedo. Sin embargo, cuando la deformidad se establece, los tendones ya se han anquilosado y la garra permanece.
Se debe tener precaución a la hora de poner el calzado ya que ocurre como el caso anterior, puede aparecer una callosidad que roce con el zapato y puede desencadenar una herida.
Dedo en garra
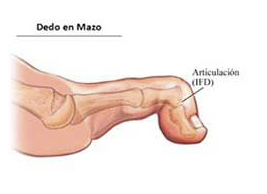
2.4 Dedo en mazo
Observamos la última articulación del dedo flexionada. En este caso podemos observar una callosidad en la parte dorsal del dedo como en la punta del dedo por el apoyo del mismo.
Dedo en mazo
2.5 Arco normal
Estructura del pie correcta.
arco normal
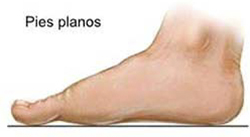
2.6 Pie plano
Se caracteriza por una pérdida o disminución del arco interno del pie (bóveda plantar). Se asocian problemas en las articulaciones, tendones, musculatura, etc.
Puede producirse dolor en la planta del pie a consecuencia de un apoyo ineficiente, causando puntos de presión excesiva que puede provocar una úlcera.
pies planos
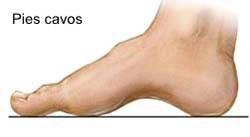
2.7 Pie cavo
Es el caso opuesto al anterior. Podemos observar un aumento del arco interno. Las manifestaciones que encontramos son principalmente el apoyo excesivo del antepié y la parte del talón pudiendo dolor en los metatarsianos, fascitis plantar, dificultad para calzarse, deformidades en los dedos, dolores musculares/articulares, etc.
Caso Clínico
Calzado en el pie diabético
Publicado
hace 3 mesesel
3 de marzo de 2026Por
Ramón Burgos
El cuidado del pie es un aspecto fundamental en la práctica enfermera, especialmente en personas con factores de riesgo como diabetes, neuropatía periférica, deformidades del pie, edad avanzada o mala circulación. Un problema común y prevenible que observamos habitualmente en consulta es la aparición de úlceras derivadas del uso de calzado o plantillas inadecuadas, por eso es importante que, como personal especializado en tratamiento de lesiones, conozcamos los requisitos ideales tanto de calzado como de ortesis plantares, para poder identificar los riesgos, así como tratar las lesiones y evitar recidivas.
El cuidado del pie en personas con diabetes representa un reto constante en la práctica clínica y comunitaria. Las úlceras del pie diabético no solo afectan la calidad de vida del paciente, sino que constituyen una de las principales causas de infecciones, hospitalizaciones y amputaciones evitables. En este contexto, el calzado adecuado deja de ser un simple complemento para convertirse en una herramienta terapéutica fundamental.
La enfermera, por su cercanía con el paciente y su papel clave en la prevención, educación y seguimiento, debe contar con conocimientos sólidos sobre el uso del calzado terapéutico, la descarga de presiones plantares y la identificación temprana de factores de riesgo. Comprender cómo un zapato mal ajustado puede generar puntos de presión, rozaduras o microtraumatismos es tan importante como saber reconocer los signos iniciales de una úlcera.
En esta entrada abordaremos la relación entre el calzado y la aparición de úlceras, así como los conocimientos esenciales que toda enfermera debe manejar para orientar, prevenir complicaciones y promover un cuidado integral del pie diabético desde la práctica diaria.
El uso de un calzado inadecuado representa un factor de riesgo silencioso pero determinante en la salud del pie, especialmente en personas con diabetes, neuropatías de miembros inferiores y deformidades, ya que un zapato mal ajustado, rígido o con costuras internas puede generar puntos de presión, fricción continua y microtraumatismos que pasan desapercibidos cuando existe pérdida de sensibilidad.
Estas pequeñas lesiones iniciales, si no se detectan a tiempo y se aplican los tratamientos o cambios necesarios, pueden evolucionar hacia úlceras de difícil cicatrización.
Además, un mal calzado altera la biomecánica de la marcha, favoreciendo la aparición de deformidades, inestabilidad y sobrecarga en determinadas zonas del pie, lo que incrementa el riesgo de caídas, dolor y fatiga, afectando la movilidad y la autonomía de las personas. En casos más avanzados, la presión mantenida puede provocar callosidades, ampollas e infecciones que comprometen seriamente la integridad del tejido.
Por ello, la elección adecuada del calzado no debe considerarse un aspecto secundario. La enfermera desempeña un papel clave en la identificación de estos riesgos, en la educación de personas de riesgo y en la prevención de complicaciones, promoviendo hábitos seguros que contribuyan a proteger el pie y preservar la calidad de vida.
- Riesgos de usar un calzado inadecuado
- Presión excesiva en zonas específicas; puede causar callos, ampollas y úlceras.
- Fricción constante; favorece la formación de heridas y erosiones en la piel.
- Alteración de la marcha; provoca dolor, fatiga y riesgo de caídas.
- Deformidades del pie; como dedos en garra, juanetes o colapso del arco.
- Reducción de la circulación y ventilación; favorece infecciones y mal olor, como onicomicosis, pie de atleta, infecciones por hongos etc
- Complicaciones en personas con neuropatía; las lesiones pueden pasar desapercibidas y empeorar rápidamente.
- Impacto en la calidad de vida ya que provoca dolor, limitación de la movilidad y dependencia en actividades diarias.
- ¿qué calzados recomendados en nuestros centros?
En personas con alteraciones en el pie, el calzado que más recomendamos es la marca Calzamedi ®, ya que es una marca española, que ofrece calzado muy cómodo, con velcro, hormas anchas adaptadas para pies sensibles.
Entre otras, las que mas cumplen nuestros objetivos son Orthofeet ®, Drcomfort ®, Propet ® …. Por supuesto no todos los calzados son adecuados para todas las personas, por eso es importante valorar las necesidades de forma individualizada y buscar como norma general las siguientes características:
- Punta ancha y con espacio suficiente para que los dedos no estén apretados ni comprimidos, es decir que tenga una forma anatómica que respete la estructura natural del pie alojando todos los dedos sin comprimirlos, por eso siempre decimos que deben tener un alto y ancho especial cuya puntera sea cuadrada o redonda evitando el uso de zapatos de punta estrecha prestando atención al quinto dedo que es el que se expone más al roce en el zapato.
- El contrafuerte del zapato (pieza de refuerzo situada en la parte posterior del talón, diseñada para dar estructura, estabilidad y soporte al pie) debe ser rígido, para recoger el talón durante el impacto del choque de talón en la marcha y evitar que el pie se venza, especialmente cuando el pie está deformado en pronación o en supinación.
- Cierre ajustable con cordones, velcro o hebillas, y nosotros recomendamos preferiblemente velcro para facilitar su colocación sobre todo en personas de edad avanzada y en edad infantil, así como para aquellas personas con problemas de agilidad, con obesidad, ya que es más fácil a la hora de adaptar el calzado al pie. además, recomendamos que siempre tengan una buena sujeción en el talón para evitar movimientos excesivos, así como que posea lengüeta acolchada para proteger el dorso del pie de la presión de cordones o hebillas.
- Que contemple una buena amortiguación en la suela para absorber el impacto al caminar o estar de pie, además de aportar soporte en el arco del pie, especialmente importante para quienes tienen arcos planos o altos.
- Disponibilidad siempre de la opción de plantillas extraíbles para poder usar plantillas ortopédicas personalizadas si es necesario.
- La suela es preferible blanda y acolchada ya que estos diseños absorben el impacto al caminar y reducir la presión en áreas sensibles, evitando la formación de durezas y úlceras, sobre todo en aquellas personas con pie diabético y/o neuropatía o Suela Semirrígida en aquellos casos cuando existen deformidades o neuropatía, para proteger el pie sin ser totalmente rígida y preferiblemente con suela corrida, ya que se evita así el hueco que forman puntera y tacón, lo cual evita que el pie colapse hacia la parte interna y que el arco plantar pierda su estructura.. Además, que sea antideslizante ya que es fundamental para proporcionar estabilidad y disminuir el riesgo de caídas. El Grosor Adecuado de la suela debe tener entre 2 y 4 cm para mayor estabilidad nunca mayor para mantener una pisada más natural, teniendo en cuenta que cada cm de altura que se incremente en el tacón aumenta entre el 10%- 15% la presión que se recibe en el antepié.
- Forma de Balancín o Rocker, Facilita el despegue del antepié durante la marcha, aliviando la presión en la zona delantera del pie, estando recomendado este tipo de calzado para Los zapatos con forma de balancín (rocker) se recomiendan para reducir dolores articulares, aliviar la fascitis plantar, tendinitis de Aquiles, artritis y mejorar el equilibrio en personas mayores o con movilidad reducida. Su suela curva facilita la pisada, optimizando la transición y despegue del pie al caminar o correr.
- Materiales externos del calzado que sean transpirables, suaves y elásticos o maleables (como cuero natural piel, malla, licra) con forro interno liso, que permitan una correcta ventilación y evitar la acumulación de humedad, sudor e infecciones, así como el interior del zapato debe estar libre de costuras y protegido con un forro continuo, transpirable y que no forme arrugas en el interior con el uso, a consecuencia de la humedad del sudor y facilite el posterior secado.
- Tamaño o número de pie, ya que el calzado debe alojar el pie no sólo en longitud, sino también en anchura y en altura, por ello es un error en personas que tienen el pie muy ancho usar un número mayor al que necesitan perjudicándoles por el aumento de los movimientos de fricción con el pie, así como la perdida de la relación anatómica que el zapato tiene previamente diseñado de forma estándar.
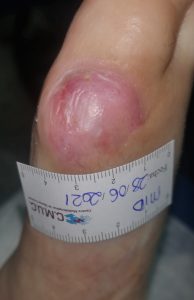
Caso clínico 1:
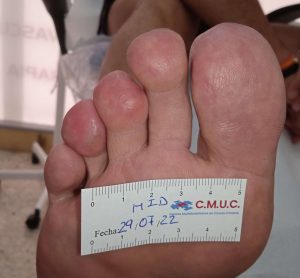
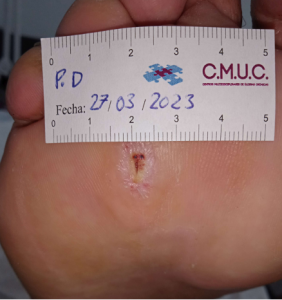
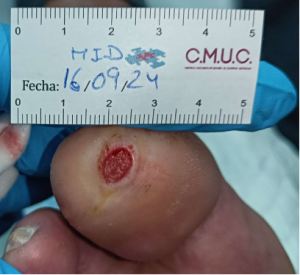
Paciente varón 79 años, independiente para las actividades de la vida diaria que acude a nuestro servicio de enfermería derivado por servicio de podología por úlcera en zona plantar desde hace 5 meses tras retirada de heloma, que no evoluciona, en paciente con antecedentes personales de Diabetes Mellitus en tratamiento con insulina e hipertensión arterial en tratamiento.
Se observa ausencia de vello y dermopatía diabética, uñas engrosadas, piel seca, dermopatía diabética y buen relleno veno capilar. Pulsos distales positivos con un índice tobillo brazo de 1.1 mmhg y pruebas de sensibilidad disminuida casi ausente.
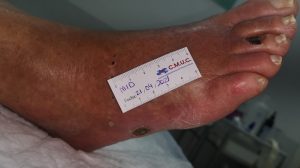
Imagen úlcera en pie diabético. CMUC
Imagen úlcera en pie diabético. CMUC
Procedemos a la realización de curas en ambiente húmedo según las necesidades de la lesión por presión junto con descargas selectivas, adaptadas al paciente y al calzado que debe ser cambiado inmediatamente, consiguiendo una epitelización de la lesión en 5 meses, con tratamientos interrumpidos por ingresos hospitalarios por otras patologías.
El calzado que presentaba en el momento de la valoración era un calzado tipo ejecutivo, sin puntera muy estrecha, pero le indicamos porque, aunque parezca un buen calzado no lo es:
- Excesiva presión en el antepié, que, aunque no tenga una puntera muy estrecha sigue siendo estrecha, concentrando la carga obre la cabeza del 1º dedo pie., as como aumenta la máxima presión plantar máxima lo cual favorece a la que herida se mantenga abierta, se retrase la cicatrización y pone en riesgo que esta lesión se profundice.
- No posee descarga selectiva, es decir no permite el uso de plantillas personalizadas o descargas temporales, lo cual impide que la presión se redistribuya lejos de la lesión.
- Material del calzado rígido, ya que, aunque parezca “bueno” por ser de piel es una piel dura y poco adaptable lo cual provoca fricción y cizallamiento.
- Suela fina y poco amortiguada, lo que impide la absorción impactos y además provoca un aumento del estrés repetido en la zona lesionada mientras camina.
- Limitación del volumen interno, comprimiendo de forma directa la lesión, así como dificulta el uso de vendajes, apósitos avanzados entre otros.
- Alteración de la biomecánica, ya que favorece la presión del antepié, sometiéndolo a una hiperpresión del antepié y del primer dedo, agravando deformidades asociadas como juanetes, dedos rígidos, prominencia del metatarso como es este caso en particular.
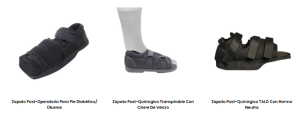
Desde un inicio indicamos la necesidad de cambio de calzado ya que porta un calzado inadecuado para su pie y patologías, no pudiendo permitir la realización de descargas selectivas, indicando el uso de calzado postquirúrgico con descarga delantera si no es posible acceder rápidamente a otro calzado con las características necesarias. Algunos de los calzados especializados temporales (médicos/ortopédicos), que recomendamos cuando existen lesiones activas, como en este caso, donde necesitamos descargar la parte delantera son los llamados zapatos offloading o post-operatorio, ya que es lo más recomendable clínicamente para aliviar la presión en la zona afectada como mostramos en las imágenes siguientes, diferentes modelos (12):
Imagen de diferentes modelos de calzados pos-operatorios. (12)
Imagen de diferentes modelos de calzados pos-operatorios. (12)
Imagen de diferentes modelos de calzados pos-operatorios. (12)
Tras conseguir la epitelización recomendamos la realización de plantillas personalizadas con descarga de esa zona por tener una cabeza del metatarso muy pronunciada, la cual provoca metatarsalgia (dolor/inflamación en la bola del pie) por sobrecarga, a menudo causada por mala mecánica al caminar, calzado inadecuado que se manifiesta con con dolor punzante, ardor y callosidades (hiperqueratosis) al apoyar, cuyo tratamiento principal y para evitar recidivas es el uso del plantillas personalizadas y calzado adaptado y cómodo.
Caso clínico 2:
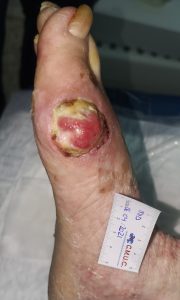
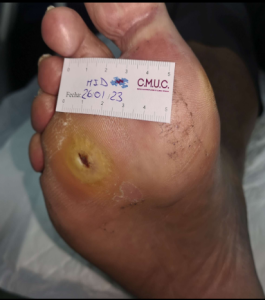
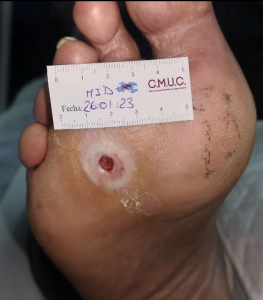
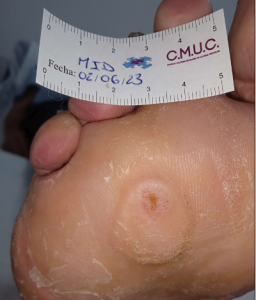
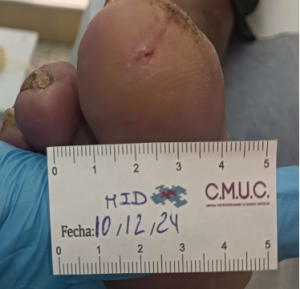
Paciente varón 79 años, independiente para las actividades de la vida diaria que acude a nuestro servicio de enfermería por lesión en pulpejo del primer dedo del pie derecho desde hace unas semanas. Antecedentes personales de Diabetes Mellitus en tratamiento con insulina, insuficiencia venosa crónica, e hipertensión arterial en tratamiento.
Presenta lesión con fibrina desnaturalizada con gran cantidad de hiperqueratosis y costras secas sanguinolentas muy adheridas. Se observa ausencia de vello y dermopatía diabética, uñas engrosadas, piel seca, dermopatía diabética y buen relleno venocapilar. Pulsos distales positivos con un índice tobillo brazo de 1.1 mmhg y pruebas de sensibilidad ausente.
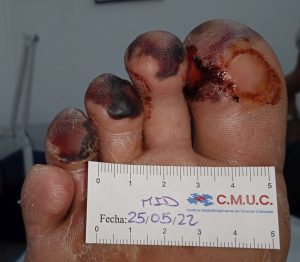
Imagen úlcera en pie diabético. CMUC
Imagen úlcera en pie diabético. CMUC
Procedemos a la realización de curas en ambiente húmedo según las necesidades de la lesión por presión junto con descargas selectivas, adaptadas al paciente y al calzado que debe ser cambiado inmediatamente, consiguiendo una epitelización de la lesión en 3 meses, con tratamientos interrumpidos por ingresos hospitalarios por otras patologías.
En la valoración acude con zapatilla de deporte de una marca comunmente usadas por sus buenas caracteristicas, pero que para esta persona con esas patologias no son las mas adecuada, habiendo otras opciones dentro de la marca, que pueden ser beneficiosas.
En este caso las zapatillas deportivas no son las mas recomendadas por los sieguientes motivos:
- Poseen un exceso de flexibilidad en el antepie ya que son blandas y flexibles, de manera que el pie se “hunde” cuando camina y provoca una hiperpresion repetida en el pulpejo del primer dedo, que se ve acentuado y empeorado por la ausencia de dolor debido a la neuropatia diabetica, siendo desapercibido el microtraumatismo constante , ya que al ser un material blando no descarga sino que concentra la presion enla zona.
- Puntera aunque aparentemente es ancha no es baja, es decir la altura interna es escasa, provocando roce constante sufriendo el dedo una presion dorsal y frontal.
- El tejido, es un tejido tipo mesh el cual provoca transpiracion al ser un tejido con estructura abierta y perforada, muy ligero y transpirable ideal para calzado deportivo, pero es un tejido que no protege y se deforma con la marcha provocando friccion y cizallamiento .
- La plantilla que posee el calzado es muy blanda sin descarga en el primer radio y no controla las presiones aumentando el tiempo de apoyo del hallux.
- Ausencia de suela tipo rocker, no poseen balancin anterior real por lo que el dedo gordo empuja mas tiempo en la fase final d ela marcha sobrecargandose continuamente.
Por lo que este tipo de calzado blando y cómodo para una persona diabética permite demasiado movimiento y presión en el primer dedo que de forma continua con ausencia de la sensibilidad provoca una úlcera.
El conocimiento en calzado y sus características no es una moda, es una parte más del conocimiento necesario del personal encargado en cuidados del pie, aún más para aquellos profesionales que tratan o en aquellas personas que tienen alguna alteración tanto en sensibilidad, anatomía y/o alguna patología con afectación en los pies como la neuropatía, diabetes etc.
Por ello, no cualquier calzado por “bueno”, “caro” y que se pueda comprar en ortopedias es adecuado para cualquier pie, he aquí la importancia del conocimiento en los diferentes calzados existentes y las necesidades de cada persona, aun más en aquellas que padecen diabetes, deformidades u otras alteraciones que puedan ocasionar lesiones por presión en los pies.
Si tienes alguna patología en los pies y te interesa conocer más en profundidad no olvides consultar nuestras publicaciones:
- Pincha aquí , si quieres saber sobre: Juanetes (HAV): Qué son, diagnóstico y tratamiento: https://www.ulceras.info/divulgacion/juanetes-hav-que-son-diagnostico-y-tratamiento/?highlight=%22calzado%22
- Pincha aquí , si quieres saber sobre: Fascitis Plantar – Etielogía y tratamiento: https://www.ulceras.info/noticias/fascitis-plantar-etielogia-y-tratamiento/?highlight=%22calzado%22
- Pincha aquí , si quieres saber sobre: espolón calcáneo: https://www.ulceras.info/divulgacion/espolon-calcaneo/?highlight=%22calzado%22
- Pincha aquí , si quieres saber sobre: Helomas; heloma nicotínico: https://www.ulceras.info/divulgacion/2024-ano-nuevo-y-nuevos-propositos/?highlight=%22calzado%22
- Pincha aquí , si quieres saber sobre: La importancia de las descargas selectivas en el pie: https://www.ulceras.info/caso-clinico/la-importancia-de-las-descargas-selectivas-en-el-pie/?highlight=%22calzado%22
- Pincha aquí , si quieres saber sobre: Descargas aplicadas al PIE Diabético: https://www.ulceras.info/noticias/podologia-descargas-aplicadas-al-pie-diabetico/?highlight=%22calzado%22
Bibliografía:
- Márquez RP. El calzado adecuado como parte integral del tratamiento del paciente con diabetes. [Revista]. 2022;volumen:[páginas]. Disponible en: https://dialnet.unirioja.es
- Secretaría de Economía. NMX-A-238-SCFI-2019, Calzado–Calzado para personas con diabetes–Clasificación, especificaciones y métodos de prueba. Diario Oficial de la Federación; 25 oct 2019. México.
- Veintimilla Paguay EF, Campos Salinas TP, Ríos Elizalde AL, Quinche Suquilanda ÁM. Socks and shoes suitable for a patient with diabetes mellitus. Revisión bibliográfica. Ocronos. 2022;5(2):20.
- Sociedad Española de Diabetes (SED). Guía específica para calzado y descarga: basada en el informe del consenso “Calzado y descarga para el pie diabético: guía basada en la evidencia. Prevención y tratamiento de la ulceración” [Internet]. Madrid: SED; 2025 [citado YYYY MM DD]. Disponible en: https://www.sediabetes.org/wp-content/uploads/guia-calzado-y-descarga.pdf
- Cavanagh PR, Simoneau GG, Ulbrecht JS. Ulceration, unsteadiness, and uncertainty: the biomechanical consequences of diabetes mellitus. J Biomech. 1993;26 Suppl 1:23-40.
- Lavery LA, Vela SA, Fleischli JG, Armstrong DG, Lavery DC. Reducing plantar pressure in the neuropathic foot: a comparison of footwear. Diabetes Care. 1997 Nov;20(11):1706-10.
- Lázaro-Martínez JL, Aragón-Sánchez J, Álvaro-Afonso FJ, García-Morales E, García-Álvarez Y, Molines-Barroso RJ. The best way to reduce reulcerations: if you understand biomechanics of the diabetic foot, you can do it. Int J Low Extrem Wounds. 2014 Dec;13(4):294-319.
- Brown D, Wertsch JJ, Harris GF, Klein J, Janisse D. Effect of rocker soles on plantar pressures. Arch Phys Med Rehabil. 2004 Jan;85(1):81-6.
- Aragón-Sánchez FJ, Lázaro-Martínez JL. El pie de riesgo. Prevención de lesiones. En: Atlas de manejo práctico en el pie diabético. Madrid: EG Editores; 2004. ISBN: 84-2565-1.
- Reints R, Hijmans JM, Burgerhof JGM, Postema K, Verkerke GJ. Effects of flexible and rigid rocker profiles on in-shoe pressure. Gait Posture. 2017 Aug;58:287-93. doi:10.1016/j.gaitpost.2017.08.008.
- Mueller MJ, Strube MJ, Allen BT. Therapeutic footwear can reduce plantar pressures in patients with diabetes and transmetatarsal amputation. Diabetes Care. 1997 Apr;20(4):637-41.
- https://ortopedia.com/zapatos-postquirurgicos?srsltid=AfmBOop-yUnPyzu1sO4bwYg5fwvlFHRVIX13R_eOP1n-mvnTZQyP5AHo

La radiodermitis, un efecto secundario de la radioterapia: qué es y cómo paliarlo

¿Por qué hay quien no tolera las medias de compresión?

Insuficiencia Venosa Crónica
Tendencia
-

 Divulgaciónhace 7 años
Divulgaciónhace 7 añosLa radiodermitis, un efecto secundario de la radioterapia: qué es y cómo paliarlo
-
 Divulgaciónhace 5 años
Divulgaciónhace 5 años¿Por qué hay quien no tolera las medias de compresión?
-
 Divulgaciónhace 3 años
Divulgaciónhace 3 añosInsuficiencia Venosa Crónica
-

 Productoshace 5 años
Productoshace 5 añosApositos DACC Cutimed Sorbact
-

 Divulgaciónhace 5 años
Divulgaciónhace 5 años¿Qué es una ostomía?
-

 Caso Clínicohace 4 años
Caso Clínicohace 4 añosDermatitis de estasis: a propósito de un caso
-

 Divulgaciónhace 5 años
Divulgaciónhace 5 añosCuras Húmedas y Secas – Diferencias y Usos
-

 Divulgaciónhace 4 años
Divulgaciónhace 4 años¿Qué es el exudado de las heridas y cómo se controla?


























You must be logged in to post a comment Login