Caso Clínico
Hematoma disecante
Publicado
hace 2 añosel

Índice
Hematoma disecante
INTRODUCCION.(1–3)
El reciente término dermatoporosis define los cambios estructurales que aparecen con la edad en la piel como complicaciones de la insuficiencia cutánea, con signos y síntomas como la púrpura senil, la atrofia cutánea y las cicatrices.
La pérdida de función de protección que aparecen a partir de los 60 años, manifestándose por completo entre los 70 y 90 años provocan un retraso de la cicatrización, un aumento de las laceraciones tras traumatismos leves y la formación de hematomas profundos disecantes que, de no ser tratados eficazmente, evolucionan hacia áreas necróticas de la piel y tejidos.
La dermatoporosis no es más que una insuficiencia cutánea crónica como también recibe de nombre.
Los signos que puede presentar la dermatoporosis son:
- Piel fina, sin espesor, translúcida, inelástica, y a veces puede presentarse con arrugas
Imagen piel fina, translucida.(1)
- Púrpura senil o microhemorragias
Imagen purpura senil (1)
Imagen purpura senil. CMUC
- Hematomas debido a pequeños traumatismos a veces imperceptibles por la persona o hematomas disecantes por traumatismos bruscos.
Imagen de hematoma (1)
- Scalp superficiales o laceraciones, o lo que es lo mismo escoriaciones por pequeños traumatismos y con dificultad a la cicatrización.
Imagen de scalp o laceración en pierna. CMUC
- Lesiones blanquecinas post heridas formando unas finas cicatrices (pseudo-cicatrices estelares).
Imagen de pseudocicatriz. (1)
Para determinar la gravedad de la dermatoporosis se han descritos 4 estadios:
- Estadio I caracterizado por la presencia de púrpura senil, atrofia cutánea y cicatrices.
- El estadio II, estadio I que además asocia algunas laceraciones localizadas.
- El estadio III asocia múltiples laceraciones y retraso de la cicatrización.
- El estadio IV que se caracteriza por la presencia del estadio I que se asocia hematomas profundos disecantes que evolucionan hacia amplias zonas de necrosis.
DEFINICION.(1,3)
Los hematomas disecantes aparecen normalmente en las piernas tras mínimos traumatismos debido a que los vasos, frágiles por la edad (70-90 años) junto con la piel atrófica y de sangrado fácil aún más si añadimos que la mayoría de los pacientes con edad, toman algún anticoagulante.
Tras el traumatismo se provoca un sangrado entre el tejido subcutáneo y la fascia muscular que se manifiesta clínicamente con áreas rojas edematosas y aumento local de la temperatura que en ocasiones se puede confundir con otras patologías como la celulitis, recibiendo un tratamiento diferente, ya que según si la afectación es mayor o menor el sangrado del hematoma hace que exista una mayor presión extracelular que compromete la vascularización intradérmica de los capilares originando pequeñas placas necróticas o; si el hematoma se presenta fuera en planos más profundos, puede aparecer placas necróticas con un espesor mayor e incluso pueden formarse canales internos debido a la presión del hematoma.
Si el hematoma no se drena se produce isquemia de la piel y aparecen grandes áreas necróticas que pueden requerir desbridamientos quirúrgicos, entre otras complicaciones.
El proceso de cicatrización de estas lesiones puede verse alterado en el tiempo y complicaciones, convirtiéndose en lesiones de difícil cicatrización a causa de una disminución de la proliferación de los fibroblastos, que por lo consiguiente conlleva un aumento del exudado, riesgo de colonización y aumento de metaloproteasas por la inflamación y también por los efectos de las radiaciones ultravioletas en el ADN, que entorpecen el proceso de cicatrización.
TRATAMIENTO. (3–11)
La aparición de la dermatoporosis se da en zonas expuestas al sol y por tanto la educación sanitaria y prevención debe de ser primordial, indicando siempre una buena higiene e hidratación de la piel, así como el uso sistemático de los fotoprotectores y emolientes que contengan retinoides, vitamina C y E, o el ácido hialurónico que ha demostrado que ayuda a la renovación celular y formación de nuevos vasos.
La aparición de la dermatoporosis puede verse anticipada o complicada en personas que toman tratamiento como los anticoagulantes y corticoides, por lo que para el hematoma disecante existen diferentes técnicas de tratamiento, pero todas tienen en común el drenado del hematoma disecante, de una u otra forma.
Método 1. Desbridamiento por planos.
El tratamiento más conservador consiste en el desbridamiento por planos desde la zona más superficial a la más profunda, evacuando el hematoma con instrumental no cortante para evitar nuevas hemorragias. Posteriormente se aplicará una cura en ambiente húmedo mediante apósitos desbridantes como los apósitos de ringer o solución salina o de polihexanida para prevención de colonización bacteriana, así como apósitos que provoquen un desbridamiento autolítico y osmótico de los restos de coágulos.
En los tejidos con lecho de granulación se pueden aplicar cura húmeda y apósitos con ácido hialurónico junto con colágeno para favorecer la epitelización.
Método 2. Incisión y drenaje.
La incisión debe realizarse en el hematoma donde la piel muestre una piel normal o en la periferia en aquellos casos en los que la piel del hematoma es fina, tensa y delgada que dejan ver signos de necrosis cutánea esta contraindicada la incisión.
La incisión debe de realizarse de forma limpia y directa penetrando todo el espesor de la piel profundamente y uniforme en toda la longitud del hematoma, evitando realizarlo de forma transversal a las líneas de tensión, así cuando los bordes de la piel comiencen a epitelizar podrán encontrarse de forma perpendicular.
Método 3 Principio similar a la liposucción.
Esta técnica requiere tres instrumentos simples: una jeringa de 50 ml, una jeringa de 10 ml y una aguja del calibre 16 .
La jeringa de 50 ml está conectada a la aguja de calibre que se inserta en el hematoma subcutáneo de forma que la aguja avanza de forma oblicua evacuando el hematoma mediante un movimiento de “ida y vuelta” de la aguja, rompiendo el hematoma en pequeños trozos que se succionan con la jeringa, vaciándola desechando los restos y volviendo a repetir el procedimiento si es necesario.
Método 4. Técnica Roviralta.
Consiste en la realización de una incisión controlada en la piel y el tejido subcutáneo directamente sobre el hematoma drenándolo para posteriormente infiltrar heparina (entre 40000 y 6000ui de bajo peso molecular) en la zona del hematoma. Finalmente, La incisión se cierra mediante suturas realizando todas las medidas postoperatorias necesarias para evitar infecciones entre otras complicaciones.
La técnica Roviralta es muy útil en el tratamiento de hematomas subcutáneos grandes, que son dolorosos o tienen riesgo de complicarse, ya que la heparina previniendo el crecimiento del coágulo ya formado.
Como complicaciones o dificultades en su aplicación, son el riesgo de Hemorragia puede ser mayor en pacientes con antecedentes de sangrado, problemas gastrointestinales o alteraciones de la coagulación, así como el riesgo de interaccionar con fármacos como anticoagulantes, antiplaquetarios o antiinflamatorios, potenciando el riesgo de sangrado y de hemorragia como hemos indicado. Además precisa de monitorización de parámetros de la coagulación como la TTPa , (tiempo de tromboplastina parcial activada), es decir tiempo que tarda la sangre en coagularse, mediante una analítica sanguínea.
Método 5. Aspiración con aguja.
Aunque con anterioridad este método se ha usado ampliamente, actualmente no está recomendado por la posibilidad de volver a acumularse el hematoma.
El drenado del hematoma en todos los casos provoca la evacuación de la sangre acumulada, lo cual al aliviar la presión se consigue al mismo tiempo una disminución del dolor.
RECOMENDACIONES.
El mejor tratamiento es la prevención y en el tratamiento de la dermatoporosis se obtiene mayores beneficios en estadios precoces en los que se realiza hidratación de la piel mediante la administración de emolientes con retinoides, ácido hialurónico y vitaminas como la C y la E, ya que existen estudios que la aplicación diaria de estos emolientes pueden disminuir el tono, aumentando la claridad de la piel así como su elasticidad y grosor.
Así como el uso de vendajes compresivos reducen la presión intracelular
A nivel de tratamiento, es importante establecer una pauta de curas según la valoración y evolución del hematoma, estando indicado el desbridamiento para eliminar el tejido necrótico ya sea con métodos enzimáticos, físicos o autolíticos, características de la cura en ambiente húmedo.
En nuestros centros siempre realizamos el mismo protocolo de Plan de actuación:
- Descartar fracturas y oras anomalías internas.
- Realización de desbridamiento del hematoma y drenado del hematoma coagulado mediante la técnica más adaptada al paciente, de las mencionadas anteriormente.
- Realización de cura en ambiente húmedo mediante el concepto TIMERS y las 3H de la piel.
- Realización de vendaje compresivo, tras comprobación del ITB (Índice Tobillo brazo).
CASOS CLINICOS.
Caso1.
Mujer de 85 años dependiente parcial para las ABVD que acude a nuestro servicio por hematoma desde hace un día tras golpe.
Antecedentes: IVC, DMNID, HTA y arritmia en tratamiento con furosemida, metformina, losartan y adiro entre otros.

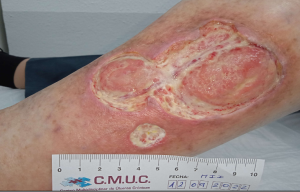
En el caso que se trata, realizamos un vaciado del hematoma ya que aún no se encuentra coagulado, mediante incisión y drenaje, quedando lecho fibrinoso con bordes delimitados excavados y piel frágil que se retira ya que no se va a adherir, y comenzamos con cura en ambiente húmedo ya que la lesión esta complicada con la insuficiencia venosa crónica y las posibles varicorragias que puedan ocasionarse.

Puede observarse la evolución favorable mediante curas en ambiente húmedo, así como la mejoría de la piel perilesional, además de la reducción del dolor notable.
Finalmente, no es posible cerrar la lesión como en otras ocasiones ya que la paciente acaba ingresada en el hospital por otra enfermedad, finalmente falleciendo.
Caso 2.
Mujer de 90 años, que, tras ser ingresada por fractura de cadera, se golpea la zona tibial de forma accidental durante el traslado a su domicilio.
Antecedentes:
HTA, IVC, enfermedad cardiaca isquémica crónica, en tratamiento con heparina por tromboembolismo pulmonar tras covid-19, entre otros tratamientos.
En el caso que se trata, realizamos un desbridamiento por planos, no siendo posible la aplicación del resto de técnicas, debido al tiempo de evolución desde el inicio de la lesión y la llegada a nuestra consulta, observando una placa necrótica seca, producto del hematoma profundo disecante, que ya estaba completamente coagulado y se albergaba debajo de la piel.

Imagen hematoma disecante valoración. CMUC
Imagen hematoma disecante desbridado. CMUC
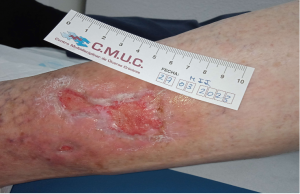
Imagen hematoma disecante tras tratamiento mediante cura en ambiente y aplicación de compresión.
A los diez días del drenado del hematoma y la realización de cura en ambiente húmedo, observamos una lesión con tejido de granulación a plano, no edemas y una piel circundante hidratada y tersa.
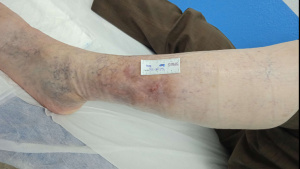
A los 2 meses la lesión ha epitelizado completamente, como se muestra en la siguiente imagen.
Imagen de alta tras tratamiento de hematoma disecante. CMUC.
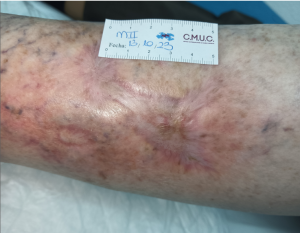
Cuando hablamos de un vendaje compresivo, jamás hablamos de esto que muestra la imagen, un vendaje rodete en la zona, sino un vendaje compresivo que favorezca el retorno venoso y evite la inflamación.
Conclusiones.
En todos los casos de hematoma a tensión, o hematoma disecante que ocasione sufrimiento cutáneo, debe de ser drenado lo antes posible siempre que el paciente se encuentre estable hemodinámicamente y dispongamos del material necesario para abordar al paciente.
Todas las técnicas que hemos descrito anteriormente son válidas, siempre y cuando se realicen en condiciones asépticas, y cuya finalidad sea disminuir la presión y por lo tanto el hematoma, teniendo en cuenta siempre que el manejo del hematoma de disección en personal mayores puede presentar muchos desafíos debido a los cambios derivados por el envejecimiento y la excesiva exposición al sol, así como la existencia de comorbilidades, influidas por la enfermedad vascular, la polimedicación, la toma de anticoagulantes y otros fármacos que interfieran en la cicatrización.
Lo que, si es necesario, son estudios sobre el tratamiento del hematoma disecante ya que existen pocos estudios de validez.
Bibliografia.
- Palomar-Llatas F (1), Fornes-Pujalte B (1), Arantón-Areosa L (2), Rumbo-Prieto JM (3). Envejecimiento cutáneo y dermatoporosis. Disponible en: . https://dialnet.unirioja.es/descarga/articulo/4529974.pdf
- Dermatología Cosmética, Médica y Quirúrgica – Dermatoporosis: insuficiencia cutánea crónica [Internet]. [citado 20 de junio de 2024]. Disponible en: https://dcmq.com.mx/edici%C3%B3n-julio-septiembre-2019-volumen-17-n%C3%BAmero-3/746-dermatoporosis-insuficiencia-cut%C3%A1nea-cr%C3%B3nica.html
- Gamo R, Vicente J, Calzado L, Sanz H, López-Estebaranz JL. Hematoma profundo disecante o estadio iv de dermatoporosis. Actas Dermo-Sifiliográficas. 1 de enero de 2009;101(1):89-90.
- Bandera García C, Aragonés Domínguez AE, Lozano Noriega D, Ginel Mendoza L, Poyato Ramos R, Bandera García C, et al. Dermatoporosis en estadio IV: a propósito de un caso. Gerokomos. 2020;31(1):32-5.
- Federico Palomar-Llatas(1,2) (*), Ma Isabel Pastor-Orduña(2), José Bonías-López(2,3), Begoña Fornes-Pujalte(1,2), Concepción Sierra-Talamantes(1,2),, Jorge Zamora-Ortiz(1,2), Paula Diez-Fornes(2), D. Palomar-Albert(1). CARACTERÍSTICAS Y MANEJO DEL LECHO DE LAS HERIDAS CRÓNICAS. 9 de abril de 2018; Disponible en: https://www.anedidic.com/descargas/formacion-dermatologica/33/caracteristicas_y_manejo_del_lecho_de_las_heridas_cronicas.pdf
- Ignacio Paz Melero. PREVENTION AND TREATMENT OF DERMATOPOROSIS. LITERATURE REVIEW. 30 de abril de 2021;
- Megson M. Traumatic subcutaneous haematoma causing skin necrosis. BMJ Case Rep. 20 de julio de 2011;2011:bcr0520114273.
- ENRIQUE SALMERÓN-GONZÁLEZ*, ELENA GARCÍA-VILARIÑO, ALBERTO SÁNCHEZGARCÍA, ALBERTO RUIZ-CASES, JOSÉ GARCÍA-SÁNCHEZ, ABEL LLINÁS-PORTE. Manejo terapéutico del hematoma postraumático a tensión con sufrimiento cutáneo potencial.
- Chami G, Chami B, Hatley E, Dabis H. Simple technique for evacuation of traumatic subcutaneous haematomas under tension. BMC Emerg Med. 13 de diciembre de 2005;5:11.
- ¿En qué consiste la técnica Roviralta para el tratamiento de hematomas subcutáneos traumáticos? [Internet]. [citado 25 de junio de 2024]. Disponible en: https://enfermeriaevidente.com/en-que-consiste-la-tecnica-roviralta-para-el-tratamiento-de-hematomas-subcutaneos-traumaticos/
- Investigación RS. Técnica Roviralta. Artículo monográfico [Internet]. ▷ RSI – Revista Sanitaria de Investigación. 2023 [citado 25 de junio de 2024]. Disponible en: https://revistasanitariadeinvestigacion.com/tecnica-roviralta-articulo-monografico/
Quizás te interese
Caso Clínico
Caso clínico: Tratamiento de Úlcera de Martorell con Ozonoterapia
Publicado
hace 1 mesel
29 de diciembre de 2025Por
CMUC Admin
Tras hablar sobre qué es la insuficiencia arterial, en esta entrada presentamos un caso clínico real de úlcera de Martorell en una paciente diabética e hipertensa, demostrando la eficacia de un diagnóstico correcto y un tratamiento personalizado.
Índice
La Úlcera de Martorell
La úlcera de Martorell, también llamada úlcera supramaleolar por arteriolitis, es más conocida como úlcera hipertensiva. Fue descrita por primera vez por el cardiólogo Fernando Martorell en 1945. Estas lesiones son una complicación de la hipertensión arterial; la obstrucción severa presenta isquemia local y una úlcera por falta de irrigación.
Se presenta con mayor frecuencia en mujeres entre 55 y 65 años.
Suele presentarse a partir de una mácula (área plana de la piel de color diferente a la piel normal) o pápula (una lesión circunscrita, elevada y sólida) con bordes necróticos, con cianosis y eritema perilesional. En 55,6% de los casos se desencadena por un mínimo trauma y el 44,4% de forma espontánea. (2)
Criterios para el diagnóstico:
- Hipertensión arterial diastólica.
- Úlcera isquémica superficial localizada en la cara externa o anteroexterna de los miembros inferiores(supramaleolar), en la unión del tercio medio con el tercio inferior.
- Pulsos periféricos presentes.
- Ausencia de patología venosa.
- Simetría de las lesiones (úlceras bilaterales o unilaterales, y cicatrices en la pierna contralateral).
- Mayor prevalencia en las mujeres.
- Ausencia de calcificación arterial.
Presentación del Paciente
-
Sexo/Edad: Mujer de 71 años.
-
Antecedentes: Diabetes Mellitus Tipo II, Hipertensión Arterial (más de 20 años), Obesidad, Hipercolesterolemia.
-
Observaciones: Vida sedentaria, dependiente para actividades básicas, pero colaboradora.
Valoración Inicial de la Herida
La paciente acude a nuestro servicio de enfermería en noviembre para tratar una úlcera en el miembro inferior derecho con una evolución de aproximadamente dos meses, hasta ese momento acudía a su centro de salud a realizar las curas.
A su llegada presenta una úlcera en el miembro inferior derecho en cara interna de 3,9cm de alto y 4,6cm de ancho. En el lecho de la herida presenta fibrina desnaturalizada con zonas de esfacelo, con un halo eritematoso en la piel perilesional, poco exudativa.
Así mismo, presenta en el mismo miembro inferior hipoxia tisular en la cara externa.
En la exploración física se palpan pulsos en tibial posterior, pedio y popliteo.
También da señal positiva el doppler realizado en pedio y tibial posterior.
Su Indice tobillo-brazo es en ambos miembros inferiores de 0,88 (posible arterioesclerosis).
En la escala Fedpalla presenta Grado II, que indica buen pronóstico para la cicatrización.
En la escala de dolor EVA la paciente indica un 9. Refiere dolor nocturno y al caminar.
Debido a que presenta signos compatibles con una infección, se realiza un cultivo del exudado de la herida que da positivo en Staphylococcus aureus (abundante) y Pseudomonas aeruginosa (abundante). Su médico de atención primaria le pauta antibioterapia durante diez días.
Tratamientos aplicados y evolución clínica
Iniciamos el tratamiento de la úlcera realizando curas en ambiente húmedo y complementando con sesiones de terapia de ozono gas local en días alternos y un vendaje de compresión floja.
El ozono es un poderoso germicida (elimina hongos, bacterias y virus) y favorece una alta oxigenación de las heridas. Cada sesión de terapia con ozono gas dura unos cuarenta minutos, en las primeras semanas del tratamiento la paciente refiere durante estas sesiones dolor por lo que se reduce el tiempo.
Durante el tratamiento se han realizado desbridamientos mecánicos.
Se ha realizado cura en ambiente húmedo según las necesidades de la lesión. También hemos adaptado el tratamiento según el dolor que ha referido la paciente (durante la noche y después de cada cura) para aportarle una mayor comodidad entre cada tratamiento.
Para el cuidado de la piel hemos utilizados productos de ozono; lavamos el miembro inferior con jabón ozonizado y agua ozonizada para eliminar restos de crema, aplicamos aceite ozonizado en la piel perilesional e zona de hipoxia tisular, y para la hidratación de la piel crema de ozono.
Aproximadamente un mes después de iniciar el tratamiento en la zona donde presentaba hipoxia tisular (en la cara externa del miembro inferior derecho) se crea una nueva úlcera de 0,6cm de alto y 0,5cm de ancho, la cual, presenta fibrina desnaturalizada en el lecho de la herida, piel perilesional sana y exudado moderado. Esta nueva herida se le aplica el mismo tratamiento que la herida inicial.
A las trece semanas se retira la terapia de ozono gas, debido a la buena evolución de las heridas:
La herida inicial en la cara interna del miembro inferior derecho esta epitelizada. Se continua aplicando aceite ozonizado sobre la cicatriz.
La herida en la cara externa ha disminuido de tamaño. Se continua con las curas húmedas cada dos días y el vendaje de compresión floja.
En marzo después de 17 semanas de tratamiento ambas heridas han epitelizado.
Conclusión y Recomendaciones al Alta
- Hidratación con crema de ozono
- aplicar aceite ozonizado en las cicatrices, sin frotar.
- Control de la diabetes mellitus y la hipertensión como hasta el momento.
- Deambulación diaria
Este caso de tratamiento de la úlcera de Martorell demuestra que una adecuada anamnesis es esencial para aplicar un tratamiento individual que ayude a la cicatrización de úlceras complejas.
Caso Clínico
Microinjertos Cutáneos – Casos Clínicos
Publicado
hace 2 mesesel
18 de noviembre de 2025Por
CMUC Admin
En el primer blog de esta serie de blogs sobre los microinjertos cutáneos, os explicamos los fundamentos de la técnica Hy-Tissue Micrograft (HT-MG): un procedimiento mínimamente invasivo que utiliza microfragmentos de piel autóloga para estimular la cicatrización en heridas crónicas cuando los tratamientos convencionales no han sido eficaces.
En este segundo artículo, nos centramos en la experiencia clínica recogida en el estudio: cinco pacientes con heridas de etiologías diversas tratados mediante HT-MG.
Se trata de un estudio analítico, observacional, transversal y prospectivo, para evaluar la eficacia clínica de esta técnica en términos de cierre de la herida, disminución del dolor y seguridad del procedimiento, manteniendo un enfoque práctico y reproducible en el entorno asistencial.
Índice
Perfil de los pacientes y características de las heridas
El estudio incluyó un total de cinco pacientes, seleccionados tras valorar que sus heridas no respondían de forma adecuada al tratamiento convencional con cura en ambiente húmedo (CAH).
La edad media fue de 63,8 años, con cuatro mujeres y un hombre, y una evolución media de las lesiones de dos años, lo que refleja la cronicidad de los casos. El tamaño medio de las heridas fue de 45,8 cm², con variaciones según la localización y etiología.
Las causas de las lesiones fueron variadas, lo que permitió observar la aplicación de la técnica en distintos contextos clínicos:
-
Enfermedad de Hansen
-
Dos úlceras venosas
-
Una lesión por dermatoporosis grado IV
-
Una úlcera neuropática plantar
Todas las heridas se encontraban limpias, sin signos de infección activa y con un lecho apto para la técnica HT-MG, cumpliendo los criterios establecidos para garantizar la viabilidad del injerto.
Los cinco casos incluidos en el estudio muestran la aplicación práctica de la técnica HT-MG en heridas de distinta etiología, con resultados globalmente positivos.
Caso 1 – Lesión por enfermedad de Hansen
Paciente diagnosticado de enfermedad de Hansen con una lesión cutánea crónica que no respondía al tratamiento convencional.
Tras aplicar el microinjerto autólogo mediante HT-MG, se observó una evolución progresiva hacia la cicatrización, con una reducción del tamaño de la herida hasta un residuo final de 2 × 2 cm al cierre del seguimiento.
Caso 2 – Úlcera venosa crónica
Paciente con úlcera venosa de larga evolución.
Tras la aplicación de HT-MG, se evidenció una mejoría rápida en el aspecto del lecho y una epitelización progresiva, alcanzando la cicatrización completa durante el periodo de seguimiento.
Caso 3 – Úlcera venosa crónica
Segundo caso de etiología venosa, con características clínicas similares al anterior.
El tratamiento con HT-MG permitió una evolución favorable, con formación de nuevo tejido epitelial y cierre completo de la lesión sin complicaciones.
Caso 4 – Dermatoporosis grado IV
Paciente con dermatoporosis avanzada (grado IV), que presentaba una lesión atrófica persistente.
La aplicación de microinjertos cutáneos favoreció una respuesta cicatricial notable, con cierre completo de la herida en las semanas posteriores y mejora del tejido circundante.
Caso 5 – Úlcera neuropática plantar
Caso de úlcera neuropática en la planta del pie, con evolución tórpida pese al manejo convencional.
El procedimiento HT-MG consiguió una epitelización completa sin signos de infección ni recidiva, lo que confirma su utilidad en este tipo de lesiones complejas.
Resultados generales y observaciones clínicas
Los resultados globales del estudio muestran una respuesta positiva en todos los casos tratados con microinjertos cutáneos HT-MG. La técnica permitió reducir los tiempos de cicatrización, disminuir el dolor y mejorar la calidad del tejido epitelial obtenido tras el cierre de las heridas.
El tiempo medio de cicatrización fue de aproximadamente 2,5 meses, con una evolución satisfactoria y sin necesidad de hospitalización. Ninguno de los pacientes presentó signos de colonización bacteriana ni infección local tras la aplicación.
El sitio donante (de donde se obtuvieron las biopsias de piel) mostró una recuperación completa entre los 7 y 15 días, sin complicaciones relevantes.
Además, se destacó la facilidad de aplicación del procedimiento, lo que sugiere que puede integrarse en el ámbito ambulatorio o en atención primaria, siempre que se cumplan los requisitos de asepsia, limpieza del lecho y estado general adecuado del paciente.
Consideraciones técnicas y biológicas
El éxito de la técnica se apoya en su base biológica: los microfragmentos obtenidos conservan la matriz extracelular (MEC), que actúa como soporte estructural y favorece la regeneración tisular al mantener nichos celulares activos y factores de crecimiento.
Desde el punto de vista mecánico, se hace referencia al principio de tensegridad, según el cual la estructura de la MEC mantiene la conexión entre las células y el entorno, facilitando su supervivencia e integración en el tejido receptor.
Conclusiones del estudio
El uso de microinjertos cutáneos autólogos (HT-MG) se presenta como una alternativa eficaz y mínimamente invasiva en el tratamiento de heridas crónicas que no responden a los métodos convencionales.
La técnica permite acortar los tiempos de cicatrización, reducir el dolor y obtener una cicatriz funcional y estéticamente aceptable, sin complicaciones infecciosas ni efectos secundarios relevantes.
Entre sus ventajas se encuentran:
-
Procedimiento ambulatorio, sin necesidad de hospitalización.
-
Recuperación rápida del sitio donante.
-
Aplicación sencilla y reproducible, adaptable al entorno de atención primaria o unidades de heridas.
No obstante, el éxito del tratamiento depende de una correcta selección del lecho, que debe estar bien irrigado y libre de tejido necrótico, fibrinoso o infectado.
La técnica no debe aplicarse directamente sobre hueso o tendón expuesto, ya que comprometería la viabilidad del injerto.
El trabajo demuestra que los microinjertos cutáneos HT-MG pueden ser una herramienta útil dentro del abordaje integral de las heridas complejas, especialmente cuando otras terapias no han logrado resultados satisfactorios.
En CMUC, apostamos por la incorporación de técnicas basadas en evidencia, seguras y adaptadas al paciente, que permitan avanzar hacia una cicatrización más rápida y eficaz.
👉 Si te perdiste la primera parte de esta serie, puedes leerla aquí para conocer cómo funciona la técnica HT-MG paso a paso.
Y no olvides seguirnos para descubrir más sobre las nuevas terapias avanzadas en el tratamiento de heridas crónicas.

En este nuevo artículo haremos un breve resumen sobre el pioderma gangrenoso y expondremos un caso clínico.
-
Índice
¿ Qué es el Pioderma gangrenoso?(1,2)
Es un trastorno infrecuente, que provoca la aparición de úlceras cutáneas de gran tamaño y muy dolorosas, en especial en miembros inferiores.
Su etiología o causa es desconocida; sin embargo, se considera que está relacionada con alteraciones del sistema inmunitario. Además, se ha observado una posible asociación con enfermedades inflamatorias intestinales, artritis y ciertos trastornos hematológicos.
-
Curso clínico del Pioderma gangrenoso.(1–3)
El curso y la evolución hacia la úlcera varían según cada paciente; sin embargo, de manera general, la lesión suele iniciarse como un bulto o erupción rojiza en la piel, semejante a una picadura. Con el paso del tiempo, esta evolución tiende a ser desfavorable, ya que la zona se necrosa y acaba transformándose en una úlcera de mayor tamaño.
En cuanto a sus características clínicas, la úlcera por pioderma gangrenoso suele ser profunda, con bordes bien definidos y sobreelevados, rodeados por un halo eritematoso o violáceo. El área periulceral, por su parte, se presenta enrojecida e indurada.
Puede aparecer una única lesión o varias simultáneamente. Con frecuencia, a partir del nódulo inicial, la lesión progresa rápidamente y se transforma en una úlcera profunda en un plazo de apenas 24 a 48 horas.
Según el tipo de pioderma, el cuadro puede comenzar con un nódulo, una pústula o una ampolla, lo que determinará su clasificación específica; por ejemplo, pioderma gangrenoso ampolloso.
En resumen, el pioderma gangrenoso es una dermatosis neutrofílica caracterizada por la aparición de una úlcera necrótica, de rápido crecimiento, muy dolorosa y con bordes inflamatorios y socavados.
Tras la cicatrización, suele quedar una cicatriz atrófica y cribiforme, frecuentemente acompañada de hiperpigmentación residual.
-
Diagnóstico.
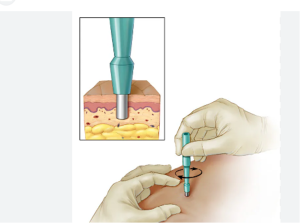
El diagnóstico del Pioderma se realiza mediante las características clínicas y confirmación con biopsia del tejido.
Imagen de biopsia. (4)
El diagnóstico temprano del pioderma gangrenoso es fundamental, ya que permite iniciar rápidamente el tratamiento adecuado. De esta manera, se evita la progresión de la lesión y la aparición de secuelas, reduciendo además el tiempo de dolor y favoreciendo una evolución clínica más rápida y favorable.
-
Tratamiento(1,3,5)
La inmunosupresión es la base para manejar el Pioderma de forma sistémica mediante los corticoides sistémicos y la ciclosporina A.
A nivel tópico, el tratamiento del Pioderma, tiene una doble finalidad; manejo de la lesión mediante la eliminación del tejido necrótico, control del exudado, prevención y control de la sobreinfección, reducir el dolor y favorecer la cicatrización; y por otro lado, controlar el proceso inflamatorio con inmunosupresores tópicos.
Son útiles las curas húmedas con soluciones astringentes en piodermas exudativos y soluciones antisépticas, así como los antibióticos tópicos, o los corticoides tópicos en tratamiento coadyuvante de los medicamentos sistémicos.
-
Caso clínico
Paciente varón de 80 años, independiente para las AVBD que acude a nuestro servicio de Enfermería por ulceras en pierna Izquierda en tratamiento con Decloban pomada y polihexanida en gel alternando los días, y a la llegada a nuestro centro estaba realizando curas con apósitos urgo start plus.
Antecedentes: insuficiencia venosa crónica, policitemia vera.
Tratamiento habitual: con Adiro y furosemida.
Refiere haber iniciado hace 6 meses con una única úlcera necrótica tras comenzar con hidroxicarbamida para su patología de base, debiendo ser retirado tras biopsia de herida tomada y confirmación de pioderma.
Ha tomado ATB oral ciprofloxacino 7 días c/12h por infección por pseudomona areuginosa.
Exploración:
Se observa vendaje torniquete en zona afectada con apósito que cubre toda la superficie lateral externa de las lesiones, con tejido necrótico y esfacelado, y exudado moderado compatible con infección.
Piel perilesional eritematosa, edema perilesional sin fóvea. Signos compatibles con infección.
Se observan varices tronculares dilatadas en ambos MMII, telangiectasias más acentuadas en zonas de maleolos de ambos MMII.
Pulsos distales en ambos MMII presentes.
No refiere claudicación intermitente.
Valoración:
- ITB en pierna derecha de 1.07 mmhg.
- ITB en pierna izquierda de 1.2mmhg.
- Escala Fedpalla: grado II pronóstico bueno para la epitelización.
- Escala EVA: 10 en reposo y aumentado al tacto.
- Escala CEAP: C2
- Diagnóstico: Pioderma gangrenoso s/a tratamiento policitemia vera.
En las siguiente imágenes veremos la evolución favorable de un Pioderma gangrenoso hasta conseguir su epitelización.
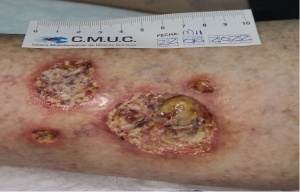
Imagen 1. Valoración inicial Pioderma gangrenoso. CMUC
Imagen 2. Pioderma gangrenoso a los 3 meses de tratamiento. CMUC
Imagen 3. Pioderma gangrenoso a los 9 meses de tratamiento. CMUC
Imagen 4. Alta del paciente con Pioderma gangrenoso por epitelización. CMUC
Imagen 5. Cicatriz tras curación de pioderma. CMUC
Tras 15 meses de tratamiento, sesiones de oxígeno hiperbárico se consigue la epitelización de las lesiones, que además de padecer Pioderma se ha tratado la sobreinfección constante y la insuficiencia venosa.
Inicialmente se comenzó con desbridamiento cortante tras anestesia local, sesiones de ozonoterapia gas y curas en ambiente húmedo con corticoides tópicos hasta comenzar sesiones de oxígeno hiperbárico.
Posteriormente se utilizó alginato de plata en pasta, para combatir la infección junto con antibióticos orales, según resultado de cultivos y antibiogramas, y manejo del exudado, en una etapa de la lesión más exudativa.
Finalmente se consiguió la epitelización completa con proteasa activa.
Las curas se realizaron bajo el concepto TIMERS y en ambiente húmedo, junto con vendajes de compresión de tracción corta que provoco una reducción del edema, aumento del drenaje linfático entre otros efectos positivos de la terapia compresiva.
Recomendaciones al alta;
- Higiene diaria con jabón a base de aceites ozonizados.
- Hidratación con hidratante a base de aceites ozonizados.
- Colocación diaria de media compresiva.
- Deambulación activa diaria.
Bibliografía.
- Pioderma gangrenoso – Síntomas y causas – Mayo Clinic [Internet]. [citado 22 de abril de 2024]. Disponible en: https://www.mayoclinic.org/es/diseases-conditions/pyoderma-gangrenosum/symptoms-causes/syc-20350386
- Pioderma gangrenoso – Trastornos dermatológicos – Manual MSD versión para profesionales [Internet]. [citado 22 de abril de 2024]. Disponible en: https://www.msdmanuals.com/es-es/professional/trastornos-dermatol%C3%B3gicos/hipersensibilidad-y-trastornos-reactivos-de-la-piel/pioderma-gangrenoso
- Ferrándiz-Pulido C, García-Patos Briones V. Pioderma gangrenoso. Diagnóstico y tratamiento. Piel Form Contin En Dermatol. 1 de enero de 2008;23(1):24-9.
- Biopsia de piel – Mayo Clinic [Internet]. [citado 23 de abril de 2024]. Disponible en: https://www.mayoclinic.org/es/tests-procedures/skin-biopsy/about/pac-20384634
- Suárez-Pérez JA, Herrera-Acosta E, López-Navarro N, Vilchez-Márquez F, Prieto JD, Bosch RJ, et al. Pioderma gangrenoso: Presentación de 15 casos y revisión de la literatura. Actas Dermo-Sifiliográficas. 1 de marzo de 2012;103(2):120-6.

La radiodermitis, un efecto secundario de la radioterapia: qué es y cómo paliarlo

¿Por qué hay quien no tolera las medias de compresión?

Insuficiencia Venosa Crónica
Tendencia
-

 Divulgaciónhace 7 años
Divulgaciónhace 7 añosLa radiodermitis, un efecto secundario de la radioterapia: qué es y cómo paliarlo
-
 Divulgaciónhace 5 años
Divulgaciónhace 5 años¿Por qué hay quien no tolera las medias de compresión?
-
 Divulgaciónhace 3 años
Divulgaciónhace 3 añosInsuficiencia Venosa Crónica
-

 Productoshace 5 años
Productoshace 5 añosApositos DACC Cutimed Sorbact
-

 Divulgaciónhace 5 años
Divulgaciónhace 5 añosLesiones por humedad
-

 Divulgaciónhace 7 años
Divulgaciónhace 7 añosPresentación de un caso de quemadura por cáusticos en Paciente Diabético
-

 Caso Clínicohace 4 años
Caso Clínicohace 4 añosDermatitis de estasis: a propósito de un caso
-

 Divulgaciónhace 4 años
Divulgaciónhace 4 añosCuras Húmedas y Secas – Diferencias y Usos







































You must be logged in to post a comment Login