Sin categoría
acné en adultos
Publicado
hace 5 horasel

Índice
Acné en adultos
Introducción (1, 2)
En España, el acné en adultos es una afección bastante frecuente, especialmente entre los jóvenes. Las estimaciones indican que aproximadamente el 74 % de los adolescentes entre 12 y 18 años en España presentan acné. En jóvenes de 18 a 24 años, la prevalencia es de alrededor del 19 % y, en adultos, la frecuencia disminuye cerca del 8 % entre 25 y 34 años y alrededor del 3 % entre 35 y 44 años; siguen teniendo acné.
En términos generales, se estima que entre el 70 % y el 85 % de las personas lo padecen en algún momento de su vida de acné, sobre todo durante la adolescencia, y aunque en muchos casos el acné es leve y temporal, este problema dermatológico afecta a millones de personas en todo el mundo y puede provocar no solo lesiones cutáneas, sino también complicaciones físicas y psicológicas si no se trata adecuadamente.
Por esta razón creemos importante hablar sobre el acné en adultos, sus causas, tipos de lesiones, riesgos de infección, cómo tratar las heridas y qué cuidados deben seguirse para evitar complicaciones, ya que, con el tratamiento adecuado y hábitos de higiene apropiados, es posible controlar y reducir significativamente esta afección.
¿Qué es el acné en adultos? (1, 2)
El acné es una enfermedad inflamatoria crónica de la piel que afecta a las unidades pilosebáceas, es decir, a los folículos pilosos y las glándulas sebáceas. Se produce cuando los poros se obstruyen con grasa (sebo) y células muertas de la piel, lo que permite el crecimiento de bacterias, provoca inflamación y con ello la aparición de diferentes lesiones en la piel, como espinillas, puntos negros, pápulas, pústulas o quistes.
El acné suele aparecer con mayor frecuencia en zonas donde hay más glándulas sebáceas, como la cara, la frente, el pecho, la espalda y los hombros. Entre las principales causas se encuentran los cambios hormonales, especialmente durante la pubertad, la producción excesiva de sebo, la acumulación de células muertas y la proliferación de bacterias en la piel.
Aunque es más frecuente durante la adolescencia, el acné en adultos también puede aparecer entre los 25 y 50 años, especialmente en mujeres. En muchos casos, este acné tiende a ser más profundo y puede dejar cicatrices o marcas permanentes en la piel.
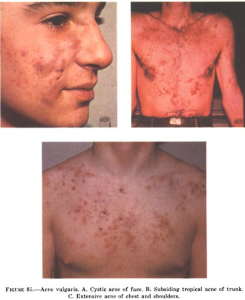
Imagen de acné vulgar. Imagen obtenida en Wikipedia.
Causas del acné en adultos (1)
El desarrollo del acné en adultos es un proceso multifactorial en el que intervienen diversos factores biológicos y ambientales.
Producción de sebo y obstrucción del poro
Uno de los mecanismos principales es la producción excesiva de sebo por parte de las glándulas sebáceas, ya que producen más grasa de lo normal; el sebo puede acumularse en los folículos pilosos favoreciendo la obstrucción de los poros de la piel.
A este proceso de producción excesiva de sebo se suma la acumulación de células muertas en la superficie cutánea; normalmente, estas células se eliminan de forma natural, pero cuando se mezclan con el exceso de sebo pueden formar un tapón que bloquea el folículo piloso y facilita la aparición de comedones, conocidos comúnmente como puntos negros o puntos blancos.
Bacterias y respuesta inflamatoria
Otro factor importante es la participación de bacterias presentes de forma natural en la piel cuando los poros se encuentran obstruidos, como la Cutibacterium acnés, bacteria que se multiplica dentro del folículo piloso, desencadenando una respuesta inflamatoria que da lugar a las lesiones características del acné.
Cambios hormonales y factores externos
Los cambios hormonales también desempeñan un papel relevante en el desarrollo del acné en adultos. Las fluctuaciones hormonales que ocurren durante el ciclo menstrual, el embarazo o la menopausia pueden estimular la actividad de las glándulas sebáceas, aumentando la producción de sebo y favoreciendo la aparición de brotes de acné.
Además de estos factores biológicos, existen factores externos que pueden contribuir al desarrollo o empeoramiento del acné. Entre ellos se encuentran el estrés, el uso de determinados medicamentos, la aplicación de productos cosméticos comedogénicos, la contaminación ambiental, algunos hábitos dietéticos y la predisposición genética. Todos estos elementos pueden favorecer la obstrucción de los poros y aumentar la inflamación cutánea, lo que contribuye a la aparición y persistencia de las lesiones acneicas (1).
Tipos de acné en adultos (3 – 5)
El acné en adultos puede manifestarse mediante diferentes tipos de lesiones cutáneas, cuya aparición depende principalmente del grado de obstrucción del folículo pilosebáceo y del nivel de inflamación presente en la piel. Estas lesiones pueden variar desde formas leves, como los comedones, hasta formas más profundas e inflamatorias que pueden provocar dolor y dejar cicatrices permanentes.
Comedones
Las lesiones más leves del acné son los comedones, que se consideran lesiones no inflamatorias. Estas se producen cuando el folículo piloso se obstruye por la acumulación de sebo y células muertas de la piel.
Existen dos tipos principales de comedones. Los comedones abiertos, conocidos comúnmente como puntos negros, aparecen cuando el poro permanece abierto y el contenido acumulado se oscurece al entrar en contacto con el aire debido a un proceso de oxidación. Por otro lado, los comedones cerrados, o puntos blancos, se forman cuando el poro permanece cerrado y el material acumulado no entra en contacto con el oxígeno, lo que da lugar a minúsculas elevaciones blanquecinas en la superficie de la piel.
Pápulas y pústulas
Cuando el proceso inflamatorio aumenta, pueden aparecer pápulas, que son lesiones elevadas, rojizas e inflamadas que generalmente no contienen pus visible. Estas lesiones son por lo general sensibles o dolorosas a la palpación y reflejan una respuesta inflamatoria del organismo frente a la obstrucción del folículo piloso y la proliferación bacteriana.
Si la inflamación continúa progresando, pueden desarrollarse pústulas, que son lesiones similares a las pápulas pero que contienen pus en su interior. Estas lesiones presentan normalmente un centro blanquecino o amarillento rodeado de enrojecimiento. Las pústulas se forman cuando la respuesta inflamatoria provoca la acumulación de células inmunitarias y material infeccioso dentro del folículo afectado.
Nódulos y acné quístico
En los casos más severos de acné pueden aparecer nódulos, que son lesiones profundas, sólidas y dolorosas que se desarrollan bajo la superficie de la piel. A diferencia de las lesiones más superficiales, los nódulos afectan capas más profundas del tejido cutáneo, por lo que suelen requerir tratamiento médico y presentan un mayor riesgo de dejar cicatrices permanentes.
La forma más grave del acné es el acné quístico, caracterizado por la aparición de quistes inflamatorios llenos de pus que se desarrollan profundamente en la piel. Estas lesiones suelen ser grandes, dolorosas y persistentes, y con frecuencia se asocian a cicatrices permanentes si no se tratan adecuadamente. Debido a su gravedad, este tipo de acné suele requerir tratamiento dermatológico especializado.
Riesgos y complicaciones del acné en adultos (1, 2, 4)
Cuando el acné en adultos no se trata adecuadamente o las lesiones se manipulan de forma incorrecta, pueden aparecer diversas complicaciones que afectan tanto a la salud de la piel como al bienestar general de la persona. Aunque en muchos casos el acné puede considerarse una afección leve, las formas inflamatorias o persistentes pueden generar consecuencias dermatológicas significativas si no se controlan de manera adecuada.
Infecciones bacterianas secundarias
Una de las complicaciones más frecuentes es la aparición de infecciones bacterianas secundarias. Esto puede ocurrir cuando los granos se manipulan, se presionan o se rompen de forma inadecuada. Al hacerlo, las bacterias presentes en la piel pueden penetrar más profundamente en los tejidos cutáneos, lo que aumenta la inflamación y puede agravar la lesión original. Este proceso no solo retrasa la cicatrización, sino que también puede favorecer la aparición de lesiones más dolorosas o extensas.
Cicatrices permanentes
Otra de las complicaciones más importantes del acné en adultos es la formación de cicatrices permanentes, que aparecen cuando las lesiones inflamatorias afectan capas profundas de la piel y dañan las estructuras del tejido cutáneo. Dependiendo del tipo de daño producido, las cicatrices pueden presentarse como depresiones en la piel (cicatrices atróficas) o como áreas elevadas y engrosadas (cicatrices hipertróficas). En muchos casos, estas marcas pueden persistir durante años y resultar difíciles de tratar.
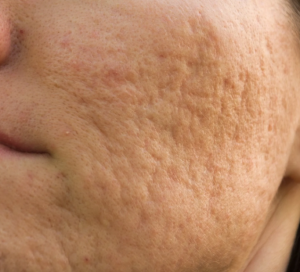
Imagen de cicatrices atróficas en la cara. Fuente de imagen: Eucerin.
Hiperpigmentación postinflamatoria
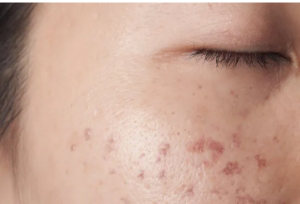
Además, tras la resolución de una lesión inflamatoria, es frecuente que aparezca hiperpigmentación postinflamatoria, que se manifiesta como manchas oscuras en la piel en las zonas donde previamente hubo lesiones acneicas. Estas manchas se producen como consecuencia de la respuesta inflamatoria de la piel y del aumento en la producción de melanina. Aunque no siempre son permanentes, pueden tardar varios meses en desaparecer y resultar estéticamente molestas para quienes las presentan.
Imagen de hiperpigmentación postinflamatoria del acné. Fuente de imagen: Eucerin.
Impacto psicológico y emocional
Por último, el acné en adultos no solo tiene consecuencias físicas, sino también impacto psicológico y emocional. La presencia visible de lesiones en la piel puede afectar la autoestima, generar inseguridad y provocar ansiedad o malestar social en algunas personas. En ciertos casos, estas repercusiones pueden influir en la calidad de vida y en las relaciones sociales, lo que pone de manifiesto la importancia de abordar el acné de manera adecuada y temprana.
Tratamiento del acné en adultos (4, 5)
El tratamiento adecuado de las lesiones producidas por el acné en adultos es fundamental para prevenir complicaciones como infecciones, inflamación persistente o la aparición de cicatrices permanentes. Un manejo correcto de estas lesiones no solo ayuda a mejorar el aspecto de la piel, sino que también contribuye a acelerar el proceso de curación y a evitar que las lesiones empeoren con el tiempo.
Evitar manipular los granos
Una de las recomendaciones más importantes es evitar manipular o reventar los granos, aunque a veces puede resultar tentador intentar eliminar las lesiones manualmente, exprimir o rascar los granos puede empeorar la inflamación y favorecer la entrada de bacterias en capas más profundas de la piel, lo cual puede provocar infecciones secundarias, aumentar el tamaño de la lesión y elevar el riesgo de que queden cicatrices o manchas posteriores.
Estrés y alimentación
Otro factor relevante en la prevención del acné es el control del estrés, ya que las situaciones de estrés prolongado pueden influir en la actividad hormonal del organismo y favorecer la producción de sebo en la piel. Por este motivo, adoptar hábitos que ayuden a manejar el estrés, como la práctica de actividad física o técnicas de relajación, puede contribuir a mejorar la salud cutánea.
La alimentación equilibrada también puede desempeñar un papel importante en el mantenimiento de una piel saludable. Aunque la relación entre dieta y acné puede variar entre personas, mantener una dieta variada y equilibrada contribuye al buen funcionamiento del organismo y puede ayudar a mejorar el estado general de la piel.
Protocolo de las 3H en el acné en adultos
Como enfermería especializada en el deterioro de la integridad cutánea, aplicamos nuestro protocolo de las 3H para el manejo del acné en adultos, centrado en mantener la piel saludable y prevenir complicaciones:
Higiene: mediante una limpieza diaria adecuada para eliminar exceso de sebo, células muertas y residuos que puedan obstruir los poros, mediante el uso de productos específicos para piel con acné, evitando irritantes que empeoren la inflamación. Entre otros, recomendados los jabones syndet de aceites ozonizados, tanto el líquido como la pastilla de jabón, por su poder higienizante.
Hidratación: mediante la aplicación de emolientes y cremas adecuadas para piel acneica que protejan la barrera cutánea, favoreciendo la elasticidad de la piel y ayudando a prevenir cicatrices y lesiones secundarias. Entre otros, recomendamos la crema facial de aceites ozonizados, que proporciona hidratación profunda, efecto calmante y reparación de la barrera cutánea, y su acción hidratante y calmante contribuye a mejorar la tolerancia de la piel acneica a tratamientos tópicos (como peróxido de benzoilo o retinoides) que pueden causar sequedad o irritación.
Humedad: restaurar el equilibrio del manto hidr
olipídico y la barrera cutánea con activos calmantes y reparadores como el fluido facial de aceites ozonizados, entre otros.
Higiene diaria y tratamientos tópicos
Siendo esencial en el manejo del acné, es mantener una higiene adecuada de la piel. Generalmente, se recomienda lavar el rostro una o dos veces al día con limpiadores suaves que ayuden a eliminar el exceso de grasa, las impurezas y las células muertas acumuladas en la superficie cutánea. Es importante evitar productos demasiado agresivos o abrasivos, ya que pueden irritar la piel y empeorar la inflamación. En algunos casos, los productos que contienen ácido salicílico o peróxido de benzoilo pueden resultar útiles, ya que ayudan a reducir la proliferación bacteriana y a controlar el exceso de sebo en la piel.
Además de las 3H de la piel como cuidado diario, el tratamiento del acné suele incluir tratamientos tópicos; entre los más utilizados se encuentran los retinoides tópicos, como el adapaleno o la tretinoína, que ayudan a regular la renovación celular y a prevenir la obstrucción de los poros, así como el peróxido de benzoilo, que posee propiedades antibacterianas, y algunos antibióticos tópicos que contribuyen a reducir la inflamación y controlar la proliferación de bacterias asociadas al acné.
Tratamientos sistémicos
En los casos en los que el acné es moderado o severo, o cuando los tratamientos tópicos no son suficientes, puede ser necesario recurrir a tratamientos sistémicos, que actúan desde el interior del organismo. Estos tratamientos pueden incluir antibióticos orales para controlar la infección bacteriana, terapias hormonales destinadas a regular la actividad de las glándulas sebáceas o, en situaciones más graves, medicamentos como la isotretinoína, que reduce significativamente la producción de sebo y la inflamación cutánea, debiendo ser prescritos y supervisados por un profesional médico especializado como el servicio de dermatología.
Conclusión
El acné en adultos es una afección dermatológica común que puede tener múltiples causas y manifestaciones. Aunque muchas veces se considera un problema estético, en realidad puede provocar infecciones, cicatrices permanentes y afectación emocional si no se maneja adecuadamente.
El diagnóstico temprano, el tratamiento adecuado y una buena higiene de la piel son fundamentales para prevenir complicaciones y mantener una piel saludable.
Referencias
Mayo Clinic. Acné: síntomas y causas [Internet]. Rochester (MN): Mayo Foundation for Medical Education and Research; [citado 9 mar 2026]. Disponible en: https://www.mayoclinic.org/es/diseases-conditions/acne/symptoms-causes/syc-20368047
Sanitas. Acné en adultos [Internet]. Madrid: Sanitas; [citado 9 mar 2026]. Disponible en: https://www.sanitas.es/biblioteca-de-salud/enfermedades-y-trastornos/dermatologicas/acne-adultos
Quirónsalud. Acné: síntomas y tratamiento [Internet]. Madrid: Grupo Quirónsalud; [citado 9 mar 2026]. Disponible en: https://www.quironsalud.com/es/enfermedades-sintomas/acne
Cleveland Clinic. Acne Papules [Internet]. Cleveland (OH): Cleveland Clinic; [citado 9 mar 2026]. Disponible en: https://my.clevelandclinic.org/health/diseases/22905-acne-papules
MedlinePlus. Cuidados personales para el acné [Internet]. Bethesda (MD): National Library of Medicine; [citado 9 mar 2026]. Disponible en: https://medlineplus.gov/spanish/ency/patientinstructions/000750.htm
Sin categoría
Desbridamiento cortante
Publicado
hace 3 semanasel
21 de abril de 2026Por
CMUC Admin
El desbridamiento cortante es una de las técnicas más utilizadas en el manejo avanzado de heridas crónicas. Su objetivo es eliminar tejido muerto, dañado o infectado para favorecer la cicatrización y mejorar el estado del lecho de la herida.
En este artículo explicamos qué es el desbridamiento, para qué sirve y en qué casos se utiliza el desbridamiento cortante, una técnica habitual en el tratamiento de úlceras y lesiones complejas.
Índice
¿Qué es el desbridamiento?
El desbridamiento, también denominado aseo quirúrgico, consiste en la eliminación del tejido muerto, dañado o infectado con el objetivo de mejorar el estado del tejido restante y favorecer la cicatrización.
Este procedimiento puede realizarse mediante diferentes técnicas, como:
-
desbridamiento quirúrgico o cortante.
-
desbridamiento mecánico.
-
desbridamiento químico o enzimático.
-
desbridamiento autolítico.
-
desbridamiento mediante terapia larval.
El desbridamiento permite un abordaje muy selectivo de la lesión. Mediante instrumentos como el bisturí, la cureta o la cuchara de Volkmann es posible retirar manualmente el tejido desvitalizado de una parte o de la totalidad de la herida.
Objetivos del desbridamiento de heridas.
El valor del desbridamiento reside en su papel fundamental en la cicatrización de las lesiones. Sus principales objetivos son:
-
Eliminar restos necróticos, esfacelos y detritus celulares que dificultan la cicatrización y favorecen la infección.
-
Reducir o eliminar el mal olor de la herida.
-
Favorecer la restauración funcional y estructural de la piel.
-
Facilitar la curación al acelerar las fases de proliferación celular.
-
Permitir una mejor valoración del lecho de la herida, incluyendo posibles focos de exudado o abscesos y la profundidad de las capas afectadas.
¿Qué es el desbridamiento cortante?
El desbridamiento cortante, también denominado desbridamiento agudo, consiste en retirar el tejido muerto mediante instrumentos como el bisturí o las tijeras.
Esta técnica suele emplearse principalmente en heridas superficiales o cuando es necesario eliminar rápidamente tejido necrótico. En muchos casos requiere repetirse en varias curas para lograr retirar completamente el tejido desvitalizado.
El manejo de las heridas es una de las funciones fundamentales de los profesionales de enfermería. Por ello, conocer los distintos tratamientos disponibles, tanto físicos como farmacológicos, resulta esencial.
Además de una adecuada limpieza de la herida, el desbridamiento es una técnica clave para favorecer una correcta cicatrización.
Las heridas son lesiones en las que se produce una pérdida de continuidad en los tejidos blandos. Entre ellos se incluyen la piel, el tejido subcutáneo, músculos, tendones, nervios y otros tejidos blandos del organismo.
La presencia de bacterias y exudado puede provocar una cicatrización tórpida, lo que genera complicaciones y molestias en los pacientes.
Por este motivo, una correcta limpieza y un desbridamiento eficaz ayudan a reducir la contaminación bacteriana y favorecen el proceso de curación.
Antes de realizar cualquier desbridamiento es imprescindible realizar un diagnóstico diferencial del tipo de úlcera. Según su origen y características, se determinará si el desbridamiento es o no la técnica más adecuada.
Contraindicaciones del desbridamiento cortante.
Las contraindicaciones más conocidas del desbridamiento cortante son:
-
Arteriopatía periférica grave (EAP) hasta que se haya realizado una revascularización adecuada.
-
Presencia de placas necróticas secas en talones.
-
Pioderma gangrenoso activo.
El desbridamiento cortante también está contraindicado cuando:
-
No existe experiencia o formación suficiente en la técnica.
-
El aporte vascular es insuficiente, como en lesiones arteriales sin posibilidad de revascularización.
-
No existe cobertura antibacteriana sistémica en caso de riesgo de sepsis.
-
El paciente presenta trastornos de la coagulación o está bajo tratamiento anticoagulante.
Riesgos del desbridamiento cortante.
Como cualquier procedimiento clínico, el desbridamiento cortante puede presentar ciertos riesgos si no se realiza correctamente. Entre ellos destacan:
-
Dolor durante el procedimiento.
-
Hemorragia.
-
Retirada incompleta del tejido necrótico.
-
Riesgo de infecciones secundarias que pueden diseminarse a través del torrente sanguíneo.
-
Fracaso del tratamiento por un diagnóstico incorrecto del tipo de úlcera.
Para controlar el dolor es recomendable utilizar analgesia o anestesia local cuando sea necesario.
Asimismo, para evitar infecciones secundarias es fundamental mantener una adecuada asepsia durante el procedimiento y realizar un correcto tratamiento posterior del lecho de la herida.
Recomendaciones para realizar un desbridamiento.
Antes de realizar el desbridamiento en extremidades inferiores es recomendable realizar una evaluación vascular completa, por ejemplo para descartar insuficiencia arterial.
No se deben desbridar úlceras por presión en miembros isquémicos cuando presentan una escara dura, seca y estable.
En estos casos se recomienda:
-
Evaluar la herida diariamente para detectar signos de infección como eritema, dolor, edema, purulencia, fluctuación, crepitación o mal olor.
-
Consultar de forma urgente con cirugía vascular si aparecen estos signos.
-
Realizar un desbridamiento urgente si existen signos de infección y si se ajusta a los objetivos terapéuticos del paciente.
-
Desbridar el tejido desvitalizado cuando sea apropiado para la situación clínica del paciente.
-
Seleccionar el método de desbridamiento más adecuado según el estado del paciente, las características de la úlcera y el contexto asistencial.
-
Utilizar métodos mecánicos, autolíticos, enzimáticos o bioquirúrgicos cuando no exista una necesidad urgente de drenaje o eliminación del tejido necrótico.
Cuando el desbridamiento cortante se realiza en presencia de celulitis avanzada, crepitación, fluctuación o sepsis secundaria a infección de la úlcera, debe ser realizado exclusivamente por profesionales cualificados y con formación específica, utilizando siempre instrumentos estériles.
También debe utilizarse con precaución en pacientes con:
-
compromiso inmunológico
-
suministro vascular comprometido
-
ausencia de cobertura antibacteriana sistémica
Además, está contraindicado en pacientes con trastornos hemorrágicos o bajo terapia anticoagulante.
En el caso de úlceras crónicas, el desbridamiento de mantenimiento puede repetirse hasta que el lecho de la herida esté cubierto por tejido de granulación y libre de tejido necrótico.
El desbridamiento cortante es una técnica fundamental en el tratamiento de heridas crónicas, úlceras por presión y otras lesiones complejas. Cuando se realiza por profesionales cualificados y tras una correcta valoración clínica del paciente, permite eliminar tejido necrótico, reducir el riesgo de infección y favorecer la cicatrización de la herida.
Si quieres profundizar más, puedes consultar también nuestro artículo sobre desbridamiento de heridas y sus diferentes técnicas en https://www.ulceras.info/desbridamiento/
Saber más
Puedes contactar con nosotros o solicitar una valoración a través de nuestra web: https://www.centroulcerascronicas.com
Bibliografía
- Desbridamiento de heridas – Bupa Latam [Internet]. [citado 28 de junio de 2022]. Disponible en: https://www.bupasalud.com/salud/desbridamiento-heridas
- Montero EC. Cuando el desbridamiento cortante «enfada» a la úlcera [Internet]. Elena Conde Montero. 2022 [citado 28 de junio de 2022]. Disponible en: https://www.elenaconde.com/desbridamiento-cortante-enfada-ulcera/
- Martínez-Méndez JR, Serracanta-Domènech J, Monclús-Fuertes E, Pérez del Caz D, López-Suso E, García-Contreras J de D, et al. Guía clínica de consenso en el uso de desbridamiento enzimático en quemaduras con NexoBrid®. Cir Plástica Ibero-Latinoam. junio de 2017;43(2):193-202.
- Tipos de desbridamiento de heridas. Técnica enfermera – Revista Electrónica de Portales Medicos.com [Internet]. [citado 28 de junio de 2022]. Disponible en: https://www.revista-portalesmedicos.com/revista-medica/tipos-desbridamiento-heridas-tecnica-enfermera/
- Desbridamiento de Heridas Quirúrgicas Y Ulceras de la Piel – GNEAUPP [Internet]. 2016 [citado 28 de junio de 2022]. Disponible en: https://gneaupp.info/desbridamiento-de-heridas-quirurgicas-y-ulceras-de-la-piel/
- Desbridamiento. En: Wikipedia, la enciclopedia libre [Internet]. 2021 [citado 28 de junio de 2022]. Disponible en: https://es.wikipedia.org/w/index.php?title=Desbridamiento&oldid=139223121
- Preevid SM de S. Banco de preguntas Preeevid. ¿Es recomendable el desbridamiento enzimático o quirúrgico en úlceras necróticas secas en el talón? [Internet]. Preevid. Servicio Murciano de Salud. Region de Murcia; 2014. Disponible en: http://www.murciasalud.es/preevid.php?op=mostrar_pregunta&id=19780
- Edsberg LE, Black JM, Goldberg M, McNichol L, Moore L, Sieggreen M. Revised National Pressure Ulcer Advisory Panel Pressure Injury Staging System. J Wound Ostomy Continence Nurs. noviembre de 2016;43(6):585-97.
Sin categoría
Infecciones de la piel en verano
Publicado
hace 10 mesesel
21 de julio de 2025Por
CMUC Admin
En la primera parte de este artículo te hablábamos sobre los problemas cutáneos más comunes en verano, como la foliculitis, el sarpullido por calor o la alergia al sol, explicando por qué se producen y cómo prevenirlos. En esta segunda parte os hablaremos de las infecciones de la piel en verano.
Profundizaremos en afecciones como la dermatitis atópica o de contacto, pitiriasis versicolor, queratolisis punctata, infecciones fúngicas como el pie de atleta o candidiasis vaginal, y también en las temidas picaduras de insectos y medusas. Todas ellas pueden intensificarse durante los meses de calor, sobre todo si no se detectan a tiempo o no se tratan de forma adecuada.
Conocer sus causas, síntomas y pautas de prevención es clave para mantener una piel sana también en verano, especialmente si tienes piel sensible o antecedentes de alergias o infecciones cutáneas.
Índice
Dermatitis de contacto
La dermatitis de contacto se produce cuando la piel entra en contacto con una sustancia que provoca una reacción alérgica o irritativa. Suele manifestarse con enrojecimiento, descamación y picor, y en verano es especialmente común en personas que practican deportes acuáticos.
Esto se debe a que pueden desarrollar reacciones a componentes presentes en materiales como las gafas de natación, gorros de goma o máscaras de buceo. En muchos casos, estas reacciones son causadas por sustancias como la dibutiltiourea o dietiltiourea, o por tratamientos químicos del agua, como el bromo o el cloro de las piscinas.
Estas dermatitis suelen respetar las zonas cubiertas y son más o menos intensas según la sensibilidad individual.
Dermatitis atópica
Aunque no es exclusiva del verano, la dermatitis atópica puede empeorar durante esta estación por diferentes factores ambientales:
-
El sudor excesivo puede favorecer el eccema, especialmente en los pliegues.
-
Pasar muchas horas en agua clorada o salada, sin aclarado posterior, puede resecar y agredir la piel.
-
Además, el uso de protección solar inadecuada para pieles sensibles puede irritarla aún más.
Por eso es importante adaptar el cuidado de la piel durante el verano, utilizando productos suaves, adecuados para piel atópica y evitando agentes irritantes.
Pitiriasis versicolor
También conocida como tiña versicolor, esta afección se manifiesta con manchas de color rosado o marrón claro que aparecen especialmente en la espalda, el pecho o el cuello. Curiosamente, estas manchas se vuelven blancas al exponerse al sol, por lo que a menudo se confunden con “manchas por el sol”.
Está causada por un crecimiento excesivo del hongo Pityrosporum ovale, que vive de forma natural en los poros de la piel. Su proliferación está favorecida por el exceso de humedad y calor, como el sudor.
Para prevenir esta afección es fundamental mantener una buena higiene diaria, especialmente después de sudar, y secar muy bien la piel tras el baño. También se recomienda el uso de productos higienizantes adecuados para este tipo de piel.
Queratolisis punctata
Esta afección, poco conocida pero relativamente frecuente, está causada por una bacteria llamada Corynebacterium. Afecta principalmente a personas con sudoración excesiva en los pies o que caminan frecuentemente descalzas.
Los microorganismos responsables “devoran” la capa superficial de la piel, provocando lesiones con forma de cráteres, un aspecto sucio y un olor muy característico. Entre sus manifestaciones clínicas más habituales están la hiperhidrosis (exceso de sudor) y la bromhidrosis plantar (mal olor), en algunos casos acompañada de lesiones cutáneas características.
El diagnóstico suele ser clínico, aunque puede confundirse con otras enfermedades, especialmente infecciones por hongos, por lo que es importante conocerla y saber diferenciarla.
Molusco contagioso
El molusco contagioso, conocido también como “verruga de agua”, es una infección causada por un virus de la familia de los Poxvirus. Se transmite principalmente a través del contacto directo con la piel de una persona infectada, aunque también puede contagiarse mediante objetos contaminados, como toallas, ropa o juguetes.
Es especialmente frecuente en niños, aunque los adultos también pueden verse afectados.
Las lesiones suelen multiplicarse y, aunque tienden a desaparecer por sí solas con el tiempo (pueden tardar entre 1 y 3 años), resultan molestas e incómodas por el picor y la inflamación que generan.
El tratamiento habitual es la eliminación de las verrugas en consulta, además de cuidados domiciliarios con productos antisépticos y virucidas adecuados.
Para aliviar los síntomas, especialmente el picor provocado por la respuesta inflamatoria del cuerpo, es importante aplicar productos que calmen la piel y ayuden a su recuperación.
Pie de atleta
El pie de atleta es una infección fúngica provocada por dermatofitos, un tipo de hongo que afecta sobre todo a los surcos entre los dedos de los pies. Es una afección muy común en verano, ya que se contagia fácilmente en piscinas, duchas públicas o suelos húmedos.
Los síntomas incluyen enrojecimiento, fisuras, descamación de la piel y, en algunos casos, ampollas o vesículas que producen picor.
Para tratar esta infección se suelen utilizar cremas o polvos antifúngicos que contienen principios activos como miconazol, clotrimazol, terbinafina o tolnaftato.
Además del tratamiento médico, es esencial establecer cuidados diarios para prevenir la reinfección:
-
Mantener los pies limpios y bien secos.
-
Usar calzado abierto o transpirable.
-
Elegir calcetines de algodón o materiales que favorezcan la transpiración.
-
Evitar caminar descalzo en zonas húmedas públicas.
El uso de jabones antisépticos y productos adecuados puede marcar la diferencia entre un pie sano o una recaída continua.
Candidiasis vaginal
Otra de las infecciones de la piel en verano que se suelen dar con el uso frecuente de bañadores húmedos y el aumento de la temperatura, crea las condiciones ideales para el crecimiento de Candida albicans, el hongo responsable de la candidiasis vaginal.
Entre los síntomas más comunes están:
-
Picor intenso en la vulva o vagina
-
Ardor o escozor
-
Enrojecimiento e inflamación
-
Flujo espeso, blanco y grumoso, similar al requesón
-
Molestias al orinar o durante las relaciones sexuales
Cada mujer puede experimentar estos síntomas con distinta intensidad, por lo que, ante cualquier sospecha, lo más recomendable es acudir al médico.
Para prevenir la candidiasis se aconseja:
-
Mantener la zona íntima seca
-
Cambiar con frecuencia el bañador
-
Usar toallas limpias y evitar ropa sintética
-
Elegir ropa interior de algodón y transpirable
Picaduras: mosquitos, medusas y otras
Durante el verano, tanto en la playa como en la montaña, estamos más expuestos a sufrir picaduras de insectos y animales marinos, como mosquitos, medusas o incluso arañas.
Las picaduras de mosquitos suelen ser leves pero muy molestas, mientras que las de medusa, aunque más raras, son fácilmente reconocibles por el ardor inmediato y las marcas en la piel.
En cuanto a las arañas, aunque son menos comunes, sus picaduras pueden causar reacciones más intensas, incluso llegar a producir ampollas o necrosis en algunos casos. Por eso, si tras una picadura observas inflamación excesiva, ampollas o signos de infección, es fundamental acudir al médico.
¿Qué hacer ante una picadura de medusa?
-
Lava la zona con agua salada (¡nunca con agua dulce!).
-
Aplica frío local para reducir la inflamación.
-
Evita la exposición al sol en la zona afectada.
-
Protege la piel para prevenir cicatrices tras la curación.
El tratamiento adecuado aliviará los síntomas y ayudará a evitar complicaciones.
Como has visto, durante el verano pueden aparecer muchas infecciones de la piel en verano que van más allá de lo habitual. Desde dermatitis e infecciones por hongos o bacterias, hasta picaduras y problemas víricos, es fundamental conocer sus causas, saber identificarlas y actuar a tiempo.
Mantener una higiene adecuada, proteger la piel del sol, evitar la humedad prolongada y observar cualquier cambio inusual son pasos clave para disfrutar del verano sin sobresaltos dermatológicos.
Y recuerda: ante cualquier duda o si los síntomas persisten, consulta siempre con un especialista. El cuidado preventivo y un diagnóstico temprano marcan la diferencia en la salud de tu piel.
Esperamos que esta guía te haya servido para comprender mejor cómo protegerte de estos problemas estivales. Y si aún no lo has leído, te recomendamos visitar la primera parte de este artículo, donde hablamos sobre afecciones como la foliculitis, el sarpullido por calor o la alergia al sol.
Bibliografía
-
Pitiriasis versicolor – Síntomas y causas – Mayo Clinic
https://www.mayoclinic.org/es-es/diseases-conditions/tinea-versicolor/symptoms-causes/syc-20378385 -
Queratólisis punctata – MedlinePlus
https://medlineplus.gov/spanish/ency/esp_imagepages/2460.htm -
Guía-ABE – Queratolisis Punctata
https://www.guia-abe.es/temas-clinicos-queratolisis-punctata -
Molusco contagioso – Manual MSD
https://www.msdmanuals.com/es/hogar/trastornos-de-la-piel/infecciones-v%C3%ADricas-de-la-piel/molusco-contagioso -
Pie de atleta – Síntomas y causas – Mayo Clinic
https://www.mayoclinic.org/es-es/diseases-conditions/athletes-foot/symptoms-causes/syc-20353841 -
muvucare. Calcetín pie diabético – MUVU
https://www.muvucare.com/productos/calcetin-pie-diabetico-leros/ -
Candidiasis vaginal, una infección frecuente en verano – Kern Pharma
https://www.kernpharma.com/es/blog/candidiasis-vaginal-una-infeccion-frecuente-en-verano -
Picaduras de medusa – Mayo Clinic
https://www.mayoclinic.org/es-es/diseases-conditions/jellyfish-stings/symptoms-causes/syc-20353284 -
Esto es lo que tienes que hacer si te pica una medusa – COPE
https://www.cope.es/emisoras/illes-balears/baleares/mallorca/noticias/esto-que-tienes-que-hacer-pica-una-medusa-20200627_789533 -
Ozopick – Laboratorios Ozoaqua
https://www.ozoaqua.es/ozopick-3/
Sin categoría
Día Mundial de las úlceras por presión
Publicado
hace 3 añosel
17 de noviembre de 2022
El 17 de noviembre se celebra mundialmente el día Mundial de las úlceras por presión (UPP). En entradas anteriores hemos hablado de la prevención de estas o de algún caso clínico. Hoy vamos a rememorar sus causas, donde y cuando se producen, y mostrar algún caso clínico que hemos tenido en nuestro centro.
Las úlceras por presión (UPP) son heridas en la piel por permanecer durante un largo periodo de tiempo en la misma posición, suelen formarse principalmente en las zonas de la piel más cerca de donde están los huesos y lugares con poco relleno de grasa, como tobillos, talones o caderas. El riesgo aumenta en personas que utilizan una silla de ruedas, que están en cama sin poderse cambiar de posición o tienen la movilidad reducida. Las úlceras por presión pueden causar infecciones graves, las cuales pueden poner la vida en peligro. Algunas enfermedades crónicas como por ejemplo la diabetes y el endurecimiento de las arterias pueden dificultar la curación de las úlceras por presión.1
Índice
¿Cómo ocurren las úlceras por presión?
La causa más común de estas úlceras es la falta de alivio de la presión en la piel durante un largo periodo de tiempo.
Es importante saber que estas úlceras pueden comenzar rápidamente, solo con permanecer en la misma posición durante dos horas puede aparecer ya una úlcera por presión grado I. La presión durante este tiempo extenso reduce el suministro de sangre en esa zona de la piel y al tejido bajo esa piel, ocasionando un daño en el tejido, deterioro de la piel y una úlcera por presión.
Situaciones comunes de mucha presión pueden ser:
- Estar sentado por mucho tiempo sin cambiar el apoyo del peso del cuerpo.
- Estar acostado por mucho tiempo sin darse la vuelta.
- Ropa y zapatos muy ajustados.
- Estar sentado o acostado en objetos duros, como costuras gruesas, botones en el colchón, conectores de catéter…
Otra causa es por fricción, que se produce cuando la piel roza contra la ropa.
O por rozamiento cuando dos superficies se mueven en dirección opuesta.
Localización de las úlceras por presión
Los puntos más susceptibles de aparición de úlceras por orden de frecuencia son: sacro, talón, maléolos externos, glúteos, trocánteres, omóplatos, isquion, occipucio, codos, crestas ilíacas, orejas, apófisis espinosas, cara interna de rodillas, cara externa de rodillas, maléolos internos y bordes laterales de los pies.
Riesgos de tener una úlcera por presión
- Pérdida de masa muscular. La masa muscular actúa como amortiguador natural sobre las áreas óseas. Cuando no se ejercitan los músculos estos tienden a encogerse, se vuelven menos voluminosos y se atrofian.
- Tener sobrepeso o estar por debajo del peso normal. Cuando se tiene sobrepeso es más difícil mover el peso del cuerpo y así aliviar la presión, y toda la grasa de más necesita oxígeno y nutrientes que le saca a la piel. En cambio, cuando una persona está por debajo de su peso normal falta esa grasa normal para proteger las áreas del cuerpo y así con poca cantidad de presión producirse una lesión.
- Reducción de circulación. A la piel le cuesta más sanar si hay mala circulación, debido a que el flujo sanguíneo esta reducido y la piel no recibe los nutrientes y oxigeno necesario.
- Enfermedad o estado de salud general malo. (Fiebre, infecciones, mala nutrición, enfermedades crónicas como la diabetes).
- Humedad. La piel mojada puede deteriorarse más fácilmente.
- Piel seca. Puede agrietarse, inflamarse e infectarse.
- Edad. El envejecimiento cambia la piel, se vuelve más delgada, se seca más fácilmente, y es más frágil.
- Tejido cicatrizado. Es más frágil que la piel normal.
- La espasticidad. Causan que los brazos o piernas choquen con un objeto, o que rocen contra una superficie (como las sábanas).
- Calor o frío extremo.
- Alcohol o drogas. Las personas descuidan los alivios de presión y otras necesidades del cuidado personal.
- La depresión.
Existen escalas para calcular el riesgo
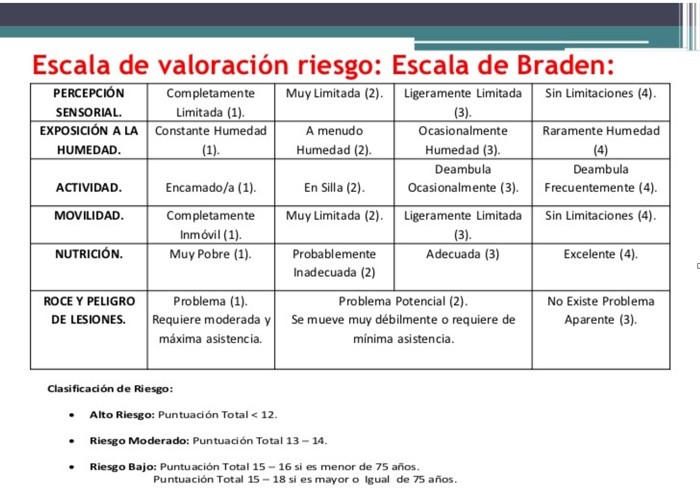
La escala Braden evalúa el riesgo de desarrollar úlceras por presión en base a la sensibilidad y humedad de la piel, la fricción del cuerpo con las sábanas, la movilidad, actividad y nutrición del paciente.
La escala Norton contempla cinco parámetros para evaluar el riesgo: Estado general, estado mental, actividad, movilidad e incontinencia.
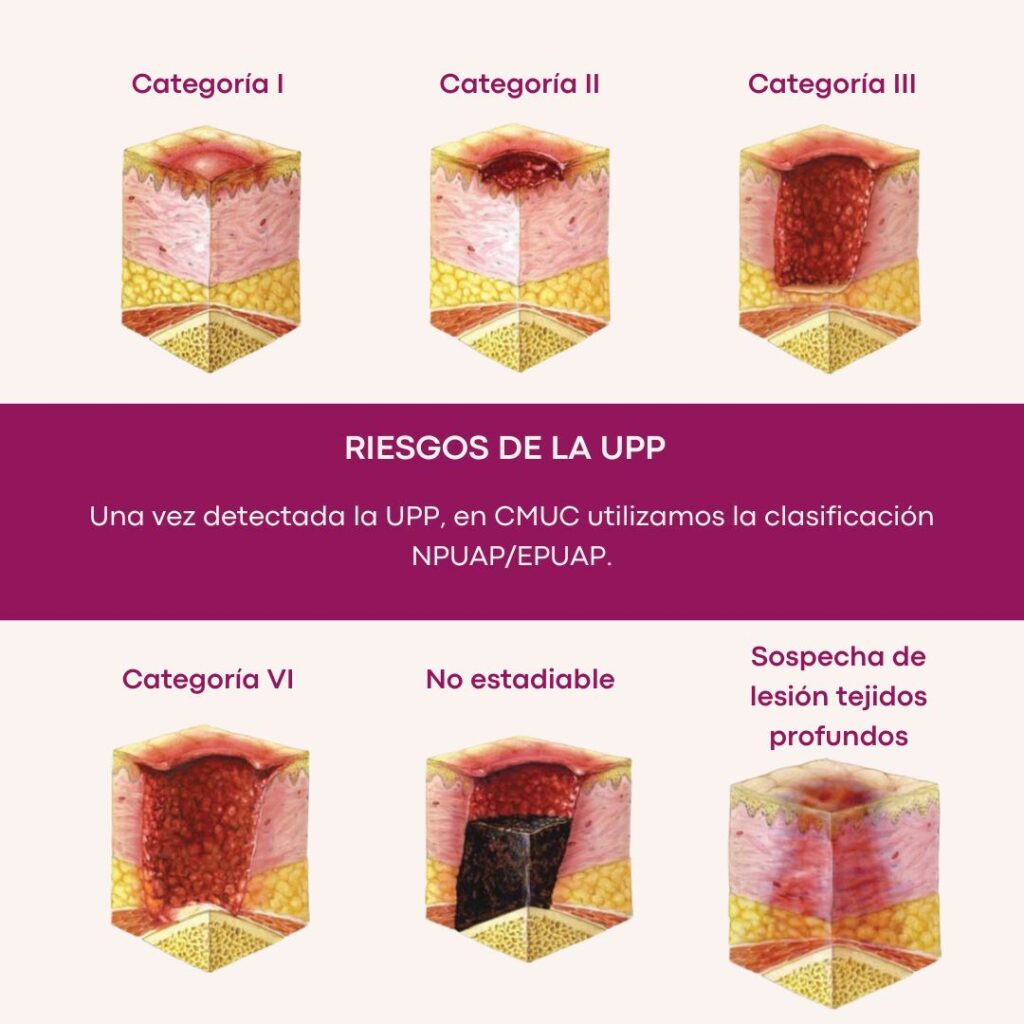
En nuestro centro utilizamos la clasificación de UPP NPUAP/EPUAP:
Bibliografía
- Úlcera por presión.[monografía en Internet].2021.[acceso el 18 de octubre 2022]. Disponible en https://medlineplus.gov/spanish/pressuresores.html#:~:text=Las%20%C3%BAlceras%20por%20presi%C3%B3n%20son,los%20talones%20y%20las%20caderas.
- Úlceras por presión.[Monografía en Internet]. familydoctor.org. 2020 [acceso el 18 de octubre de 2022]. Disponible en: https://es.familydoctor.org/condicion/llagas-por-presion/?adfree=true
- Causas y riesgos de úlceras por presión.[monografía en Internet]. Msktc.org. [acceso el 18 de octubre de 2022]. Disponible en: https://msktc.org/sci/factsheets/causas-y-riesgos-de-%C3%BAlceras-por-presi%C3%B3n
- Investigación RS. Prevención y tratamiento de UPP.[Monografía en Internet]. ▷ RSI – Revista Sanitaria de Investigación. 2022 [acceso el 18 de octubre de 2022]. Disponible en: https://revistasanitariadeinvestigacion.com/prevencion-y-tratamiento-de-upp/
- National Pressure Ulcer Advisor Panel, European Pressure Ulcer Advisory Panel and Pan Pacificl Pressure Injury Alliance. Prevención y Tratamiento de las úlceras por presión: Guía de consulta rápida. Emily Heasker (Ed.) Cambridge Media: Perth, Australia;2014. Versión Española.
Imágenes
- Prevención y cuidados de las úlceras por presión. [Monografía en Internet]. Instituto Quirúrgico de Andalucía IQA. 2014 [acceso el 18 de octubre de 2022]. Disponible en: https://iqaquiron.com/portal/prevencion-y-cuidados-de-las-ulceras-por-presion/
- Úlceras por presión: Tratamiento.[Monografía en Internet]. Ulceras.net. [acceso el 18 de octubre de 2022]. Disponible en: https://ulceras.net/monografico/115/103/ulceras-por-presion-tratamiento.html
- Español E. #RevistasElsevier Puntuación de la escala de Norton al ingreso y mortalidad en pacientes hospitalizados en Medicina Interna https://t.co/Aq8xnEOzKR pic.twitter.com/zqj7lappll [Monografía en Internet]. Twitter. 2018 [acceso el 18 de octubre de 2022]. Disponible en: https://twitter.com/

La radiodermitis, un efecto secundario de la radioterapia: qué es y cómo paliarlo

¿Por qué hay quien no tolera las medias de compresión?

Insuficiencia Venosa Crónica
Tendencia
-

 Divulgaciónhace 7 años
Divulgaciónhace 7 añosLa radiodermitis, un efecto secundario de la radioterapia: qué es y cómo paliarlo
-
 Divulgaciónhace 5 años
Divulgaciónhace 5 años¿Por qué hay quien no tolera las medias de compresión?
-
 Divulgaciónhace 3 años
Divulgaciónhace 3 añosInsuficiencia Venosa Crónica
-

 Productoshace 5 años
Productoshace 5 añosApositos DACC Cutimed Sorbact
-

 Divulgaciónhace 5 años
Divulgaciónhace 5 años¿Qué es una ostomía?
-

 Caso Clínicohace 4 años
Caso Clínicohace 4 añosDermatitis de estasis: a propósito de un caso
-

 Divulgaciónhace 5 años
Divulgaciónhace 5 añosCuras Húmedas y Secas – Diferencias y Usos
-

 Divulgaciónhace 6 años
Divulgaciónhace 6 añosLesiones por humedad




















You must be logged in to post a comment Login