Divulgación
Sever: inflamación de los cartílagos
Publicado
hace 4 añosel
Por
CMUC Admin
Índice
Sever: la inflamación de los cartílagos
El dolor del talón posterior clasificado como apofisitis del calcáneo o enfermedad de Sever es una patología musculoesquelética común en los niños en crecimiento, con picos de presentación que varían entre los 8 a 16 años y que se encuentran directamente relacionados con la presencia de fisis o cartílago de crecimiento en el calcáneo.
En 1912, James Warren Sever, médico estadounidense, describió esta afección caracterizada por dolor en la región posterior e inferior del talón en niños y adolescentes muy activos y/o con sobrepeso.
La apofisitis del calcáneo es una condición autolimitada relacionada con cambios fisiológicos en la apófisis del calcáneo en niños en crecimiento y durante la transición hacia la adolescencia, y que en la mayoría de los casos tiene una relación directa con la tracción repetitiva de la inserción del tendón de Aquiles sobre calcáneo.
Incidencia de la enfermedad Sever
Esta patología afecta a niños de hasta 16 años, que practican deporte de manera regular y con una intensidad no adecuada para su edad.Aunque es más común en niños, las niñas también presentan la enfermedad, pero con un debut a edades más tempranas, ya que el inicio de la pubertad es más precoz que en los niños.
Habitualmente se presenta de forma unilateral coincidiendo con la pierna dominante, aunque en ocasiones la aparición es bilateral.
Etiología
En un primer momento se describe la enfermedad como la osteocondrosis o necrosis local en la apófisis del calcáneo, producida por las fuerzas de cizallamiento que actúan sobre la apófisis calcánea, por la inserción del tendón de Aquiles y la cara plantar del calcáneo.
Esta etiología necrótica es descartada por los estudios histológicos realizados en calcáneos que sufrían la patología.
Durante las fases de crecimiento, se produce un desequilibrio entre la musculatura gastronemia y la línea de crecimiento óseo dando lugar a un tendón de Aquiles corto funcionalmente, lo que intensifica las tensiones producidas a través del tendón de Aquiles durante la fase de apoyo total sobre la apófisis calcánea.
El tejido principal que se opone a las fuerzas de tracción del tendón de Aquiles es la Fascia plantar. El movimiento de Windlass actuando a través de las articulaciones metatarsofalángicas con una contribución particular desde la primera articulación metatarsofalángica es el responsable del incremento de tensión en la fascia plantar.
Al producirse la fuerte contracción del soleo y de los gemelos en la fase final del contacto total para producir la elevación del talón del suelo, se produce una extensión pasiva de las articulaciones metatarsofalángicas.
Como resultado, la fascia plantar alberga la cara plantar de las cabezas metatarsales y produce el mecanismo de Windlass incrementando la tensión de la fascia plantar, aumentando el arco longitudinal interno y oponiendo resistencia a la rotación posterior y superior del calcáneo.
El desarrollo del dolor posterior del talón asociado a la enfermedad de Sever aparece relacionado con la incapacidad del centro de crecimiento para encargarse de las fuerzas de flexión y cizallamiento generadas durante las actividades de carga.
Cuando estas fuerzas exceden la capacidad de soportar estas fuerzas por parte del centro de crecimiento, microdesgarros y microtraumatismos dan lugar a un proceso de inflamación y dolor.
Manifestaciones clínicas de Sever
Clínicamente, los niños con Sever presentan un dolor de varias semanas de evolución, que ha ido aumentando con el paso del tiempo y que se ha ido haciendo autolimitante, es decir, ha pasado de ser una molestia incómoda para hacer deporte a un dolor que aparece justo al comenzar la actividad y que no deja realizarla.
En los primeros estadíos el dolor sólo se muestra al finalizar el ejercicio y cesa de manera espontánea a los minutos, con el reposo. Conforme avanza la enfermedad (hay una mayor plurifragmentación en osículos de la apófisis cartilaginosa) el dolor empieza antes, durante el propio desarrollo de la actividad física y tarda más tiempo en calmarse. La evolución patológica termina por incapacitar de forma permanente al paciente para correr, saltar o para realizar cualquier acto que conlleve una solicitación de la musculatura posterior de la pierna y un impacto contra el suelo.
A la exploración física el dolor es localizable a la digitopresión lateral, medial, perpendicular y plantar, a nivel del talón, en su parte posterior; dicho dolor aumenta si provocamos una flexión dorsal pasiva o activa o una flexión plantar activa contrarresistencia (ponerse de puntillas).
Clínicamente no suele haber eritema o inflamación local, pero si puede haber un engrosamiento de la inserción del tendón de Aquiles.
A la exploración, la movilidad articular de la articulación tibio-peroneo-astragalina (ATPA) suele estar limitada, es decir, existe un equino funcional de tobillo, compatible con retracción de la musculatura posterior de la pierna, que podrá deberse a los gemelos o al sóleo.
Esta retracción normalmente es bilateral, aun cuando la apofisitis es unilateral.
Factores predisponentes para Sever
Existen factores etiológicos coadyuvantes que contribuyen al desarrollo de la apofisitis entre los cuales encotramos:
- Pie equino, cavo, o plano valgo.
- Deportes que exigen sobre uso de la musculatura gastrosólea.
- Malos hábitos deportivos como la ausencia de estiramientos.
- Deportes de alto impacto en talón.
- Mala elección del calzado o su uso inapropiado.
- Realización de deporte sobre superficies muy duras.
Diagnóstico por imagen Sever
Existen diversas opiniones en torno a la interpretación de los signos radiológicos, especialmente en la radiografía convencional, la cual en la mayoría de los casos se muestra con cambios óseos similares en pacientes asintomáticos o pacientes con dolor sugestivo de enfermedad de Sever.
Sin embargo, hay algunos signos radiológicos específicos que sí hay que valorar, tales como: Fragmentación del núcleo secundario, así como una imagen difusa, simulando una nebulosa en el cartílago de crecimiento, pudiendo visualizarse bordes irregulares e incluso dentados en la apófisis o el calcáneo.
Estos cambios radiológicos, no deben ser tomados como determinantes en el diagnóstico, pero si como sugestivos y que permite el diagnóstico diferencial.
Diagnóstico diferencial de Sever
Se realizará con aquellas patologías que también cursan con dolor en el talón, como son tendinitis del tendón de Aquiles, fascitis plantar, tendinitis del Tiibial posterior, bursitis preaquílea, coaliciones tarsales, fracturas de estrés, síndrome del tunel tarsiano, síndrome compartimental posterior, espolón calcáneo, deformidad de Haglund; así como enfermedades infecciosas, inflamatorias, reumatológicas o neurológicas.
Tratamiento para Sever
La actuación clínica ante esta patología dependerá del grado de severidad en el que se encuentre el paciente.
Los tratamientos actualmente recomendados son muy variados, tanto en el modo como en el tiempo de aplicación, y podemos encontrar los siguientes:
Cese de la actividad deportiva
Aunque la inmovilización del miembro afectado se recomienda únicamente en casos graves, sí hay consenso en cuanto al cese de la actividad deportiva mientras los síntomas estén presentes.
Crioterapia
Aplicación de frío local como medida antiinflamatoria los tres primeros días posteriores al debut de la lesión. Como en cualquier lesión musculoesquelética, la pauta de aplicación será de sesiones de 20 minutos, de 3 a 5 veces al día.
Ortesis plantares
Resulta esencial iniciar un tratamiento con una plantilla a medida compensadora de las posibles deformidades del pie.
Taloneras
Sino hay deformidad podológica de base, se utilizará una talonera de al menos 5mm de altura, que relaje la musculatura posterior de la pierna, acerca su origen y su inserción y evitando así la tensión causante de la inflamación de la apófisis. La talonera se colocará en ambos pies, aunque solo uno resulte afectado, ya que de lo contrario podríamos provocar un desnivel en las caderas.
Farmacología antiinflamatoria
Los fármacos antiinflamatorios y analgésicos pueden producir efectos beneficiosos para el tratamiento y control del dolor de la enfermedad de Sever. Sin embargo, el uso de este tipo de terapia debería ser utilizado con mucha cautela al tratarse de población infantil.
Rehabilitación y estiramientos
Para una correcta rehabilitación, el regreso a la actividad deportiva ha de ser progresivo, y debería de ir acompañado de estiramientos de la musculatura posterior de la pierna, para ganar flexibilidad, propiocepción y fuerza, y ampliar el rango de movilidad de la articulación del tobillo.
Bibliografía
- Leyra Piner, R., Orejana García A.M., Fernández Garrido, J. Determinación de los factores predisponentes de la enfermedad de Sever. Rev Esp Podol. 2019;30(1):1-8.
- Espinosa Leal E.A., Espinosa Hernández E.A. Síndrome del talón doloroso, enfermedad de Sever: Presentación clínica, hallazgos de imágenes y manejo de dolor en niños y jóvenes atletas. Rev Méd Centroam 2016; 73(619):383-387.
- Dautt Medina P.M., Vidal Ruíz C.A., Amador Martínez, A.C. Enfermedad de Sever o apofisitis del calcáneo. Una patología mal identificada 2019;21(3):18-21.
- Pérez Soriano, A., Pérez Molto, F.J. Tratamiento de la enfermedad de Sever. Revisión. Majorensis 2017;13:59-68.
- Hernández García, S., Rodríguez Arencibia M.A. Utilidad de la ozonoterapia en el tratamiento de la enfermedad de Sever. Rev Cienc Méd 2021;25(2)
- Hernández García, S., Martínez Couce, I., Menéndez Fadraga, L. Resultados del tratamiento homeopático de la enfermedad de Sever. Rev Cienc Méd. 2016;20(2):200-206

Caso Clínico
Microinjertos Cutáneos – Casos Clínicos
Publicado
hace 1 semanael
18 de noviembre de 2025Por
CMUC Admin
En el primer blog de esta serie de blogs sobre los microinjertos cutáneos, os explicamos los fundamentos de la técnica Hy-Tissue Micrograft (HT-MG): un procedimiento mínimamente invasivo que utiliza microfragmentos de piel autóloga para estimular la cicatrización en heridas crónicas cuando los tratamientos convencionales no han sido eficaces.
En este segundo artículo, nos centramos en la experiencia clínica recogida en el estudio: cinco pacientes con heridas de etiologías diversas tratados mediante HT-MG.
Se trata de un estudio analítico, observacional, transversal y prospectivo, para evaluar la eficacia clínica de esta técnica en términos de cierre de la herida, disminución del dolor y seguridad del procedimiento, manteniendo un enfoque práctico y reproducible en el entorno asistencial.
Índice
Perfil de los pacientes y características de las heridas
El estudio incluyó un total de cinco pacientes, seleccionados tras valorar que sus heridas no respondían de forma adecuada al tratamiento convencional con cura en ambiente húmedo (CAH).
La edad media fue de 63,8 años, con cuatro mujeres y un hombre, y una evolución media de las lesiones de dos años, lo que refleja la cronicidad de los casos. El tamaño medio de las heridas fue de 45,8 cm², con variaciones según la localización y etiología.
Las causas de las lesiones fueron variadas, lo que permitió observar la aplicación de la técnica en distintos contextos clínicos:
-
Enfermedad de Hansen
-
Dos úlceras venosas
-
Una lesión por dermatoporosis grado IV
-
Una úlcera neuropática plantar
Todas las heridas se encontraban limpias, sin signos de infección activa y con un lecho apto para la técnica HT-MG, cumpliendo los criterios establecidos para garantizar la viabilidad del injerto.
Los cinco casos incluidos en el estudio muestran la aplicación práctica de la técnica HT-MG en heridas de distinta etiología, con resultados globalmente positivos.
Caso 1 – Lesión por enfermedad de Hansen
Paciente diagnosticado de enfermedad de Hansen con una lesión cutánea crónica que no respondía al tratamiento convencional.
Tras aplicar el microinjerto autólogo mediante HT-MG, se observó una evolución progresiva hacia la cicatrización, con una reducción del tamaño de la herida hasta un residuo final de 2 × 2 cm al cierre del seguimiento.
Caso 2 – Úlcera venosa crónica
Paciente con úlcera venosa de larga evolución.
Tras la aplicación de HT-MG, se evidenció una mejoría rápida en el aspecto del lecho y una epitelización progresiva, alcanzando la cicatrización completa durante el periodo de seguimiento.
Caso 3 – Úlcera venosa crónica
Segundo caso de etiología venosa, con características clínicas similares al anterior.
El tratamiento con HT-MG permitió una evolución favorable, con formación de nuevo tejido epitelial y cierre completo de la lesión sin complicaciones.
Caso 4 – Dermatoporosis grado IV
Paciente con dermatoporosis avanzada (grado IV), que presentaba una lesión atrófica persistente.
La aplicación de microinjertos cutáneos favoreció una respuesta cicatricial notable, con cierre completo de la herida en las semanas posteriores y mejora del tejido circundante.
Caso 5 – Úlcera neuropática plantar
Caso de úlcera neuropática en la planta del pie, con evolución tórpida pese al manejo convencional.
El procedimiento HT-MG consiguió una epitelización completa sin signos de infección ni recidiva, lo que confirma su utilidad en este tipo de lesiones complejas.
Resultados generales y observaciones clínicas
Los resultados globales del estudio muestran una respuesta positiva en todos los casos tratados con microinjertos cutáneos HT-MG. La técnica permitió reducir los tiempos de cicatrización, disminuir el dolor y mejorar la calidad del tejido epitelial obtenido tras el cierre de las heridas.
El tiempo medio de cicatrización fue de aproximadamente 2,5 meses, con una evolución satisfactoria y sin necesidad de hospitalización. Ninguno de los pacientes presentó signos de colonización bacteriana ni infección local tras la aplicación.
El sitio donante (de donde se obtuvieron las biopsias de piel) mostró una recuperación completa entre los 7 y 15 días, sin complicaciones relevantes.
Además, se destacó la facilidad de aplicación del procedimiento, lo que sugiere que puede integrarse en el ámbito ambulatorio o en atención primaria, siempre que se cumplan los requisitos de asepsia, limpieza del lecho y estado general adecuado del paciente.
Consideraciones técnicas y biológicas
El éxito de la técnica se apoya en su base biológica: los microfragmentos obtenidos conservan la matriz extracelular (MEC), que actúa como soporte estructural y favorece la regeneración tisular al mantener nichos celulares activos y factores de crecimiento.
Desde el punto de vista mecánico, se hace referencia al principio de tensegridad, según el cual la estructura de la MEC mantiene la conexión entre las células y el entorno, facilitando su supervivencia e integración en el tejido receptor.
Conclusiones del estudio
El uso de microinjertos cutáneos autólogos (HT-MG) se presenta como una alternativa eficaz y mínimamente invasiva en el tratamiento de heridas crónicas que no responden a los métodos convencionales.
La técnica permite acortar los tiempos de cicatrización, reducir el dolor y obtener una cicatriz funcional y estéticamente aceptable, sin complicaciones infecciosas ni efectos secundarios relevantes.
Entre sus ventajas se encuentran:
-
Procedimiento ambulatorio, sin necesidad de hospitalización.
-
Recuperación rápida del sitio donante.
-
Aplicación sencilla y reproducible, adaptable al entorno de atención primaria o unidades de heridas.
No obstante, el éxito del tratamiento depende de una correcta selección del lecho, que debe estar bien irrigado y libre de tejido necrótico, fibrinoso o infectado.
La técnica no debe aplicarse directamente sobre hueso o tendón expuesto, ya que comprometería la viabilidad del injerto.
El trabajo demuestra que los microinjertos cutáneos HT-MG pueden ser una herramienta útil dentro del abordaje integral de las heridas complejas, especialmente cuando otras terapias no han logrado resultados satisfactorios.
En CMUC, apostamos por la incorporación de técnicas basadas en evidencia, seguras y adaptadas al paciente, que permitan avanzar hacia una cicatrización más rápida y eficaz.
👉 Si te perdiste la primera parte de esta serie, puedes leerla aquí para conocer cómo funciona la técnica HT-MG paso a paso.
Y no olvides seguirnos para descubrir más sobre las nuevas terapias avanzadas en el tratamiento de heridas crónicas.
Divulgación
Microinjertos Cutáneos
Publicado
hace 3 semanasel
4 de noviembre de 2025Por
CMUC Admin
El objetivo de esta serie de dos blogs es explicar, de forma clara, una técnica para tratar heridas de difícil cicatrización mediante microinjertos cutáneos autólogos.
En este primer blog resumimos qué es la técnica, cómo se realiza, qué materiales requiere, cuándo no debe aplicarse y qué resultados globales se observaron.
En el segundo blog presentaremos los casos clínicos incluidos en el estudio (enfermedad de Hansen, úlceras venosas, dermatoporosis grado IV y úlcera neuropática plantar), con su evolución y hallazgos principales.
¿Por qué hablar de esto? Porque las heridas crónicas consumen muchos recursos, elevan los costes y empeoran la calidad de vida. Suelen mantenerse en inflamación persistente, con proteasas elevadas que dificultan la regeneración, alteran la matriz extracelular (MEC) y la angiogénesis, favoreciendo una cicatrización deficiente. La microfragmentación tisular se propone como alternativa mínimamente invasiva, capaz de estimular la cicatrización en casos donde el tratamiento convencional no ha sido suficiente.
Este trabajo evalúa la técnica HT-MG en un entorno especializado y describe su aplicación práctica y resultados.
Índice
Qué son los microinjertos cutáneos (HT-MG)
Los microinjertos cutáneos autólogos son pequeños microfragmentos de piel obtenidos del propio paciente a partir de biopsias. Mediante un dispositivo estéril de un solo uso (Hy-tissue Micrograft, HT-MG), esas biopsias se fragmentan mecánicamente para generar una suspensión de microinjertos que se aplica en el lecho de la herida y se infiltra en los bordes con el objetivo de estimular la cicatrización cuando los tratamientos convencionales no han sido suficientes.
Materiales y dispositivo necesarios
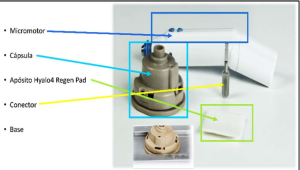
Para realizar la técnica se emplea el dispositivo Hy-tissue Micrograft (HT-MG), formado por:
-
Micromotor
-
Cápsula de microfragmentación con su conector
-
Base metálica para la fragmentación
Además, se utiliza instrumental de cirugía menor para la obtención y manejo de las biopsias cutáneas.
Procedimiento clínico (paso a paso)
1) Preparación del área
-
Desinfectar el sitio donante y limpiar la herida.
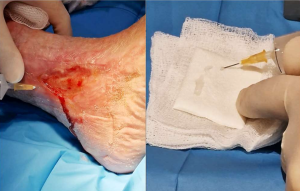
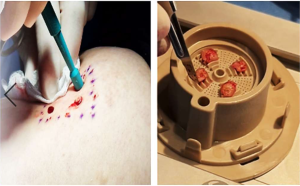
2) Obtención de biopsias
-
Tomar cuatro biopsias de piel del sitio donante.
-
Colocarlas en la rejilla de la cápsula de fragmentación.
3) Preparación de la cápsula
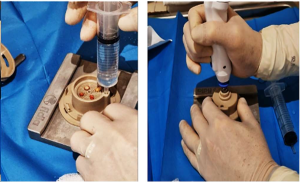
-
Cargar la cápsula con 15 ml de suero fisiológico estéril, sellarla y conectarla al micromotor.
4) Microfragmentación
-
Fragmentación mecánica durante 1 minuto hasta obtener una suspensión turbia de microinjertos.
-
Mantener la herida húmeda con PHMB durante el proceso.
-
Analgesia en bordes según sensibilidad: crema de lidocaína o vaporización de nitrógeno líquido.
-
Infiltrar microfragmentos en la periferia (~0,5 mm hacia la herida) y aplicar en el lecho.
5) Aplicación y cobertura
-
Aplicar la suspensión de microfragmentos sobre el lecho de la herida.
-
Depositar el sobrante sobre un apósito bioactivo de colágeno y ácido hialurónico (Hyalo4 Regen®) y colocarlo sobre la herida.
-
Cubrir con espuma siliconada o apósito con PHMB y asegurar con vendaje (compresivo o de sujeción según etiología).
-
En el sitio donante, colocar fragmentos de 5 mm del apósito Hyalo4 Regen® saturados con el sobrante en los huecos de las biopsias.
Contraindicaciones
La técnica no debe aplicarse cuando el injerto tenga pocas probabilidades de prender por falta de irrigación o por un lecho inadecuado. En concreto, se evita en presencia de:
-
Necrosis en placa
-
Tejido esfacelar
-
Tejido fibrinoso
-
Exposición de tendones o de hueso
En estas situaciones, primero hay que optimizar el lecho (desbridar, controlar la infección, mejorar perfusión, etc.) y solo después valorar el microinjerto.
Para realizar el procedimiento con garantías, se requieren dos condiciones básicas:
-
-
Paciente en buen estado general.
-
Lecho de la herida limpio y sin signos de infección.
-
Por qué funciona esta técnica
La microfragmentación cutánea (HT-MG) conserva la matriz extracelular (MEC) como andamiaje natural, lo que favorece la organización del tejido y mantiene nichos celulares útiles para la reparación. En la suspensión resultante hay células viables (como fibroblastos y queratinocitos), además de citocinas y factores de crecimiento implicados en la cicatrización. También se han observado queratina acelular, epitelio, fibrina y linfocitos, elementos que acompañan al proceso de regeneración.
Desde el punto de vista mecano-biológico, el artículo menciona el principio de tensegridad: la MEC contribuye a mantener la conexión célula–MEC y la estabilidad por tensión, lo que favorece la integración de los microinjertos en el lecho receptor.
Resultados observables
-
Tiempo medio de cicatrización aproximado: 2,5 meses.
-
Disminución del dolor durante la evolución.
-
Sin complicaciones por colonización o infección reportadas.
-
Sitio donante con recuperación rápida (7–15 días).
-
Procedimiento sencillo y realizable sin hospitalización, con potencial de implantación en atención primaria.
La microfragmentación de piel con HT-MG es una opción mínimamente invasiva que aprovecha tejido autólogo para estimular la cicatrización en heridas complejas, siempre que el lecho esté limpio y bien irrigado y se eviten las contraindicaciones descritas.
En el próximo blog presentaremos los casos clínicos incluidos en el trabajo (enfermedad de Hansen, úlceras venosas, dermatoporosis grado IV y úlcera neuropática plantar), con su evolución y resultados.
Divulgación
Cura húmeda y cura seca: diferencias
Publicado
hace 2 mesesel
7 de octubre de 2025Por
CMUC Admin
En este artículo explicamos las diferencias más importantes entre la cura húmeda y la cura seca en el tratamiento de heridas.
Las heridas crónicas suelen tener una duración prolongada y una alta tasa de complicaciones. Entre los principales factores que retrasan su cicatrización se encuentran:
-
Un estado inflamatorio crónico o mantenido.
-
El desequilibrio entre proteasas e inhibidores de proteasas en el lecho de la herida.
-
La colonización bacteriana y la presencia de biofilm.
-
La acumulación de especies reactivas de oxígeno (ROS).
Índice
Curas húmedas
La cura en ambiente húmedo (CAH) en heridas crónicas ha demostrado grandes beneficios:
-
Acelera la cicatrización, gracias al mantenimiento de un nivel de humedad óptimo.
-
Proporciona mayor protección frente a la colonización bacteriana.
-
Es una técnica más versátil que la gasa tradicional, ya que existen numerosos apósitos adaptados a cada necesidad (absorción, impermeabilidad, acción antibacteriana…).
-
Es un procedimiento menos doloroso y menos traumático, porque los apósitos no se adhieren ni a la piel ni al lecho de la herida.
Los estudios que comparan la cura húmeda con la tradicional muestran que, aunque los apósitos modernos tienen un coste inicial más elevado, a medio plazo suponen un ahorro para el sistema sanitario.
Por ejemplo, las úlceras venosas tratadas con cura húmeda cicatrizan en promedio cinco meses antes que aquellas tratadas con cura seca, en las que el proceso puede alargarse hasta 48-50 meses. Esta diferencia es frustrante tanto para el paciente como para el personal de enfermería, ya que la cura húmeda consigue los beneficios mencionados con anterioridad de forma más rápida y eficaz.
Curas Húmedas
La Cura en Ambiente Húmedo en las heridas crónicas ha demostrado que produce: (2)
- Una cicatrización acelerada favorecida por el grado de humedad que se mantiene de forma exacta.
- Genera una protección aumentada frente a la colonización por agentes patógenos.
- Técnica muy versátil frente a la gasa tradicional ya que existen una amplia gama de apósitos que se adaptan a la situación patológica (mayor o menor absorción, impermeabilidad, mayor o menor poder antibacteriano…).
- La cura se convierte en un procedimiento menos doloroso y traumático para el paciente puesto que los apósitos no se quedan adheridos a la piel o al lecho de la herida.
Además, si nos centramos en los estudios que revelan la eficacia de la cura húmeda frente a la tradicional, los resultados establecen que, aunque los apósitos de las nuevas formas de tratamiento son más costosos que el material tradicional; este tipo de cura supone un menor gastos la sanidad.
Muestra de ello es que las ulceras venosas se curan en un promedio de unos cinco meses menos que aquellas que se tratan con curas secas; donde el tratamiento puede alargarse hasta unos cuarenta y ocho o cincuenta meses; algo que se vuelve desesperante para el profesional de Enfermería y para el paciente ya que la cura en ambiente húmedo genera los beneficios mencionados con anterioridad.
Curas Secas
La cura seca se usa poco ya que retrasa la cicatrización. Consiste en mantener la herida limpia y seca para prevenir infecciones, siendo la responsable de:
- Disminuir la temperatura en el lecho de la úlcera, provocando que las células sanas se sequen y mueran.
- Eliminar la humedad, originando que las células epidérmicas emigren hacia el interior, retrasando el proceso de cicatrización.
- Originar una costra, que se fija en planos inferiores mediante fibras de colágeno, impidiendo la aparición del nuevo tejido.
- Exponer la herida a contaminantes externos.
Sin embargo, si nos fijamos en el análisis de los costos en función del tiempo de evolución de las heridas crónicas, es cierto que, inicialmente las curas avanzadas son mucho más costosas que las tradicionales, pues se precisa de un material específico y de profesional cualificado para realizar dicho procedimiento.
En las heridas en las que se emplea cura seca , se debe prestar extrema atención al momento en que se retira el apósito, pues al estar adherido al lecho de la herida causa extremo dolor para los enfermos y es uno de los motivos por los que rechazan las curas.
Es preciso conocer, por todos los profesionales de la salud, que este tipo de cura sólo debe ser empleado en las heridas quirúrgicas o en aquellas heridas que presenten zonas sin vascularización, con signos evidentes de necrosis. Con el objetivo de frenar el avance de la lesión, en el caso de que no haya tratamiento quirúrgico, como por ejemplo, en el caso de las lesiones isquémicas.
La cura seca usa materiales de baja absorción y alta capacidad de desecación, representados por gasa y algodón, en forma de compresas, apósitos o torundas. Estos materiales son pasivos, en el sentido de que no intervienen en el proceso de cicatrización y, peor aún, lo lentifican y complican. Varios estudios aleatorios han demostrado que estos materiales disminuyen la cicatrización, aumentan los costos, aumentan la incidencia de infección y generan más dolor.(3)
las curas se caracterizan por ser de frecuencia diaria, dolorosas, ya que en cada evento de curación se remueve tejido sano de manera cruenta con sangrado y dolor, son más costosas, porque implican gastos para el proveedor de salud y para el paciente en cada consulta para la curación, y alargan el periodo de cicatrización, haciéndolo más susceptible a complicaciones locales o sistémicas (3)
Lamentablemente, se caracterizan por un alto nivel de empirismo por parte de las personas que lo realizan, sumado a conceptos de cultura popular y folclor que van en detrimento de la atención profesional, como el uso de plantas, azúcares tipo panela, soluciones antisépticas como el peróxido de hidrógeno, soluciones yodadas o con cloro, que se ha demostrado que lentifican y complican el proceso de cicatrización, tanto en heridas agudas como crónicas. (3)
Para la cura se utilizan productos pasivos aquéllos que no interactúan con la herida, tienen alta capacidad de desecación y poca absorción, y además, favorecen la infección. Son los usados en la curación convencional. El más representativo es la gasa tejida o prensada, material de origen natural que destruye el tejido de granulación en diferencia con los Productos activos que son los utilizados en la curación avanzada y son activos porque interactúan con la herida favoreciendo su proceso de cicatrización.(3)
Sin embargo, a pesar de haber sido superada por la cura en ambiente húmedo, no se puede ignorar pues sigue estando justificada en determinados casos: (4)
- Curación de heridas cerradas por primera intención (suturas, grapas, etc.) – Como medida de protección frente a infecciones secundarias. – Como acolchado de protección frente a irritaciones mecánicas.
- Además de en heridas agudas, la CT se viene utilizando en lesiones isquémicas no revascularizadas, con el objetivo de evitar infecciones, no la curación. Así mismo, para delimitar necrosis cara a una posterior resección (amputación mayor o menor).
Finalmente, El 90% de los estudios han demostrado que, la curación húmeda en pacientes con heridas crónicas como las úlceras venosas, presentan una cicatrización acelerada acompañada de una disminución evidente de las complicaciones de la patología y una mejora en la calidad de vida del enfermo.(5)

La mayoría de las curas secas se realizan con la povidona yodada, pero, si esta está indicada para su uso en piel sana e intacta, ¿es correcto su uso en heridas crónicas?.
La povidona yodada tiene un tiempo de actividad de 3 min y un efecto residual de 3h. Se ha demostrado que retrasa el crecimiento del tejido de granulación, y puede producir efectos sistémicos adversos, tales como acidosis metabólica; hipernatremia, trastornos de la función renal, hepática y tiroidea.
Además, es incompatible con las enzimas proteolíticas como la colagenasa, por ello si se utiliza previo al desbridamiento la inactiva, al igual que los productos con plata.(4)
En la siguiente tabla podemos ver las diferencias entre curas húmedas y secas.

4 motivos por el que realizar una cura en ambiente húmedo
Guía del Ministerio de Sanidad, Manual de consenso de profesionales y Sumario de Evidencias (SE) de Uptodate, definen a la cura húmeda frente a la cura seca como nivel de evidencia alto.
Según las guías de práctica clínica consultadas podemos indicar 5 motivos por el que realizar CAH:
1 – Previene la formación de costras y cicatrices antiestéticas
En un entorno húmedo, se previene la formación de costras. Si las heridas se curan sin costras y el proceso de curación y la formación de nuevo tejido permanece intacto, la probabilidad de cicatrización disminuye obteniendo mejores resultados estéticos. Las heridas que se dejan secar al aire siempre crearan costras, lo que dificultará que la herida cierre por sí misma. Bajo estas condiciones secas, el nuevo tejido tendrá dificultades para formarse. Lo que muchos no saben: una costra no es un signo de curación saludable, en realidad impide que la piel se cure y se recupere de nuevo.
2 – Porque acelera hasta 2 veces la curación
Explicado anteriormente – Pulsa aquí
3 – Mantiene la flexibilidad en la herida
Las cicatrices tienen un aspecto diferente al de la piel normal. Esto se debe a que la piel está formada por dos proteínas: la elastina, que le proporciona flexibilidad, y el colágeno, que le confiere resistencia. El cuerpo no puede crear elastina nueva; por lo tanto, las cicatrices están hechas completamente de colágeno. Por eso son más duras y menos flexibles que la piel circundante.
4 – Por su alta tolerancia cutánea, evitando y reduciendo el estrés oxidativo
Ya que rellenan el estrato corneo, reforzando la función barrera de la piel en las pieles sensibles. ¿qué es el estrés oxidativo? El exceso de ROS, del que mencionamos anteriormente en los factores que reducen la cicatrización, produce estrés oxidativo y retraso en la cicatrización. Por tanto, la reducción del estrés oxidativo permite reactivar el proceso de cicatrización que se ha estancado en la fase inflamatoria. (1,5)
Por tanto; el estrés oxidativo es el resultante de un exceso de radicales libres de oxígeno en el cuerpo humano. Los radicales libres son especies con uno o más electrones desapareados altamente inestables que hacen que reaccione con otras moléculas generando nuevos radicales libres. Cuando los antioxidantes no son suficientes para contrarrestar los radicales libres y aumenta su número en la célula incrementa la actividad oxidativa en el interior de la célula, se produce un cambio estructural y funcional de la misma lo cual acelera su envejecimiento y favorece la apoptosis o muerte celular.
También queremos invitaros a leer este artículo de Enfermería Ciudad Real, donde se pueden encontrar extractos de nuestros artículos sobre Cura Húmeda y Cura Seca.
Artículo Cura Húmeda y Cura Seca
Para saber más sobre las diferencias entre curas húmedas y secas puedes consultar aquí
Bibliografía:
- CuiDsalud. Controlar el estrés oxidativo como estrategia para favorecer la cicatrización de heridas crónicas [Internet]. CuiDsalud. 2020 [citado 3 de julio de 2021]. Disponible en: https://cuidsalud.com/estres-oxidativo-heridas/
- Preevid SM de S. Banco de preguntas Preeevid. Ventajas que justifican el uso de la cura húmeda frente a la seca en las úlceras por presión (upp) [Internet]. Preevid. Servicio Murciano de Salud. Region de Murcia; 2015. Disponible en: http://www.murciasalud.es/preevid.php?op=mostrar_pregunta&id=20864
- Ortiz-Vargas I, García-Campos ML, Beltrán-Campos V, Gallardo-López F, Sánchez-Espinosa A, Ruiz Montalvo ME. Cura húmeda de úlceras por presión. Atención en el ámbito domiciliar. Enfermería Universitaria. 1 de octubre de 2017;14(4):243-50.
- https://sanidad.castillalamancha.es/sites/sescam.castillalamancha.es/files/documentos/farmacia/bft_1_2018.pdf.
- Qué es el estrés oxidativo. Causas, síntomas y tratamiento [Internet]. Global Remediation. Laboratorio de la Naturaleza. 2017 [citado 3 de julio de 2021]. Disponible en: http://www.globalremediation.es/que-es-el-estres-oxidativo-causas-sintomas-y-tratamiento/E

La radiodermitis, un efecto secundario de la radioterapia: qué es y cómo paliarlo

¿Por qué hay quien no tolera las medias de compresión?

Insuficiencia Venosa Crónica
Tendencia
-

 Divulgaciónhace 6 años
Divulgaciónhace 6 añosLa radiodermitis, un efecto secundario de la radioterapia: qué es y cómo paliarlo
-
 Divulgaciónhace 4 años
Divulgaciónhace 4 años¿Por qué hay quien no tolera las medias de compresión?
-
 Divulgaciónhace 3 años
Divulgaciónhace 3 añosInsuficiencia Venosa Crónica
-

 Divulgaciónhace 7 años
Divulgaciónhace 7 añosPresentación de un caso de quemadura por cáusticos en Paciente Diabético
-

 Divulgaciónhace 5 años
Divulgaciónhace 5 añosLesiones por humedad
-

 Productoshace 5 años
Productoshace 5 añosApositos DACC Cutimed Sorbact
-

 Divulgaciónhace 7 años
Divulgaciónhace 7 añosDesbridamiento
-

 Divulgaciónhace 7 años
Divulgaciónhace 7 añosCaso clínico de pie diabético en C.M.U.C.

















You must be logged in to post a comment Login