Divulgación
Características de la Enfermedad arterial periférica
Publicado
hace 1 añoel
Por
Ramón Burgos
Nuestra compañera Emma Santiso ya nos explicó detalladamente que es una insuficiencia arterial. Podéis leerlo completo en el siguiente enlace:
En resumen: la enfermedad arterial periférica se define como la disminución del flujo sanguíneo, bien provocado por una obstrucción por una oclusión crónica de la arteria, que puede ser total, parcial gradual o súbita, lo que ocasiona un aporte insuficiente de oxígeno a las células del organismo con la consiguiente hipoperfusión, hipoxemia y necrosis si no se restablece la circulación.
Signos y síntomas(1–3,3–7)
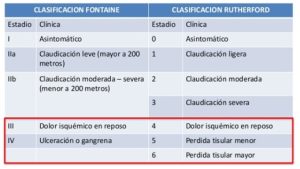
Los síntomas de la enfermedad arterial periférica principal es el dolor muscular o calambres en las piernas, principalmente en pantorrillas, que comienzan durante el ejercicio y terminan con el descanso, este signo se conoce como claudicación. El dolor al caminar aparece con más frecuencia al ascender que al descender y se localiza mayoritariamente en la zona de la pantorrilla, que obliga a parar de caminar y según los metros en los que la persona tenga que detenerse, hablamos de claudicación ligera, moderada o severa, como se muestra en la siguiente imagen.
Imagen clasificación de la arteriopatía diabética. (7)
El dolor en reposo es otra característica de la isquemia más avanzada, que surge dolor estando en reposo, siendo aliviado si el miembro es colocado hacia abajo, en declive. La mayoría de las personas con esta patología sacan la pierna de la cama para poder descansar o duermen en un sillón.
Imagen clínica según la zona de la lesión arterial. (8)
Otros signos y síntomas son:
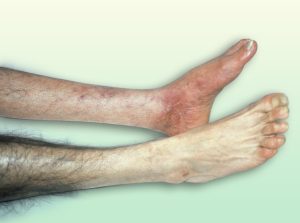
- Falta de vello o crecimiento lento de vello de las piernas.
- Crecimiento más lento de las uñas de los pies.
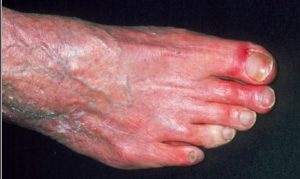
- Cambios en el color de la piel de los miembros inferiores, sobre todo los dedos de los pies.
- Cianosis distal.
- Demasiado brillo en la piel de las piernas o pérdida de brillo por afectación de glándulas sebáceas.
- Sensación de frío en la pierna o en el pie.
- Palidez en el pie al levantar la pierna.
- Heridas en las zonas distales.
- Pie de langosta.
- Ausencia de pulsos distales o presencia débil.
- Sequedad de la piel por la afectación de glándulas sudoríparas.
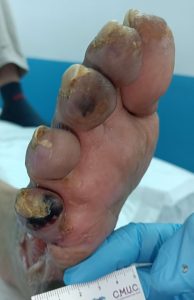
- Las úlceras isquémicas suelen ser pequeñas, secas, de fondo pálido y dolorosas a la palpación.
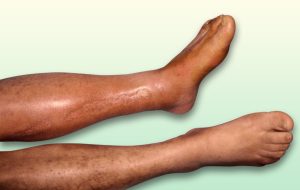
- Edemas de miembros inferiores. No todos los edemas o inflamación de las piernas son provocados por problemas venosos. Existen edemas secundarios a la insuficiencia cardíaca, que ocurren cuando el corazón no puede bombear la sangre de manera eficiente, los vasos sanguíneos retienen líquidos que se filtran hacia los tejidos y surge el edema, así como la existencia de edema blando en la piel del pie o pierna con coloración rojiza y cianótica indica problema arterial. En ocasiones el edema es la causa declive continuado de la extremidad.
A modo resumen la enfermedad arterial periférica cumple las 5P:
- falta de pulso
- Dolor (pain)
- Palidez
- Parestesias
- Parálisis.
Imagen de palidez del cuarto dedo. (4)
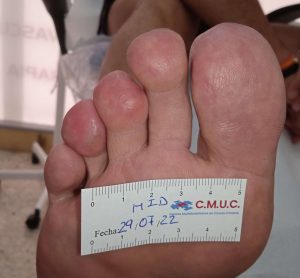
Imagen de pie de langosta y ausencia de vello. (9)
Imagen de edema isquémico. (9)
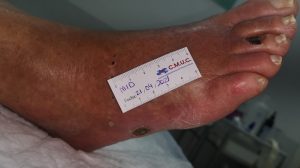
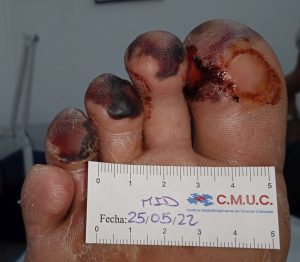
Imagen de acrocianosis distales en pie isquémico y diabético. CMUC
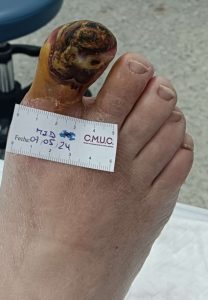
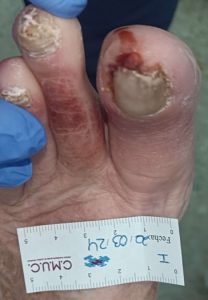
Imagen de úlcera necrótica no tratable por enfermedad arterial periférica.CMUC
Imagen de acro-isquemia en dedos.
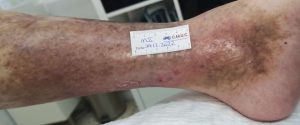
úlcera supra-maleolar isquémica, que podría ser confundida con úlcera venosa. CMUC
Complicaciones.(8,10)
- Accidente cerebrovascular y ataque cardíaco.
- Gangrena en miembros inferiores donde el tejido se muere debido a la falta de irrigación sanguínea o por una infección bacteriana grave.
- Isquemia crítica de extremidades en la que existe la muerte de los tejidos, que acabará en una amputación del miembro o parte de él.
Diagnóstico. (11-4))
El diagnóstico puede realizarse mediante diferentes pruebas, en la analítica de sangre podrán detectarse afecciones relacionadas con la enfermedad arterial periférica, como colesterol y/o triglicéridos altos y/o diabetes, aunque la principal es la palpación de pulsos distales y la realización del ITB. En el caso de que el ITB sea bajo o no existan pulsos, es necesario realizar más pruebas como ecografías y angiografías etc.
Es importante tener en cuenta los factores de riesgo como la edad, el consumo de tabaco, el envejecimiento, así como tener en cuenta que existe mayor incidencia en el sexo masculino, en aquellas personas que padecen obesidad, y/o enfermedades como la hipertensión arterial, cardiopatías, hiperlipemia, diabetes, síndrome de Werner, etc
Imagen cuadro pacientes con riesgo incrementado de enfermedad arterial periférica. (11)
Pie de langosta.(12,13)
La extremidad afectada, puede adoptar por la vasodilatación cutánea extrema, una coloración rojo brillante persistente que no se vuelve a su coloración con la elevación del miembro, conocida como eritromelalgia fija o «pie de langosta».
La isquemia crítica requiere una revascularización precoz con el objetivo de mantener la viabilidad del miembro evitando la amputación.
Se denomina pie de langosta al edema y eritema en el pie que se acompaña de un intenso dolor de reposo asociado, que, al ponerse en alto, se pone pálido, pero al dejarlo caer se pone rojo, debido a vasodilatación venosa ya que el pie intenta recuperar todo el oxígeno que puede.
El pie de langosta es el nombre que recibe un pie isquémico en el cual se provoca un eritema en declive.
Imagen pie de langosta con úlceras necróticas. CMUC
Causas de la isquemia.(13–15)
- Ateroesclerosis (causa más frecuente): Afecta los vasos de todo el organismo, pero puede manifestarse especialmente sobre una/s arteria/s
- Tromboangeítis obliterante: (2ª causa más frecuente) Se trata de una enfermedad inflamatoria sobre las arterias asociada mayoritariamente en el sexo masculino y en personas fumadoras.
- Vasculitis tanto de vasos grandes como pequeños, como la enfermedad de Takayasu, la enfermedad de Kawasaki, la enfermedad de Buerger, arteritis de célula gigantes, entre otras enfermedades menos frecuentes.
- Traumas o accidentes con afectación arterial.
- Pinzamiento de la arteria poplítea, debido a un atrapamiento de la arteria por el músculo gastrocnemio interno, que con la deambulación provocara claudicación intermitente.
En la siguiente imagen se muestra el diagnostico diferencial que debe hacerse de la isquemia crítica de otras patologías.
Imagen diagnostico diferencial isquemia crónica. (14)
Conclusiones
la isquemia tiene características clínicas que nos pueden ayudar a prevenir amputaciones, por ello es importante detectar signos como los mencionados y ponerse en manos de profesionales sanitarios, así como, los profesionales sanitarios debemos de conocer estos signos y estar familiarizados con ellos, para poder realizar diagnósticos rápidos, y prevenir posibles complicaciones.
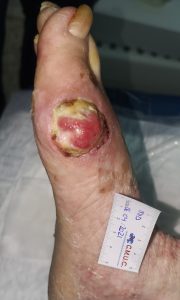
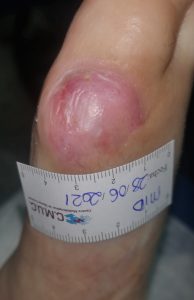
No toda isquemia con ulceras debe de ser amputada, ya que, en muchas ocasiones, con el tratamiento adecuado es posible el cierre de úlceras y conservar el miembro, como algunos de ellos casos que se muestran a continuación; donde todos ellos tenían una propuesta para amputación.
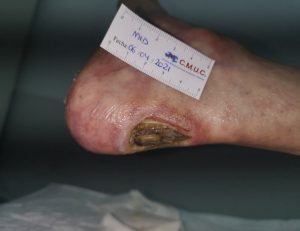
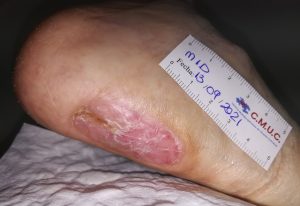
Imagen evolución úlcera arterial. CMUC
Imagen evolución úlcera arterial. CMUC
Imagen evolución úlcera arterial. CMUC
BIBLIOGRAFIA:
- Enfermedad arterial periférica – Síntomas y causas – Mayo Clinic [Internet]. [citado 25 de junio de 2024]. Disponible en: https://www.mayoclinic.org/es/diseases-conditions/peripheral-artery-disease/symptoms-causes/syc-20350557
- Isquemia de extremidades inferiores: Síntomas, diagnóstico y tratamiento. CUN [Internet]. [citado 25 de junio de 2024]. Disponible en: https://www.cun.es/enfermedades-tratamientos/enfermedades/isquemia-extremidades-inferiores
- Aguilar LC. Trastornos circulatorios de las extremidades inferiores (I). Clasificación, epidemiología, fisiopatología, clínica y complicaciones. Offarm. 1 de octubre de 2003;22(9):94-104.
- Enfermedad arterial periférica – Trastornos cardiovasculares – Manual MSD versión para profesionales [Internet]. [citado 25 de junio de 2024]. Disponible en: https://www.msdmanuals.com/es/professional/trastornos-cardiovasculares/enfermedades-arteriales-perif%C3%A9ricas/enfermedad-arterial-perif%C3%A9rica#Tratamiento_v940613_es
- Isquemia crónica de las extremidades inferiores [Internet]. [citado 25 de junio de 2024]. Disponible en: https://empendium.com/manualmibe/compendio/social/chapter/B34.II.2.27.1.
- Serrano Hernando FJ, Martín Conejero A. Enfermedad arterial periférica: aspectos fisiopatológicos, clínicos y terapéuticos. Rev Esp Cardiol. 1 de septiembre de 2007;60(9):969-82.
- Catedra de Clínica Médica – Facultad de Ciencias Médicas – Universidad Nacional de Rosario [Internet]. [citado 25 de junio de 2024]. Disponible en: http://clinica-unr.org.ar/seminarios-centrales/490/490-discu.php
- Serrano Hernando FJ, Martín Conejero A. Enfermedad arterial periférica: aspectos fisiopatológicos, clínicos y terapéuticos. Rev Esp Cardiol. 1 de septiembre de 2007;60(9):969-82.
- Manual de Cirugía Vascular – Cap 2 – Exploración Física Vascular [Internet]. [citado 25 de junio de 2024]. Disponible en: https://manualpatologiavascular.clinicazurbano.com/patologia-vascular/capitulo-2-exploracion-fisica-vascular.html
- Mayo Clinic [Internet]. [citado 25 de junio de 2024]. Piel irritada, brillante e inflamada: ¿se trata de gangrena?-Gangrena – Síntomas y causas. Disponible en: https://www.mayoclinic.org/es/diseases-conditions/gangrene/symptoms-causes/syc-20352567
- Fabián-Darío AR, Benalcázar-Domínguez SA, Bustamante-Sandoval BR, Esparza-Portilla JI, López-Andrango AE, Maza-Zambrano GT, et al. Diagnóstico y tratamiento de enfermedad vascular periférica. Revisión bibliográfica. Angiología. diciembre de 2022;74(6):292-304.
- Silvestre Torner N, Imbernón Moya A, Rodríguez Padilla J. Pie de langosta. Actas Dermo-Sifiliográficas. 1 de julio de 2021;112:8.
- Dr. Aramendi. TEMA 14. ISQUEMIA CRÓNICA DE LAS EXTREMIDADES [Internet]. 2019. Disponible en: http://www.oc.lm.ehu.eus/Departamento/OfertaDocente/Teledocencia/Cruces/Cirugia1/CCV%2014.%20Isquemia%20cr%C3%B3nica%20EEII.pdf
- Manual de Cirugía Vascular – Cap 9 – Isquemia crónica de extremidades [Internet]. [citado 25 de junio de 2024]. Disponible en: https://manualpatologiavascular.clinicazurbano.com/patologia-vascular/capitulo-9-isquemia-cronica-de-extremidades.html
- Dr. Francisco Javier Serrano Hernando. Isquemia de los miembros inferiores.
Quizás te interese

Con el frío invernal aumentan los sabañones (perniosis). Hoy te explicamos qué son, por qué ocurren, quién tiene más riesgo, cómo prevenirlos y cuál es su tratamiento, tal y como recoge la literatura citada.
Índice
El frío y los sabañones
Con la llegada del invierno y la notable bajada de temperaturas de este año, aparecen problemas como la perniosis, más conocida como sabañones, provocados por el frío.
¿Qué es un sabañón?
Los sabañones son una inflamación dolorosa de pequeños vasos cutáneos que surge tras exposición repetida al aire frío (no helado). También llamados eritema pernio, pueden producir picor, manchas rojas, hinchazón y ampollas en manos y pies. Son más frecuentes desde finales de otoño hasta inicios de primavera, especialmente en invierno, y pueden afectar manos, pies, dedos, orejas o nariz.
Se distinguen dos formas: idiopática (sin enfermedad sistémica asociada) y secundaria (vinculada a diversos trastornos, principalmente lupus eritematoso).
Epidemiología
El eritema pernio es común en países con clima frío o templado y húmedo con invierno marcado (por ejemplo, Gran Bretaña, Francia o la costa norte de EE. UU.). Se observa con mayor frecuencia en mujeres jóvenes (15–30 años), aunque también aparece en niños y ancianos.
Clínica
Signos y síntomas habituales:
-
Pequeñas áreas enrojecidas pruriginosas, sobre todo en pies o manos.
-
Ampollas o úlceras posibles.
-
Edema cutáneo.
-
Sensación de ardor.
-
Cambios de color de rojo a azul oscuro con dolor.
Las lesiones pueden ser únicas o múltiples, a menudo simétricas y bilaterales, y adoptar forma de máculas, pápulas, placas o nódulos eritemato-violáceos sobre base edematosa; pueden ampollarse y ulcerarse, sin síntomas sistémicos.
Histología: edema en dermis papilar e infiltrado inflamatorio linfocitario perivascular superficial y/o profundo.
Eritema pernio primario (idiopático):
-
Agudo: aparece en piel sin vello a las 12–24 h tras ambiente frío y húmedo. Lesiones únicas o múltiples, simétricas y bilaterales; pápulas, máculo-placas o placas eritematosas/violáceas/parduzcas/amarillentas sobre base fría y edematosa, a veces descamativas, con posibilidad de ampollas y úlceras.
-
Crónico: tras exposición repetida al frío, con persistencia de las lesiones, cicatrización y atrofia; puede mantenerse tras la temporada fría o reaparecer con nuevas exposiciones (ese invierno o en años siguientes). Posibles cambios irreversibles: fibrosis, linfedema e hiperqueratosis.
Variantes clínicas:
-
Perniosis ecuestre (paniculitis ecuestre por frío): en glúteos y caderas de mujeres que cabalgan en invierno; pápulas/placas agrupadas que pueden ulcerarse.
-
Manos de frotador: combinación de aire húmedo y frío con trauma por frotado vigoroso en clima frío.
-
Perniosis papular: pequeñas lesiones agrupadas en caras laterales de dedos, a menudo con acrocianosis; clínicamente recuerda al eritema multiforme, sin sus cambios histológicos, y puede surgir todo el año.
-
Pernio inducido por fármacos: descrito con análogos de anfetaminas como fenfluramina y fentermina (adelgazantes).
-
Perniosis senil: lesiones más persistentes y, por lo general, con enfermedad arterial o sistémica de base.
¿Por qué se produce? Causas
La causa exacta no se conoce. El frío puede desencadenar perniosis en unos individuos y no en otros; puede aparecer de forma aislada en personas sanas o en el contexto de otras enfermedades.
Se han propuesto mecanismos como una respuesta anómala al frío con regulación deficiente del flujo cutáneo: vasoconstricción persistente de arteriolas profundas y dilatación de vasos superficiales (en lugar de la vasodilatación de rebote que mantendría la perfusión). La exposición al frío provoca vasoconstricción masiva y descenso de la temperatura cutánea (protege la temperatura central a costa de la piel).
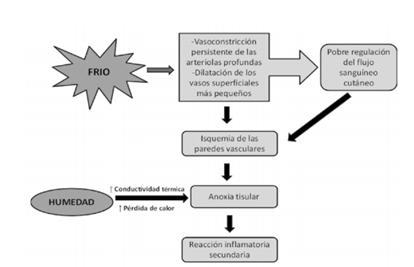
La temperatura cutánea normal (≈ 33–35 °C) al caer por debajo de 31 °C induce vasoconstricción de arteriolas y vénulas, empeorando la conductividad térmica y aumentando la
La temperatura cutánea normal es de 33-35 °C que cuando cae a 31 °C o menos provoca la vasoconstricción de las arteriolas y las vénulas, que empeora la conductividad térmica y aumenta la pérdida de calor y la resistencia a la congelación cuando la piel está húmeda. El trauma inducido por frío produce daño vascular por la anoxia tisular, provocando una reacción inflamatoria secundaria.
La naturaleza y magnitud de la perniosis, al igual que otras lesiones por frío, dependen de la interacción entre el clima, las medidas protectoras y la producción metabólica de calor, así como otros factores como la edad, la raza, el sexo femenino, la malnutrición, un índice bajo de masa corporal, entre otros.
En definitiva, es una reacción anormal del cuerpo a la exposición al frío, seguida de recalentamiento; de forma que cuando se vuelve a calentar la piel fría, los vasos sanguíneos pequeños debajo de la piel pueden expandirse más rápido de lo que pueden soportar los vasos cercanos más grandes. Esto produce un efecto de cuello de botella y pérdida de sangre hacia los tejidos cercanos.
Factores de riesgo o predisponentes.(1–4)
Los factores que pueden aumentar el riesgo de padecer sabañones son:
- El uso de ropa ajustada o que expone la piel al frío.Usar ropa y calzado ajustado en climas fríos y húmedos puede volverte más susceptible a los sabañones.
- El sexo.Las mujeres son más propensas a padecer sabañones que los hombres.
- Pieles frías y húmedas; son mas propensas a la aparición de sabañones.
- Estar por debajo del peso apropiado.Las personas que pesan cerca del 20 % menos de lo que debería según su altura tienen un mayor riesgo de padecer sabañones.
- El ambiente y la estación.Los sabañones son menos frecuentes en zonas más frías y secas porque las condiciones de vida y la ropa que se utiliza en estas zonas protegen más del frío. El riesgo es mayor en zonas de humedad alta y temperaturas frías, pero no heladas.
- Tener mala circulación como una insuficiencia venosa crónica o Enfermedad periférica arterial.Las personas con mala circulación tienden a ser más sensibles a los cambios en la temperatura, lo que las hace más susceptibles a los sabañones, debiendo tener especial atención al curso y tratamiento del sabañón ya que pueden desencadenar en una herida o úlcera.
- Padecer la enfermedad de Raynaud.Las personas con la enfermedad de Raynaud son más susceptibles a los sabañones que pueden llegar a camuflarse ya que la enfermedad de Raynaud causa diferentes tipos de cambios de color en la piel.
- Padecer un trastorno autoinmune como por ejemplo el lupus; una enfermedad del tejido conectivo siendo el trastorno autoinmune más frecuente asociado a los sabañones, asi como otras enfermedades como la Artrosis, Artritis Reumatoide etc
- Especial atención en pacientes que sufren de diabetes Mellitus, neuropatía diabética, Ya que la sensibilidad en Miembros inferiores esta disminuida por lo que la sensación de dolor no es captada por el paciente. Por ello es recomendable la inspección de los pies diarias y ante cualquier alteración acudir a consulta de podología o enfermería para la vigilancia y los cuidados necesarios.
- Con frecuencia afecta en mayor medida a las mujeres que a los varones. A menudo también existe una predisposición familiar a desarrollar lesiones idénticas, sobre todo durante la adolescencia y en los adultos jóvenes.
Complicaciones.(1,4,5)
Por lo general, los sabañones mejoran por sí solos. Busca atención para vigilar y controlar la evolución si surgen complicaciones como:
- Dolor es excepcionalmente intenso.
- Si se sospecha que puedes tener una infección o si los síntomas no mejoran después de 1 o 2 semanas.
- Si los síntomas continúan durante la temporada más cálida, consulta con el médico para descartar otras afecciones.
- Si tienes diabetes o mala circulación, es posible que la curación se vea afectada. Ten cuidado y busca atención especializada.
Los sabañones pueden causar complicaciones si la piel se ampolla. Si eso sucede, es posible que tengas úlceras e infecciones. Además de ser dolorosas, las infecciones podrían poner en riesgo la extremidad o la vida si no se tratan.
Prevención. (1–4)
- Evitar o limitar la exposición al frío.
- Vestirse con varias capas de ropa suelta, y usa guantes y calzado abrigado e impermeable.
- Cubrir lo posible toda la piel expuesta cuando salgas al exterior los días de frío.
- Mantener las manos, los pies, y la cara secos y abrigados.
- Mantener la casa y/o lugar de trabajo a una temperatura cálida agradable.
- Calentar la piel expuesta al frío gradualmente, ya que calentarla de manera repentina la piel fría puede empeorar los sabañones.
- Evitar el tabaco.
Tratamiento.(2–5)
El protocolo de tratamiento inicialmente se va a basar en tomar una serie de medidas que son básicas y un tanto generales.
Estas medidas básicas se van a centrar en proteger la zona lesionada siempre secas y calientes. Para ello el paciente debe hacer uso de guantes y de unos calcetines adecuados.
El tratamiento domiciliario se basa en la aplicación de crema hidro regenerante para prevenir y tratar los sabañones, con componentes como:
- productos ozonizados; entre sus funciones destaca:
- Aumenta la elasticidad.
- Altamente emoliente (alisa y suaviza la piel).
- Evita la aparición de manchas.
- Frena la deshidratación.
- Caléndula;
- Cicatrizante.
- Antiinflamatorio.
- Antiséptico.
- Urea; aumenta la capacidad de hidratación de la piel.
- Centella asiática; acelera la cicatrización.
- Extracto glicólico de manzanilla; contiene alfa-bisabolol con propiedades:
- Antiinflamatorias.
- Calmantes.
- Cicatrizantes.
En definitiva, como prevención y tratamiento es recomendable el uso de una crema de alto poder hidratante y regenerador, que nutra, calme y regenere las pieles irritadas que esté especialmente indicada para manos y/o pies estropeados.
Pero si estas recomendaciones básicas y tratamiento tópico domiciliario no tienen un resultado positivo debemos tratarlos de manera interna, es decir, con tratamientos farmacológicos como la pentoxifilina, la hidrocloroquina y la nitroglicerina tópica parecen ser beneficiosos para el tratamiento de la perniosis crónica, aunque el tratamiento local más común es la betametasona tópica. Estos tratamientos farmacológicos, por un lado, van a aumentar la presión del paciente, del mismo modo el paciente va a ver mejoría en su circulación sanguínea, y, por último, este tratamiento va a favorecer la dilatación de los vasos sanguíneos.
El sabañón causa inflamación, dolor y sensación de quemazón. A veces, puede llegar a producirse necrosis o a surgir pequeñas úlceras. En tal caso habría que hacer un tratamiento con corticoides tópicos o incluso con antibióticos para evitar la sobreinfección.
Desde CMUC os damos unas recomendaciones básicas:
- Evitar la exposición al frío.
- Realizar ejercicio físico con regularidad.
- Usar ropa aislante adecuada.
- Prescindir del tabaco.
- Incrementar la ingesta de alimentos con vitaminas A ya que ayudan a restaurar los tejidos dañados. Para proteger los capilares sanguíneos puedes añadir a tu dieta alimentos ricos en Vitamina C como el kiwi, la naranja, el limón o el brécol.
- Incluye en la dieta especies tales como la cayena, la canela o la pimienta. Cocinar con estos condimentos ayuda a tu circulación, ya que son alimentos vasodilatadores.
- Toma alimentos ricos en Vitamina E, como por ejemplo el aguacate, el brócoli o las espinacas. Estos alimentos ayudan a mejorar el riego sanguíneo.
- Consumir alimentos ricos en vitamina D, estimulan la circulación.
- Masajear las zonas propensas para estimular el flujo sanguíneo.
- Aplicar cremas hidratantes que palíen la sequedad de la piel.
- No exponer las manos ni los pies directamente a la estufa o al radiador pues los cambios bruscos de temperatura aumentan el riesgo de que se generen.
Pero recuerda evitar las verduras de hoja ancha ricas en vitamina K, como por ejemplo las acelgas, lechuga o espinacas, ya que su ingesta no es recomendable más de una vez en semana, porque no favorecen la insuficiencia venosa crónica o si estás en tratamiento con Sintrom o anticoagulantes debido a su acción directa sobre la coagulación en sangre.
Bibliografía.
- Sabañones – Síntomas y causas – Mayo Clinic [Internet]. [citado 30 de diciembre de 2020]. Disponible en: https://www.mayoclinic.org/es-es/diseases-conditions/chilblains/symptoms-causes/syc-20351097
- Bielsa Marsol I. Perniosis. Semin Fund Esp Reumatol. 1 de abril de 2012;13(2):55-61.
- Baker JS, Miranpuri S. Perniosis A Case Report with Literature Review. J Am Podiatr Med Assoc. marzo de 2016;106(2):138-40.
- Tobón MX, Rodríguez G. Eritema pernio: una enfermedad misteriosa. 2013;(1):14.
- Pie IV del. ▷ ¿Qué son los sabañones? Síntomas, causas y tratamiento 🔥 [Internet]. Instituto Valenciano del Pie. 2019 [citado 30 de diciembre de 2020]. Disponible en: https://institutovalencianodelpie.es/sabanones-sintomas-y-tratamiento/
Divulgación
Insuficiencia Arterial: Qué es, causas, síntomas y tratamientos
Publicado
hace 2 mesesel
3 de diciembre de 2025
Este artículo es una inmersión profunda en la patología vascular, explicaremos qué es la insuficiencia arterial, sus causas síntomas y tratamientos. Ideal para pacientes o profesionales que busquen entender sus síntomas y las opciones de diagnóstico disponibles.
Índice
¿Qué es una arteria y cómo funciona?
La palabra “arteria” proviene del griego ἀρτηρία, que significa “tubo, conducción”. La arteria es el vaso sanguíneo encargado de distribuir la sangre expulsada de las cavidades ventriculares del corazón en cada sístole al resto del organismo y lecho capilar.
Sus paredes son muy resistentes y elásticas para resistir la presión que ejerce la sangre al salir bombeada del corazón. Cada vaso arterial consta de tres capas concéntricas:
-
Interna o íntima: constituida por el endotelio.
-
Media: capa gruesa compuesta por fibras musculares lisas, fibras elásticas y de colágeno.
-
Externa o adventicia: formada por tejido conjuntivo.
Los límites entre las tres capas están generalmente bien definidos en las arterias. Siempre presentan una lámina elástica interna separando la íntima de la media, y (a excepción de las arteriolas) presentan una lámina elástica externa que separa la media de la adventicia. La lámina externa se continúa menudo con las fibras elásticas de la adventicia.
Existen diferentes tipos arteriales:
- Arterias elásticas: Son los grandes vasos de conducción, la aorta, los troncos innominados, la carótida común y las subclavias. Sus paredes tienen una gran elasticidad, lo que permite hacer más regular el flujo sanguíneo. La capa media esta formada por una gran concentración de capas de elastina, además de células musculares lisas, fibras colágenas, proteoglicanos y glicoproteinas.
- Arterias musculares: Las principales ramas de distribución, la arteria radial, la arteria femoral, la arteria coronaria y la arteria cerebral (todas ellas importantes ramificaciones). La capa media importante es rica en fibras musculares lisas. Tienen una potente capa adventicia, rica en colágeno y fibras elásticas. Vasa vasorum, nervi vasorum que llegan a la porción más externa de la capa media.
- Arteriolas: Las ramas terminales que irrigan el territorio capilar. Tiene un tejido menos elástico y más presencia de fibras musculares lisas. La túnica adventicia es escasa.
- Microcirculación: se refiere al flujo de sangre de las arteriolas y capilares o los capilares y venas, es la parte del sistema circulatorio encargada del intercambio de gases, fluidos, nutrientes y productos de desecho.
Definición de Insuficiencia Arterial
La obstrucción arterial se caracteriza por la interrupción del flujo sanguíneo a una determinada parte de nuestro organismo como consecuencia de la oclusión crónica de la arteria que lo irriga. La disminución del flujo sanguíneo ocasiona un aporte insuficiente de oxígeno a las células del organismo , produciendo hipoperfusión, hipoxemia y necrosis si no es restablecida la circulación.
Causas y Factores de Riesgo
Existen varias causas que pueden provocar un estrechamiento de la arteria y disminuir el flujo sanguíneo:
-
Arterioesclerosis: Una placa que se acumula en las paredes de las arterias, compuesta por grasa y colesterol.
-
Trombosis: Un coágulo sanguíneo que se forma en un vaso y permanece allí.
-
Embolia: Coágulo que se desplaza desde el sitio donde se formó a otro lugar.
-
Calcificación vascular: Depósito de sales de fosfato de calcio en la pared de las arterias.
-
Otros: Hipertensión arterial, traumatismos o disección.
Entre los factores de riesgo más importantes implicados en el desarrollo de enfermedades vasculares y, por lo tanto de insuficiencia arterial están el tabaquismo, la diabetes mellitus, la hipertensión arterial sistémica, la dislipidemia, la edad y el sexo masculino.
Signos y Síntomas: ¿Cómo detectarlo?
La ubicación del dolor depende del lugar de la arteria obstruida o estrechada. Los signos más característicos incluyen:
-
Claudicación intermitente: Calambres dolorosos en caderas, muslos o pantorrillas después de realizar ciertas actividades, como caminar, que desaparecen después de algunos minutos de descanso.
-
Dolor en reposo isquémico: Si la enfermedad progresa, aparece dolor incluso estando acostado, lo suficientemente intenso como para interrumpir el sueño.
-
Cambios físicos: Entumecimiento, sensación de frío en la pierna o pie, pérdida de vello, crecimiento lento de las uñas, y piel brillante en las piernas.
-
Úlceras arteriales: Heridas que no sanan en los dedos de los pies, pies o piernas.

Diagnóstico de la Insuficiencia Arterial
Una adecuada anamnesis es necesaria para realizar un correcto diagnóstico. Para recabar datos disponemos de diferentes métodos:
-
Exploración física: Se palpan cuidadosamente los pulsos (femoral, poplíteo, tibial posterior y pedio). La ausencia de pulso tibial posterior es el mejor discriminador aislado de la isquemia crónica.
-
Índice Tobillo-Brazo (ITB): Fundamental para determinar el grado de afectación.
-
Angiografía: Se inyecta material de contraste para ver el flujo sanguíneo en tiempo real mediante radiografías, resonancia (ARM) o tomografía (ATC).
-
Análisis de sangre: Para medir colesterol, triglicéridos y presencia de diabetes.

Tratamientos Disponibles
El tratamiento empieza con la modificación de los factores de riesgo: dejar de fumar, realizar ejercicio (caminar en patrón ejercicio-descanso) y el control de diabetes/hipertensión.
Tratamientos Farmacológicos:
-
Antiagregantes plaquetarios (Aspirina, Clopidogrel).
-
Fármacos para la claudicación (Pentoxifilina, Cilostazol).
-
Inhibidores de la ECA.
Tratamientos Quirúrgicos:
-
Angioplastia: Uso de un balón para reabrir la arteria, a veces con colocación de stent.
-
Cirugía de bypass: Creación de un puente con un injerto para desviar la sangre alrededor de la obstrucción.
-
Tromboendarterectomía: Extirpación quirúrgica de la lesión oclusiva.
En pacientes con úlceras se procederá a la limpieza de estas. Si se ha conseguido la revascularización se realizarán desbridamientos amplios o incluso la amputación parcial (dedos de los pies) con el fin de evitar una sobreinfección de las heridas y conseguir una cicatrización final.
En caso de que la revascularización no funcione, se deberá proceder a la amputación parcial o total de la extremidad afectada, si existe un dolor no controlado o sobreinfección asociada.5
Se les aconseja a los pacientes que eviten el frío y los fármacos vasoconstrictores (por ejem. Seudoefedrina que forma parte de muchos remedios para la sinusitis y el resfriado).3
En CMUC ofrecemos a nuestros pacientes ozonoterapia como tratamiento para la curación de úlceras. El ozono tiene una gran capacidad oxidante que le confiere un importante poder contra bacterias, virus y hongos (este oxida la envoltura externa de bacterias y virus, destruyéndolos). También incrementa la circulación sanguínea, en especial la microcirculación (incrementa la liberación de oxígeno en los glóbulos rojos y así ceder el oxígeno a los tejidos periféricos).
Caso Clínico
Microinjertos Cutáneos – Casos Clínicos
Publicado
hace 2 mesesel
18 de noviembre de 2025Por
CMUC Admin
En el primer blog de esta serie de blogs sobre los microinjertos cutáneos, os explicamos los fundamentos de la técnica Hy-Tissue Micrograft (HT-MG): un procedimiento mínimamente invasivo que utiliza microfragmentos de piel autóloga para estimular la cicatrización en heridas crónicas cuando los tratamientos convencionales no han sido eficaces.
En este segundo artículo, nos centramos en la experiencia clínica recogida en el estudio: cinco pacientes con heridas de etiologías diversas tratados mediante HT-MG.
Se trata de un estudio analítico, observacional, transversal y prospectivo, para evaluar la eficacia clínica de esta técnica en términos de cierre de la herida, disminución del dolor y seguridad del procedimiento, manteniendo un enfoque práctico y reproducible en el entorno asistencial.
Índice
Perfil de los pacientes y características de las heridas
El estudio incluyó un total de cinco pacientes, seleccionados tras valorar que sus heridas no respondían de forma adecuada al tratamiento convencional con cura en ambiente húmedo (CAH).
La edad media fue de 63,8 años, con cuatro mujeres y un hombre, y una evolución media de las lesiones de dos años, lo que refleja la cronicidad de los casos. El tamaño medio de las heridas fue de 45,8 cm², con variaciones según la localización y etiología.
Las causas de las lesiones fueron variadas, lo que permitió observar la aplicación de la técnica en distintos contextos clínicos:
-
Enfermedad de Hansen
-
Dos úlceras venosas
-
Una lesión por dermatoporosis grado IV
-
Una úlcera neuropática plantar
Todas las heridas se encontraban limpias, sin signos de infección activa y con un lecho apto para la técnica HT-MG, cumpliendo los criterios establecidos para garantizar la viabilidad del injerto.
Los cinco casos incluidos en el estudio muestran la aplicación práctica de la técnica HT-MG en heridas de distinta etiología, con resultados globalmente positivos.
Caso 1 – Lesión por enfermedad de Hansen
Paciente diagnosticado de enfermedad de Hansen con una lesión cutánea crónica que no respondía al tratamiento convencional.
Tras aplicar el microinjerto autólogo mediante HT-MG, se observó una evolución progresiva hacia la cicatrización, con una reducción del tamaño de la herida hasta un residuo final de 2 × 2 cm al cierre del seguimiento.
Caso 2 – Úlcera venosa crónica
Paciente con úlcera venosa de larga evolución.
Tras la aplicación de HT-MG, se evidenció una mejoría rápida en el aspecto del lecho y una epitelización progresiva, alcanzando la cicatrización completa durante el periodo de seguimiento.
Caso 3 – Úlcera venosa crónica
Segundo caso de etiología venosa, con características clínicas similares al anterior.
El tratamiento con HT-MG permitió una evolución favorable, con formación de nuevo tejido epitelial y cierre completo de la lesión sin complicaciones.
Caso 4 – Dermatoporosis grado IV
Paciente con dermatoporosis avanzada (grado IV), que presentaba una lesión atrófica persistente.
La aplicación de microinjertos cutáneos favoreció una respuesta cicatricial notable, con cierre completo de la herida en las semanas posteriores y mejora del tejido circundante.
Caso 5 – Úlcera neuropática plantar
Caso de úlcera neuropática en la planta del pie, con evolución tórpida pese al manejo convencional.
El procedimiento HT-MG consiguió una epitelización completa sin signos de infección ni recidiva, lo que confirma su utilidad en este tipo de lesiones complejas.
Resultados generales y observaciones clínicas
Los resultados globales del estudio muestran una respuesta positiva en todos los casos tratados con microinjertos cutáneos HT-MG. La técnica permitió reducir los tiempos de cicatrización, disminuir el dolor y mejorar la calidad del tejido epitelial obtenido tras el cierre de las heridas.
El tiempo medio de cicatrización fue de aproximadamente 2,5 meses, con una evolución satisfactoria y sin necesidad de hospitalización. Ninguno de los pacientes presentó signos de colonización bacteriana ni infección local tras la aplicación.
El sitio donante (de donde se obtuvieron las biopsias de piel) mostró una recuperación completa entre los 7 y 15 días, sin complicaciones relevantes.
Además, se destacó la facilidad de aplicación del procedimiento, lo que sugiere que puede integrarse en el ámbito ambulatorio o en atención primaria, siempre que se cumplan los requisitos de asepsia, limpieza del lecho y estado general adecuado del paciente.
Consideraciones técnicas y biológicas
El éxito de la técnica se apoya en su base biológica: los microfragmentos obtenidos conservan la matriz extracelular (MEC), que actúa como soporte estructural y favorece la regeneración tisular al mantener nichos celulares activos y factores de crecimiento.
Desde el punto de vista mecánico, se hace referencia al principio de tensegridad, según el cual la estructura de la MEC mantiene la conexión entre las células y el entorno, facilitando su supervivencia e integración en el tejido receptor.
Conclusiones del estudio
El uso de microinjertos cutáneos autólogos (HT-MG) se presenta como una alternativa eficaz y mínimamente invasiva en el tratamiento de heridas crónicas que no responden a los métodos convencionales.
La técnica permite acortar los tiempos de cicatrización, reducir el dolor y obtener una cicatriz funcional y estéticamente aceptable, sin complicaciones infecciosas ni efectos secundarios relevantes.
Entre sus ventajas se encuentran:
-
Procedimiento ambulatorio, sin necesidad de hospitalización.
-
Recuperación rápida del sitio donante.
-
Aplicación sencilla y reproducible, adaptable al entorno de atención primaria o unidades de heridas.
No obstante, el éxito del tratamiento depende de una correcta selección del lecho, que debe estar bien irrigado y libre de tejido necrótico, fibrinoso o infectado.
La técnica no debe aplicarse directamente sobre hueso o tendón expuesto, ya que comprometería la viabilidad del injerto.
El trabajo demuestra que los microinjertos cutáneos HT-MG pueden ser una herramienta útil dentro del abordaje integral de las heridas complejas, especialmente cuando otras terapias no han logrado resultados satisfactorios.
En CMUC, apostamos por la incorporación de técnicas basadas en evidencia, seguras y adaptadas al paciente, que permitan avanzar hacia una cicatrización más rápida y eficaz.
👉 Si te perdiste la primera parte de esta serie, puedes leerla aquí para conocer cómo funciona la técnica HT-MG paso a paso.
Y no olvides seguirnos para descubrir más sobre las nuevas terapias avanzadas en el tratamiento de heridas crónicas.

La radiodermitis, un efecto secundario de la radioterapia: qué es y cómo paliarlo

¿Por qué hay quien no tolera las medias de compresión?

Insuficiencia Venosa Crónica
Tendencia
-

 Divulgaciónhace 7 años
Divulgaciónhace 7 añosLa radiodermitis, un efecto secundario de la radioterapia: qué es y cómo paliarlo
-
 Divulgaciónhace 5 años
Divulgaciónhace 5 años¿Por qué hay quien no tolera las medias de compresión?
-
 Divulgaciónhace 3 años
Divulgaciónhace 3 añosInsuficiencia Venosa Crónica
-

 Productoshace 5 años
Productoshace 5 añosApositos DACC Cutimed Sorbact
-

 Divulgaciónhace 5 años
Divulgaciónhace 5 añosLesiones por humedad
-

 Divulgaciónhace 7 años
Divulgaciónhace 7 añosPresentación de un caso de quemadura por cáusticos en Paciente Diabético
-

 Caso Clínicohace 4 años
Caso Clínicohace 4 añosDermatitis de estasis: a propósito de un caso
-

 Divulgaciónhace 4 años
Divulgaciónhace 4 añosCuras Húmedas y Secas – Diferencias y Usos
































You must be logged in to post a comment Login