Algunos autores incluyen dentro de este último tipo de medidas la utilización de medios físicos para desinfección y esterilización, como son el calor, las radiaciones ultravioletas y las radiaciones ionizantes.
Divulgación
¿Cómo protegernos de los efectos negativos de los EPIs? 😷
Publicado
hace 6 añosel
Por
CMUC AdminDesde que comenzó esta epidemia se ha escuchado numerosas veces y repetidamente la palabra EPI
Índice
¿Qué es un EPI? 1
A efectos del presente Real Decreto se entenderá por «equipo de protección individual» “cualquier equipo destinado a ser llevado o sujetado por el trabajador para que le proteja de uno o varios riesgos que puedan amenazar su seguridad o su salud, así como cualquier complemento o accesorio destinado a tal fin”.
Es decir, son dispositivos, materiales o medios de seguridad que el empleado debe utilizar en el ejercicio de sus funciones con el objetivo de que lo proteja de posibles riesgos que puedan poner en peligro su seguridad, su salud o su integridad física.
¿Qué NO es un EPI? 1
- La ropa de trabajo corriente y los uniformes que no estén destinados a proteger la salud o la integridad física del trabajador.
- Los equipos de los servicios de socorro y salvamento.
- Los equipos de protección individual de los militares, policías, de las personas dedicadas al mantenimiento del orden y de los medios de transporte por carretera.
- El material de deporte, de autodefensa o de disuasión.
- Los aparatos portátiles para la detección y señalización de los riesgos.
¿Cuáles son los criterios para el empleo de los EPIs? 1, 2
Los equipos de protección individual deberán utilizarse cuando existan riesgos para la seguridad o salud de los trabajadores que no hayan podido evitarse o limitarse suficientemente por medios técnicos de protección colectiva o mediante medidas, métodos o procedimientos de organización del trabajo.
En particular, en las actividades o sectores de actividad indicadas en el Anexo III, puede resultar necesaria la utilización de los equipos de protección individual a menos que la implantación de las medidas técnicas u organizativas citadas en el apartado anterior garantice la eliminación o suficiente limitación de los riesgos correspondientes.
La concurrencia de las circunstancias a que se refieren los párrafos anteriores se hará constar en la documentación prevista en el artículo 23 de la Ley de Prevención de Riesgos Laborales.
EPIs en la SANIDAD 2-5
La protección de los trabajadores frente a los riesgos relacionados con la exposición a agentes biológicos es una de las herramientas para garantizar la seguridad y la salud de estos. Por agente biológico se entiende los microorganismos, con inclusión de los genéticamente modificados, cultivos celulares y endoparásitos humanos, susceptibles de originar cualquier tipo de infección, alergia o toxicidad (Real Decreto 664/1997).
La definición formal de agente biológico incluye: bacterias, hongos, parásitos y virus. Sin embargo, este concepto es actualmente más amplio, ya que, dentro del grupo de los virus, se incluyen agentes no clasificados asociados a encefalopatías espongiformes transmisibles (priones o proteínas priónicas)
Los tres tipos de medidas para hacer frente al riesgo biológico
Medidas físicas
Destinadas a evitar el contacto con los agentes, confinamiento, barreras frente al contacto dérmico, mucosas y vía respiratoria.
Medidas químicas
Hacen referencia a la utilización de desinfectantes y esterilizantes químicos.
Medidas biológicas
Contemplan la vacunación o inmunización activa.
Ampliación – Medidas físicas
Destinadas a evitar el contacto con los agentes, sobre las bases de: confinamiento (cabinas de seguridad biológica), barreras frente al contacto dérmico o mucosas (guantes, pantallas faciales, gafas) y barreras frente a la entrada por vía respiratoria (máscaras y mascarillas con filtro o auto filtrantes). Algunos autores incluyen dentro de este último tipo de medidas la utilización de medios físicos para desinfección y esterilización, como son el calor, las radiaciones ultravioletas y las radiaciones ionizantes.
Medidas físicas
Destinadas a evitar el contacto con los agentes, confinamiento, barreras frente al contacto dérmico, mucosas y vía respiratoria.
Medidas químicas
Hacen referencia a la utilización de desinfectantes y esterilizantes químicos.
Medidas biológicas
Contemplan la vacunación o inmunización activa.
Ampliación sobre medidas físicas
La experiencia en la prevención frente al riesgo biológico indica que se suele actuar de manera combinada, prevaleciendo en cada caso la medida o medidas más eficaces y seguras sobre la base del principio de que el riesgo se debe eliminar siempre, y que cuando ello no sea posible, se reducirá al máximo. Al conjunto de estas medidas deben sumarse las medidas higiénicas de tipo personal sobre limpieza y mantenimiento tanto de la ropa de trabajo como de los equipos de protección, así como una serie de prohibiciones en el lugar de trabajo, como por ejemplo comer, beber, fumar, cambio de ropa y de equipos de protección individual (EPI), entre otros.
La necesidad de utilizar EPI frente a una determinada situación de riesgo biológico en un centro sanitario deriva de la imposibilidad técnica o económica de instalar una protección colectiva eficaz.
Antes de dar por definitivamente implantada la utilización de un EPI frente a una determinada situación de riesgo, debe seguirse un proceso consistente en:
- Definir la necesidad de su uso
- Llevar a cabo la elección del equipo adecuado
- Efectuar la adquisición, distribuirlo y normalizar y controlar su uso correcto.
¿Los EPIs tienen Efectos indeseados? 4
Todos los trabajadores están expuestos a una serie de riesgos, la mayor parte de ellos prevenibles de forma colectiva, pero en algunas ocasiones, estas medidas no llegan a ser del todo eficaces por lo que son necesarios equipos de protección individual.
Estos equipos están destinados a ser llevados o sujetados por los trabajadores para protegerles de los riesgos que puedan amenazar su seguridad o su salud en el ámbito del trabajo, pero, sin embargo, son capaces por sí mismos de crear efectos indeseables en la salud de los trabajadores, derivados de su uso.
Por este motivo, los médicos del trabajo deben vigilar la salud de los trabajadores, valorando sus factores personales que puedan dificultar el uso de EPIs, informar y formar a los trabajadores sobre todo lo relativo al uso de los mismos, elegir el EPI adecuado para cada trabajador y, sobre todo, realizar un seguimiento para detectar posibles efectos indeseables del uso de EPIs y así evitar la no utilización y, por tanto, la ineficacia del EPI.
Una vez resumidos los conceptos claves de los EPIs procedemos a dar paso a los problemas ocasionados por el uso prolongado de los EPIs en el personal sanitario relacionados con el COVID19
Efectos en la salud derivados de EPIs 3-5
- Disconfort: incomodidad por llevar el casco durante largos periodos de la jornada laboral.
- Transpiración: al ajustarse a la cabeza, no permite la ventilación, y si esto se asocia a temperaturas elevadas en épocas estivales pueden ocasionar golpes de calor.
- Mala adaptación (características individuales que entorpecen la adaptación del EPI)
- Alergias /dermatitis: productos utilizados para la fabricación, falta de higiene, mala aireación…
El uso de equipos de protección respiratoria puede conllevar unas consecuencias físicas y fisiológicas, sobre el organismo, que debemos tener en cuenta a la hora de planificar una correcta vigilancia de la salud:
Repercusiones pulmonares
En donde se disminuyen el flujo ventilatorio y la frecuencia respiratoria, aumentando el volumen corriente, por lo tanto se disminuye el tiempo de tolerancia al ejercicio y el trabajo muscular se debilita o se hace intolerable y como consecuencia se aumentan el consumo de oxígeno y la frecuencia cardiaca por el esfuerzo respiratorio suplementario -finalmente se ha comprobado la existencia de hipoventilación con retención de CO2, aunque no parece que se produzcan modificaciones biológicas (lactatos, o acidosis metabólica)
Por lo que en general se observa unos cambios a nivel respiratorio como:
- La disminución del flujo ventilatorio.
- La disminución de la frecuencia respiratoria.
- El aumento del volumen corriente.
Repercusiones cardiovasculares
- Aumento de la frecuencia cardiaca: El aumento del trabajo respiratorio provoca un aumento de la frecuencia cardiaca. Esta elevación del ritmo cardíaco es más evidente cuando el EPI entraña un mayor peso.
- Elevación de la Presión Arterial: En especial cuando se utilizan equipos de tipo filtrante.
- Disminución de la capacidad de resistencia al esfuerzo: Especialmente debido al peso del equipo y cuya disminución se sitúa alrededor del l7,5%; cuando se utilizan equipos autónomos esta disminución puede llegar al 21 %.
Repercusiones psicológicas
Es éste un tema muy debatido y realmente de importantes repercusiones, ya que la aceptación de una mascarilla depende del grado de confort, de la mentalización del sujeto y del puesto de trabajo.
El uso de estos EPI utilizados durante la pandemia de COVID19 produce una sensación de malestar debido al esfuerzo inspiratorio necesario para vencer la resistencia, siendo esta sensación variable según las características del sujeto y las condiciones de trabajo.
En situaciones de emergencia puede acentuarse la angustia e incluso acarrear conductas de pánico, por la sensación de disconfort que se hace, bruscamente, intolerable ya que disminuye el campo visual, aumenta el estrés y se altera la presión cutánea.
Repercusiones oftalmológicas
El uso de EPI de vías respiratorias conlleva, en la mayoría de los casos, una disminución del campo visual con visión restringida.
Estos EPI no protegen del riesgo de irritación de la córnea por fugas de las mascarillas; este riesgo se acentúa con las lentes de contacto por la absorción de vapores irritantes.
Repercusiones cutáneas
Una mascarilla con filtraciones o que no se ajusta bien impide que obtengas toda la presión de aire que necesitas, y podría estar irritándote la piel.
La mascarilla también puede expulsar aire en los ojos, haciendo que se sequen o lagrimeen, además de empañar las gafas de protección ocular dificultando la visión aumentando así la sensación de estrés.
Alergias cutáneas, especialmente eczema de contacto a nivel de las juntas de las máscaras.
Dermatitis irritativas, en los puntos de presión de las mascarillas, así como dermatitis o problemas en cuero cabelludo por mala ventilación, falta de higiene, de transpiración.
Además, el uso continuado de guantes como el lavado de manos pueden provocar irritaciones en la piel y aún más en aquellas personas con pieles más sensibles.
Sudoración: los EPIs destinados para la protección frente al Covid19 como el mono, los guantes, las botas, el casco…pueden desplazarse de posición, provocando golpes de calor, deshidratación…
Ulceras por presión: los problemas más comunes son aquellos derivados de la presión que provoca el EPI colocado como pueden ser las mascarillas de protección respiratoria, pantallas faciales, gafas de protección ocular, etc.
Repercusiones posturales
De poca entidad y que tan sólo se manifiestan cuando se utilizan equipos autónomos. Suelen ser consecuencias derivadas del peso del equipo lo que puede traducirse en desequilibrio y fatiga, que unido a la disminución del campo visual pueden acentuar el riesgo de caída.
Por lo que os damos los siguientes consejos para la prevención o paliar los efectos indeseados de los equipos de protección individual.
Como medidas higiénicas generales aconsejamos llevar el pelo siempre recogido y limpio, así como la cara lavada con solo una hidratación evitando maquillajes.
Medidas de recomendación para la prevención de UPPs y problemas en la piel por el uso de EPIs 4, 5
Repercusiones otorrinolaringológicas
Las manifestaciones a nivel de garganta, nariz y oído son de poca entidad, aunque conviene resaltar que el uso de este tipo de EPIs disminuye la percepción auditiva, ya que altera la comunicación entre los trabajadores y la percepción de los ruidos del entorno de trabajo.
Así mismo se ha observado sequedad de las mucosas nasal y laríngea.
Como puedo cuidar mi piel si tengo que usar EPIs durante un período largo de tiempo
Evitar heridas provocadas EPIs
Cuidado de las manos
El uso continuado de jabones en el lavado de manos, uso de soluciones hidroalcohólicas y colocación continua de guantes que provocan sudoración, irritación, picor y eccema de la piel, que tanta molestia provoca, es ideal el uso del jabón líquido o pastilla de jabón de ozono, añadiendo como tratamiento y cuidado la crema de manos ozonizada para repararlas.
En los casos en los que la piel comienza a tener signos que no ceden es recomendable el uso de la pastilla de jabón de ozono, y la aplicación de aceite de ozono al menos 1 vez al día, para reparar esa piel con eczema y dermatitis en estado agudo.
Pero si además de eczema y dermatitis tus manos sufren de micosis, puedes complementar el tratamiento con los guantes MUVU ya que mantiene el equilibrio de la humedad, aislando la piel del entorno y consiguiendo un ambiente óptimo que favorece y mejora la recuperación propia de la piel, acelerando el proceso de curación de lesiones en la piel al mantenerla limpia, favoreciendo la renovación de la epidermis, reduciendo y evitando el sobrecalentamiento de la piel y la irritación dérmica, esto permite evitar las heridas provocadas los EPIs, sin olvidar la protección frente al desarrollo de gérmenes por lo que previene infecciones en la piel.
Cuidado facial
Actualmente el uso más frecuente como medidas de protección facial con las mascarillas, gafas de protección ocular o pantallas de protección facial o incluso todas, cuyas localizaciones más frecuentes de riesgo de UPP son la nariz, orejas, pómulos, área ocular y zona Frontal le aconsejamos como medidas de prevención:
- El lavado de la piel minuciosamente con agua y jabón de ozono.
- Secado de la piel.
- Aplicación, antes y después de la utilización de mascarilla, de AGHO o aceite de ozono en las zonas de riesgo.
- Complementar este cuidado con el uso de barrier film o apósitos de espuma de poliuretano.
- Colocación de la mascarilla modelo ÍTACA.*
- Colocación de los EPIs. Prueba ajustar las almohadillas y las tiras para que se adapte mejor. Si el dispositivo se ajusta sobre la nariz, asegúrate de que no quede demasiado alto en el puente de la nariz para que el aire no se dirija hacia los ojos.
- Lavado de la cara con agua y jabón de ozono tras la retirada de los EPIs faciales y secado. Aplicación en las zonas de presión aceite de ozono.
- Repetir el proceso de lavado al llegar a casa y como descanso y recuperación de nuestra piel aplicar la crema facial.
*¿Qué es la mascarilla modelo Ítaca de Muvu?
La mascarilla complementaria como protectora de tu piel, sobre todo de aquellos con pieles más sensibles que además de proteger tu piel, es cómoda evitando molestias u roces de la mascarilla habitual, con ello podemos evitar heridas provocadas los EPIs.
¿Cuáles son sus propiedades para ser aconsejables? Las propiedades de esta mascarilla se basan en el tipo de tejido; lavable hasta 135 veces, esterilizable en autoclave de vapor presión en programa de 121ºC y reutilizable, y por sus propiedades antibacterianas y antifúngicas gracias a su confección con viscosa absorbente con partículas de Quitosano y poliamida ionizada con plata sobre hilo de Elastano. 6
El tejido Regenactiv de las máscaras Muvu está diseñado para ser reutilizada aportando un diseño ergonómico, con bandas elásticas reforzadas en todo su contorno, facilita el ajuste y comodidad en su manejo. 6
Cara, cuello y cabeza
Para evitar heridas provocadas por los EPIs, otro suplemento a la prevención de UPP y cuidado de la piel de aquellos más sensibles, que padezcan de Psoriasis, eccema, o que padezcan lesiones y/o secuelas del uso prolongado de los EPIs para la protección del cuero cabelludo y la cabeza , puede añadir el gorro de protección y/o pasamontañas los cuales aportan alta transpirabilidad manteniendo el equilibrio natural de la piel, regulando el exceso de sebo y sudor, disminuyendo la formación de costras, así como manteniendo una piel más limpia ya que absorbe la grasa de cualquier tipo de líquido, aportando además una sensación de frescura.
Acelera el proceso de curación de lesiones en la piel al mantenerla limpia, favoreciendo la renovación de la epidermis, así como el eritema y la mejora del picor por la modulación de la respuesta inflamatoria siendo así mismo recomendable su uso para dermatitis, psoriasis, favorece así mismo la microcirculación por lo que acorta el periodo de cicatrización. Igualmente ofrece una protección frente al desarrollo de gérmenes por lo que previene infecciones en la piel, por lo que hace de estos productos el uso sanitario en los EPIs contra el Covid-19, además de pacientes con y sin patologías de la piel.
Cuidado Corporal
Si además del uso de estos productos, añadimos a nuestro cuidado diario productos de higiene corporal, para aquellos que su piel está siendo castigada por el efecto de los EPIs como protección en el Covid-19, es recomendable el uso los productos ozonizados ya que poseen un poder con efecto hidratante, antioxidante, higienizante, cicatrizante, antiinflamatorio y calmante, que por lo tanto los hace un producto estrella tanto para personal sanitario como para pacientes.
BIBLIOGRAFIA:
- BOE.es – Documento consolidado BOE-A-1997-12735 [Internet]. [citado 1 de abril de 2020]. Disponible en: https://www.boe.es/buscar/act.php?id=BOE-A-1997-12735
- semusad. Qué son los EPIS o Equipos de protección y qué tipos de EPIS hay [Internet]. Semusad. 2019 [citado 1 de abril de 2020]. Disponible en: https://www.semusad.es/epis-significado-tipos/
- COVID-19: Equipos de protección individual (EPI) ante el riesgo de enfermedad por el nuevo coronavirus 2019-nCoV [Internet]. Interempresas. [citado 1 de abril de 2020]. Disponible en: https://www.interempresas.net/Proteccion-laboral/Articulos/299490-COVIT-19-Equipos-proteccion-individual-(EPI)-riesgo-enfermedad-coronavirus-2019-nCoV.html
- Constans Aubert A, Alonso Espadalé RM, Pérez Nicolás J. Utilización de los equipos de protección individual frente al riesgo biológico por el personal sanitario. Med Segur Trab. marzo de 2008;54(210):35-45.
- Lastras González S, Fernández de la Monja VI. El médico del trabajo en el control del uso de equipos de protección individual y los problemas de la salud derivados. Med Segur Trab. septiembre de 2008;54(212):21-32.
- Handbook_of_COVID_19_Prevention_en_Mobile.pdf [Internet]. [citado 2 de abril de 2020]. Disponible en: https://www.alibabacloud.com/channel/preview_pdf?spm=a3c0i.14138300.8102420620.readnow.6df3647fia0PIF&file=https%3A%2F%2Fwww.alibabacloud.com%2FHandbook_of_COVID_19_Prevention_en_Mobile.pdf
- Coronavirus: 41 desinfectantes de superficies aprobados por Sanidad [Internet]. Redacción Médica. [citado 2 de abril de 2020]. Disponible en: https://www.redaccionmedica.com/secciones/sanidad-hoy/coronavirus-desinfectante-superficie-lejia-aprobado-sanidad-covid-19-8761
- Productos | Laboratorios Ozoaqua [Internet]. [citado 1 de abril de 2020]. Disponible en: https://www.ozoaqua.es/productos/
- muvucare. MUVU | activa tu piel [Internet]. MUVU. [citado 1 de abril de 2020]. Disponible en: https://www.muvucare.com/
- Estas son las caras de los sanitarios tras 10 horas: «Es el resultado de apagar un incendio sin manguera» [Internet]. El Español. 2020 [citado 1 de abril de 2020]. Disponible en: https://www.elespanol.com/sociedad/20200325/caras-sanitarios-resultado-apagar-incendio-sin-manguera/477203866_0.html
Quizás te interese
-


Linfedema y Lipedema: Complicaciones
-


Linfedema y Lipedema: Diferencias, síntomas y tratamiento
-


Homogeneizar y comprimir en el tratamiento de úlceras venosas
-


Artritis Reumatoide: síntomas, tratamientos y consejos
-


¿Qué hago con mi úlcera si estoy en lista de espera de cirugía plástica?
-


Apósitos de fibras gelificantes
Divulgación
Insuficiencia Arterial: Qué es, causas, síntomas y tratamientos
Publicado
hace 4 semanasel
3 de diciembre de 2025
Este artículo es una inmersión profunda en la patología vascular, explicaremos qué es la insuficiencia arterial, sus causas síntomas y tratamientos. Ideal para pacientes o profesionales que busquen entender sus síntomas y las opciones de diagnóstico disponibles.
Índice
¿Qué es una arteria y cómo funciona?
La palabra “arteria” proviene del griego ἀρτηρία, que significa “tubo, conducción”. La arteria es el vaso sanguíneo encargado de distribuir la sangre expulsada de las cavidades ventriculares del corazón en cada sístole al resto del organismo y lecho capilar.
Sus paredes son muy resistentes y elásticas para resistir la presión que ejerce la sangre al salir bombeada del corazón. Cada vaso arterial consta de tres capas concéntricas:
-
Interna o íntima: constituida por el endotelio.
-
Media: capa gruesa compuesta por fibras musculares lisas, fibras elásticas y de colágeno.
-
Externa o adventicia: formada por tejido conjuntivo.
Los límites entre las tres capas están generalmente bien definidos en las arterias. Siempre presentan una lámina elástica interna separando la íntima de la media, y (a excepción de las arteriolas) presentan una lámina elástica externa que separa la media de la adventicia. La lámina externa se continúa menudo con las fibras elásticas de la adventicia.
Existen diferentes tipos arteriales:
- Arterias elásticas: Son los grandes vasos de conducción, la aorta, los troncos innominados, la carótida común y las subclavias. Sus paredes tienen una gran elasticidad, lo que permite hacer más regular el flujo sanguíneo. La capa media esta formada por una gran concentración de capas de elastina, además de células musculares lisas, fibras colágenas, proteoglicanos y glicoproteinas.
- Arterias musculares: Las principales ramas de distribución, la arteria radial, la arteria femoral, la arteria coronaria y la arteria cerebral (todas ellas importantes ramificaciones). La capa media importante es rica en fibras musculares lisas. Tienen una potente capa adventicia, rica en colágeno y fibras elásticas. Vasa vasorum, nervi vasorum que llegan a la porción más externa de la capa media.
- Arteriolas: Las ramas terminales que irrigan el territorio capilar. Tiene un tejido menos elástico y más presencia de fibras musculares lisas. La túnica adventicia es escasa.
- Microcirculación: se refiere al flujo de sangre de las arteriolas y capilares o los capilares y venas, es la parte del sistema circulatorio encargada del intercambio de gases, fluidos, nutrientes y productos de desecho.
Definición de Insuficiencia Arterial
La obstrucción arterial se caracteriza por la interrupción del flujo sanguíneo a una determinada parte de nuestro organismo como consecuencia de la oclusión crónica de la arteria que lo irriga. La disminución del flujo sanguíneo ocasiona un aporte insuficiente de oxígeno a las células del organismo , produciendo hipoperfusión, hipoxemia y necrosis si no es restablecida la circulación.
Causas y Factores de Riesgo
Existen varias causas que pueden provocar un estrechamiento de la arteria y disminuir el flujo sanguíneo:
-
Arterioesclerosis: Una placa que se acumula en las paredes de las arterias, compuesta por grasa y colesterol.
-
Trombosis: Un coágulo sanguíneo que se forma en un vaso y permanece allí.
-
Embolia: Coágulo que se desplaza desde el sitio donde se formó a otro lugar.
-
Calcificación vascular: Depósito de sales de fosfato de calcio en la pared de las arterias.
-
Otros: Hipertensión arterial, traumatismos o disección.
Entre los factores de riesgo más importantes implicados en el desarrollo de enfermedades vasculares y, por lo tanto de insuficiencia arterial están el tabaquismo, la diabetes mellitus, la hipertensión arterial sistémica, la dislipidemia, la edad y el sexo masculino.
Signos y Síntomas: ¿Cómo detectarlo?
La ubicación del dolor depende del lugar de la arteria obstruida o estrechada. Los signos más característicos incluyen:
-
Claudicación intermitente: Calambres dolorosos en caderas, muslos o pantorrillas después de realizar ciertas actividades, como caminar, que desaparecen después de algunos minutos de descanso.
-
Dolor en reposo isquémico: Si la enfermedad progresa, aparece dolor incluso estando acostado, lo suficientemente intenso como para interrumpir el sueño.
-
Cambios físicos: Entumecimiento, sensación de frío en la pierna o pie, pérdida de vello, crecimiento lento de las uñas, y piel brillante en las piernas.
-
Úlceras arteriales: Heridas que no sanan en los dedos de los pies, pies o piernas.

Diagnóstico de la Insuficiencia Arterial
Una adecuada anamnesis es necesaria para realizar un correcto diagnóstico. Para recabar datos disponemos de diferentes métodos:
-
Exploración física: Se palpan cuidadosamente los pulsos (femoral, poplíteo, tibial posterior y pedio). La ausencia de pulso tibial posterior es el mejor discriminador aislado de la isquemia crónica.
-
Índice Tobillo-Brazo (ITB): Fundamental para determinar el grado de afectación.
-
Angiografía: Se inyecta material de contraste para ver el flujo sanguíneo en tiempo real mediante radiografías, resonancia (ARM) o tomografía (ATC).
-
Análisis de sangre: Para medir colesterol, triglicéridos y presencia de diabetes.

Tratamientos Disponibles
El tratamiento empieza con la modificación de los factores de riesgo: dejar de fumar, realizar ejercicio (caminar en patrón ejercicio-descanso) y el control de diabetes/hipertensión.
Tratamientos Farmacológicos:
-
Antiagregantes plaquetarios (Aspirina, Clopidogrel).
-
Fármacos para la claudicación (Pentoxifilina, Cilostazol).
-
Inhibidores de la ECA.
Tratamientos Quirúrgicos:
-
Angioplastia: Uso de un balón para reabrir la arteria, a veces con colocación de stent.
-
Cirugía de bypass: Creación de un puente con un injerto para desviar la sangre alrededor de la obstrucción.
-
Tromboendarterectomía: Extirpación quirúrgica de la lesión oclusiva.
En pacientes con úlceras se procederá a la limpieza de estas. Si se ha conseguido la revascularización se realizarán desbridamientos amplios o incluso la amputación parcial (dedos de los pies) con el fin de evitar una sobreinfección de las heridas y conseguir una cicatrización final.
En caso de que la revascularización no funcione, se deberá proceder a la amputación parcial o total de la extremidad afectada, si existe un dolor no controlado o sobreinfección asociada.5
Se les aconseja a los pacientes que eviten el frío y los fármacos vasoconstrictores (por ejem. Seudoefedrina que forma parte de muchos remedios para la sinusitis y el resfriado).3
En CMUC ofrecemos a nuestros pacientes ozonoterapia como tratamiento para la curación de úlceras. El ozono tiene una gran capacidad oxidante que le confiere un importante poder contra bacterias, virus y hongos (este oxida la envoltura externa de bacterias y virus, destruyéndolos). También incrementa la circulación sanguínea, en especial la microcirculación (incrementa la liberación de oxígeno en los glóbulos rojos y así ceder el oxígeno a los tejidos periféricos).
Caso Clínico
Microinjertos Cutáneos – Casos Clínicos
Publicado
hace 1 mesel
18 de noviembre de 2025Por
CMUC Admin
En el primer blog de esta serie de blogs sobre los microinjertos cutáneos, os explicamos los fundamentos de la técnica Hy-Tissue Micrograft (HT-MG): un procedimiento mínimamente invasivo que utiliza microfragmentos de piel autóloga para estimular la cicatrización en heridas crónicas cuando los tratamientos convencionales no han sido eficaces.
En este segundo artículo, nos centramos en la experiencia clínica recogida en el estudio: cinco pacientes con heridas de etiologías diversas tratados mediante HT-MG.
Se trata de un estudio analítico, observacional, transversal y prospectivo, para evaluar la eficacia clínica de esta técnica en términos de cierre de la herida, disminución del dolor y seguridad del procedimiento, manteniendo un enfoque práctico y reproducible en el entorno asistencial.
Índice
Perfil de los pacientes y características de las heridas
El estudio incluyó un total de cinco pacientes, seleccionados tras valorar que sus heridas no respondían de forma adecuada al tratamiento convencional con cura en ambiente húmedo (CAH).
La edad media fue de 63,8 años, con cuatro mujeres y un hombre, y una evolución media de las lesiones de dos años, lo que refleja la cronicidad de los casos. El tamaño medio de las heridas fue de 45,8 cm², con variaciones según la localización y etiología.
Las causas de las lesiones fueron variadas, lo que permitió observar la aplicación de la técnica en distintos contextos clínicos:
-
Enfermedad de Hansen
-
Dos úlceras venosas
-
Una lesión por dermatoporosis grado IV
-
Una úlcera neuropática plantar
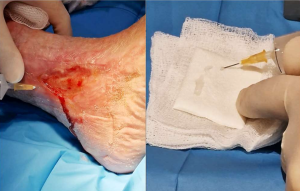
Todas las heridas se encontraban limpias, sin signos de infección activa y con un lecho apto para la técnica HT-MG, cumpliendo los criterios establecidos para garantizar la viabilidad del injerto.
Los cinco casos incluidos en el estudio muestran la aplicación práctica de la técnica HT-MG en heridas de distinta etiología, con resultados globalmente positivos.
Caso 1 – Lesión por enfermedad de Hansen
Paciente diagnosticado de enfermedad de Hansen con una lesión cutánea crónica que no respondía al tratamiento convencional.
Tras aplicar el microinjerto autólogo mediante HT-MG, se observó una evolución progresiva hacia la cicatrización, con una reducción del tamaño de la herida hasta un residuo final de 2 × 2 cm al cierre del seguimiento.
Caso 2 – Úlcera venosa crónica
Paciente con úlcera venosa de larga evolución.
Tras la aplicación de HT-MG, se evidenció una mejoría rápida en el aspecto del lecho y una epitelización progresiva, alcanzando la cicatrización completa durante el periodo de seguimiento.
Caso 3 – Úlcera venosa crónica
Segundo caso de etiología venosa, con características clínicas similares al anterior.
El tratamiento con HT-MG permitió una evolución favorable, con formación de nuevo tejido epitelial y cierre completo de la lesión sin complicaciones.
Caso 4 – Dermatoporosis grado IV
Paciente con dermatoporosis avanzada (grado IV), que presentaba una lesión atrófica persistente.
La aplicación de microinjertos cutáneos favoreció una respuesta cicatricial notable, con cierre completo de la herida en las semanas posteriores y mejora del tejido circundante.
Caso 5 – Úlcera neuropática plantar
Caso de úlcera neuropática en la planta del pie, con evolución tórpida pese al manejo convencional.
El procedimiento HT-MG consiguió una epitelización completa sin signos de infección ni recidiva, lo que confirma su utilidad en este tipo de lesiones complejas.
Resultados generales y observaciones clínicas
Los resultados globales del estudio muestran una respuesta positiva en todos los casos tratados con microinjertos cutáneos HT-MG. La técnica permitió reducir los tiempos de cicatrización, disminuir el dolor y mejorar la calidad del tejido epitelial obtenido tras el cierre de las heridas.
El tiempo medio de cicatrización fue de aproximadamente 2,5 meses, con una evolución satisfactoria y sin necesidad de hospitalización. Ninguno de los pacientes presentó signos de colonización bacteriana ni infección local tras la aplicación.
El sitio donante (de donde se obtuvieron las biopsias de piel) mostró una recuperación completa entre los 7 y 15 días, sin complicaciones relevantes.
Además, se destacó la facilidad de aplicación del procedimiento, lo que sugiere que puede integrarse en el ámbito ambulatorio o en atención primaria, siempre que se cumplan los requisitos de asepsia, limpieza del lecho y estado general adecuado del paciente.
Consideraciones técnicas y biológicas
El éxito de la técnica se apoya en su base biológica: los microfragmentos obtenidos conservan la matriz extracelular (MEC), que actúa como soporte estructural y favorece la regeneración tisular al mantener nichos celulares activos y factores de crecimiento.
Desde el punto de vista mecánico, se hace referencia al principio de tensegridad, según el cual la estructura de la MEC mantiene la conexión entre las células y el entorno, facilitando su supervivencia e integración en el tejido receptor.
Conclusiones del estudio
El uso de microinjertos cutáneos autólogos (HT-MG) se presenta como una alternativa eficaz y mínimamente invasiva en el tratamiento de heridas crónicas que no responden a los métodos convencionales.
La técnica permite acortar los tiempos de cicatrización, reducir el dolor y obtener una cicatriz funcional y estéticamente aceptable, sin complicaciones infecciosas ni efectos secundarios relevantes.
Entre sus ventajas se encuentran:
-
Procedimiento ambulatorio, sin necesidad de hospitalización.
-
Recuperación rápida del sitio donante.
-
Aplicación sencilla y reproducible, adaptable al entorno de atención primaria o unidades de heridas.
No obstante, el éxito del tratamiento depende de una correcta selección del lecho, que debe estar bien irrigado y libre de tejido necrótico, fibrinoso o infectado.
La técnica no debe aplicarse directamente sobre hueso o tendón expuesto, ya que comprometería la viabilidad del injerto.
El trabajo demuestra que los microinjertos cutáneos HT-MG pueden ser una herramienta útil dentro del abordaje integral de las heridas complejas, especialmente cuando otras terapias no han logrado resultados satisfactorios.
En CMUC, apostamos por la incorporación de técnicas basadas en evidencia, seguras y adaptadas al paciente, que permitan avanzar hacia una cicatrización más rápida y eficaz.
👉 Si te perdiste la primera parte de esta serie, puedes leerla aquí para conocer cómo funciona la técnica HT-MG paso a paso.
Y no olvides seguirnos para descubrir más sobre las nuevas terapias avanzadas en el tratamiento de heridas crónicas.

El objetivo de esta serie de dos blogs es explicar, de forma clara, una técnica para tratar heridas de difícil cicatrización mediante microinjertos cutáneos autólogos.
En este primer blog resumimos qué es la técnica, cómo se realiza, qué materiales requiere, cuándo no debe aplicarse y qué resultados globales se observaron.
En el segundo blog presentaremos los casos clínicos incluidos en el estudio (enfermedad de Hansen, úlceras venosas, dermatoporosis grado IV y úlcera neuropática plantar), con su evolución y hallazgos principales.
¿Por qué hablar de esto? Porque las heridas crónicas consumen muchos recursos, elevan los costes y empeoran la calidad de vida. Suelen mantenerse en inflamación persistente, con proteasas elevadas que dificultan la regeneración, alteran la matriz extracelular (MEC) y la angiogénesis, favoreciendo una cicatrización deficiente. La microfragmentación tisular se propone como alternativa mínimamente invasiva, capaz de estimular la cicatrización en casos donde el tratamiento convencional no ha sido suficiente.
Este trabajo evalúa la técnica HT-MG en un entorno especializado y describe su aplicación práctica y resultados.
Índice
Qué son los microinjertos cutáneos (HT-MG)
Los microinjertos cutáneos autólogos son pequeños microfragmentos de piel obtenidos del propio paciente a partir de biopsias. Mediante un dispositivo estéril de un solo uso (Hy-tissue Micrograft, HT-MG), esas biopsias se fragmentan mecánicamente para generar una suspensión de microinjertos que se aplica en el lecho de la herida y se infiltra en los bordes con el objetivo de estimular la cicatrización cuando los tratamientos convencionales no han sido suficientes.
Materiales y dispositivo necesarios
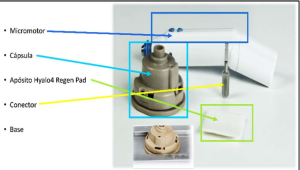
Para realizar la técnica se emplea el dispositivo Hy-tissue Micrograft (HT-MG), formado por:
-
Micromotor
-
Cápsula de microfragmentación con su conector
-
Base metálica para la fragmentación
Además, se utiliza instrumental de cirugía menor para la obtención y manejo de las biopsias cutáneas.
Procedimiento clínico (paso a paso)
1) Preparación del área
-
Desinfectar el sitio donante y limpiar la herida.
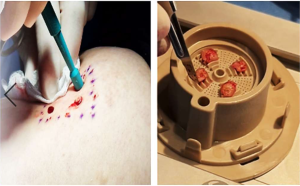
2) Obtención de biopsias
-
Tomar cuatro biopsias de piel del sitio donante.
-
Colocarlas en la rejilla de la cápsula de fragmentación.
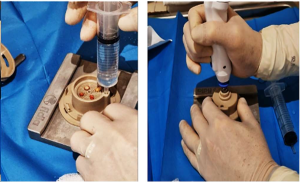
3) Preparación de la cápsula
-
Cargar la cápsula con 15 ml de suero fisiológico estéril, sellarla y conectarla al micromotor.
4) Microfragmentación
-
Fragmentación mecánica durante 1 minuto hasta obtener una suspensión turbia de microinjertos.
-
Mantener la herida húmeda con PHMB durante el proceso.
-
Analgesia en bordes según sensibilidad: crema de lidocaína o vaporización de nitrógeno líquido.
-
Infiltrar microfragmentos en la periferia (~0,5 mm hacia la herida) y aplicar en el lecho.
5) Aplicación y cobertura
-
Aplicar la suspensión de microfragmentos sobre el lecho de la herida.
-
Depositar el sobrante sobre un apósito bioactivo de colágeno y ácido hialurónico (Hyalo4 Regen®) y colocarlo sobre la herida.
-
Cubrir con espuma siliconada o apósito con PHMB y asegurar con vendaje (compresivo o de sujeción según etiología).
-
En el sitio donante, colocar fragmentos de 5 mm del apósito Hyalo4 Regen® saturados con el sobrante en los huecos de las biopsias.
Contraindicaciones
La técnica no debe aplicarse cuando el injerto tenga pocas probabilidades de prender por falta de irrigación o por un lecho inadecuado. En concreto, se evita en presencia de:
-
Necrosis en placa
-
Tejido esfacelar
-
Tejido fibrinoso
-
Exposición de tendones o de hueso
En estas situaciones, primero hay que optimizar el lecho (desbridar, controlar la infección, mejorar perfusión, etc.) y solo después valorar el microinjerto.
Para realizar el procedimiento con garantías, se requieren dos condiciones básicas:
-
-
Paciente en buen estado general.
-
Lecho de la herida limpio y sin signos de infección.
-
Por qué funciona esta técnica
La microfragmentación cutánea (HT-MG) conserva la matriz extracelular (MEC) como andamiaje natural, lo que favorece la organización del tejido y mantiene nichos celulares útiles para la reparación. En la suspensión resultante hay células viables (como fibroblastos y queratinocitos), además de citocinas y factores de crecimiento implicados en la cicatrización. También se han observado queratina acelular, epitelio, fibrina y linfocitos, elementos que acompañan al proceso de regeneración.
Desde el punto de vista mecano-biológico, el artículo menciona el principio de tensegridad: la MEC contribuye a mantener la conexión célula–MEC y la estabilidad por tensión, lo que favorece la integración de los microinjertos en el lecho receptor.
Resultados observables
-
Tiempo medio de cicatrización aproximado: 2,5 meses.
-
Disminución del dolor durante la evolución.
-
Sin complicaciones por colonización o infección reportadas.
-
Sitio donante con recuperación rápida (7–15 días).
-
Procedimiento sencillo y realizable sin hospitalización, con potencial de implantación en atención primaria.
La microfragmentación de piel con HT-MG es una opción mínimamente invasiva que aprovecha tejido autólogo para estimular la cicatrización en heridas complejas, siempre que el lecho esté limpio y bien irrigado y se eviten las contraindicaciones descritas.
En el próximo blog presentaremos los casos clínicos incluidos en el trabajo (enfermedad de Hansen, úlceras venosas, dermatoporosis grado IV y úlcera neuropática plantar), con su evolución y resultados.

La radiodermitis, un efecto secundario de la radioterapia: qué es y cómo paliarlo

¿Por qué hay quien no tolera las medias de compresión?

Insuficiencia Venosa Crónica
Tendencia
-

 Divulgaciónhace 7 años
Divulgaciónhace 7 añosLa radiodermitis, un efecto secundario de la radioterapia: qué es y cómo paliarlo
-
 Divulgaciónhace 4 años
Divulgaciónhace 4 años¿Por qué hay quien no tolera las medias de compresión?
-
 Divulgaciónhace 3 años
Divulgaciónhace 3 añosInsuficiencia Venosa Crónica
-

 Productoshace 5 años
Productoshace 5 añosApositos DACC Cutimed Sorbact
-

 Divulgaciónhace 5 años
Divulgaciónhace 5 añosLesiones por humedad
-

 Divulgaciónhace 7 años
Divulgaciónhace 7 añosPresentación de un caso de quemadura por cáusticos en Paciente Diabético
-

 Divulgaciónhace 7 años
Divulgaciónhace 7 añosDesbridamiento
-

 Divulgaciónhace 4 años
Divulgaciónhace 4 añosCuras Húmedas y Secas – Diferencias y Usos